Файл: Реферат особо опасные инфекционные заболевания работу Ковальчук Илья Олегович Группа ис19.docx
Добавлен: 11.01.2024
Просмотров: 574
Скачиваний: 21
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Государственное бюджетное
профессиональное образовательное учреждение
«Кунгурский сельскохозяйственный колледж»

Реферат
ОСОБО ОПАСНЫЕ ИНФЕКЦИОННЫЕ ЗАБОЛЕВАНИЯ
Работу выполнил:
Ковальчук Илья Олегович
Группа ИС-19
Руководитель:
Чеурин Николай Васильевич
Преподаватель предмета «ОБЖ»
СОДЕРЖАНИЕ
СОДЕРЖАНИЕ 1
ВВЕДЕНИЕ 2
1 ПОНЯТИЕ ООИ 4
1.1Перечень ООИ 4
2 ЧУМА 7
3 ХОЛЕРА 9
4 СИБИРСКАЯ ЯЗВА 11
5 НАТУРАЛЬНАЯ ОСПА 13
6 ЖЁЛТАЯ ЛИХОРАДКА 15
7 МЕТОДЫ ДИАГНОСТИКИ ООИ 17
ЗАКЛЮЧЕНИЕ 18
ЛИТЕРАТУРА 19
ВВЕДЕНИЕ
Инфекционные заболевания это не новая проблема, а совсем наоборот, она существовала с далеких времен и люди все это время искали и продолжают искать лекарства от них. Но так же существуют и особо опасные инфекционные заболевания.
Особо опасные инфекции (ООИ) — болезни, которым свойственна высокая степень заражаемости. Они внезапно появляются и быстро распространяются, отличаются тяжелой клинической картиной и высокой степенью летальности.
Цель исследования – показать и рассказать какие существуют ООИ, их симптомы и последствия.
Объект исследования – особо опасные инфекционные заболевания.
Предмет исследования – симптомы и последствия ООИ.
Гипотеза – если узнать причины и симптомы заражения, то можно будет снизить смертность от ООИ.
Цель, объект, предмет и гипотеза исследования обусловили следующие задачи исследования:
-
Изучить научно-популярную, публицистическую литературу по теме исследования. -
Исследовать первые появления. -
Изучить опасность инфекций. -
Узнать симптомы при опасных инфекциях.
Теоретическая значимость результатов исследования заключается:
-
В уточнении содержания понятий особо опасные инфекции; -
В уточнении знаний об инфекциях; -
В обосновании значимости изучения ООИ.
1 ПОНЯТИЕ ООИ
К особо опасным инфекциям относят условную группу острых заразных болезней человека, которые соответствуют двум характеристикам:
-
Могут появиться внезапно, быстро и массово распространиться; -
Тяжело протекают и предполагают высокую летальность.
Список ООИ впервые был представлен на 22-й сессии Всемирной Организации Здравоохранения (ВОЗ) 26 июля 1969 года. Помимо перечня, ассамблея также установила Международные медико-санитарные правила (ММСП). Они были обновлены в 2005 году на 58-й сессии ВОЗ. Согласно новым поправкам, ассамблея имеет права делать выводы о состоянии с теми или иными болезнями в стране и по официальным отчетам государства, и по сообщениям из СМИ.
ВОЗ получила значительные полномочия по медицинскому регулированию инфекционной заболеваемости, спровоцированной ООИ.
Важно отметить, что сегодня в мировой медицине нет понятия «ООИ». Этот термин преимущественно используется в странах СНГ, а в мировой же практике под ООИ подразумевают инфекционные болезни, вошедшие в перечень событий, которые могут представлять собой чрезмерную опасность в системе охраны здоровья в международном масштабе.
-
Перечень ООИ
Всемирной Организацией Здравоохранения был составлен целый список из более ста болезней, способных быстро и массово распространяться среди населения. Изначально, по данным на 1969 год, в этот список входило всего 3 заболевания:
-
Чума; -
Холера; -
Сибирская язва.
Однако позднее список был значительно расширен и все патологии, которые в него вошли, условно были разделены на 2 группы:
1 Заболевания, которые носят необычный характер и могут повлиять на здоровье населения. К ним относят:
-
Оспу; -
Грипп человека; -
Полиомиелит; -
Тяжелый острый респираторный синдром.
2 Заболевания, любое проявление которых оценивается как угроза, поскольку эти инфекции способны оказывать серьезное влияние на здоровье населения и быстро распространиться в международных масштабах. Сюда же относят заболевания, которые представляют региональную или национальную проблему. К ним относят:
-
Холеру; -
Легочную форму чумы; -
Желтую лихорадку; -
Геморрагические лихорадки (Ласса, Марбург, Эбола, лихорадка Западного Нила); -
Лихорадку денге; -
Лихорадку Рифт-Валли; -
Менингококковую инфекцию.
В России к этим болезням добавлены еще две инфекции — сибирская язва и туляремия.
Все эти патологии характеризуются тяжелым протеканием, высоким риском смертности и, как правило, составляют базу для биологического оружия массового поражения. [1]
Таблица 1 – краткая характеристика ООИ [2]
| Наименование инфекции | Источник инфекции | Путь передачи | Инкуб. период |
| Натуральная оспа | Больной человек | Воздушно-капельный, воздушно-пылевой | 14 дней |
| Чума | Грызуны, человек | Трансмиссивный- через блох, Воздушно-капельный, возможно другие | 6 дней |
| Холера | Больной человек | Водный, пищевой | 5 дней |
| Жёлтая лихорадка | Больной человек | Трансмиссивный – комар Аэдес-Египти | 6 дней |
| Лихорадка Ласа | Грызуны, больной человек | Воздушно-капельный, воздушно-пылевой, контактный, парентеральный | 21 день (от 3 до 21 дня, чаще 7-10) |
| Болезнь Марбурга | Больной человек | Воздушно-капельный, контактный через коньюктиву глаз, параптеральный | 21 день (от 3 до 9 дней) |
| Лихорадка Эбола | Больной человек | Воздушно-капельный, контактный через коньюктиву глаз, параптеральный | 21 день (чаще до 18 дней) |
| Оспа обезьян | Обезьяны, больной человек до 2-ого контакта | Воздушно-капельный, воздушно-пылевой, контактно-бытовой | 14 дней (от 7 до 17 дней) |
2 ЧУМА
Чума — острое инфекционное заболевание, относящееся к группе зоонозов. Источником инфекции являются грызуны (крысы, суслики, песчанки и др.) и больной человек. Заболевание протекает в формах бубонной, септической (редко) и легочной. Наиболее опасна легочная форма чумы. Возбудитель инфекции — чумная палочка, устойчивая во внешней среде, хорошо переносящая низкие температуры.
Различают два типа природных очагов чумы: очаги «дикой», или степной, чумы и очаги крысиной, городской или портовой, чумы.
Пути передачи чумы связаны с наличием насекомых (блох и др.) – трансмиссивный. При легочной форме чумы инфекция передается воздушно-капельным путем (при вдыхании капелек мокроты больного человека, содержащей возбудителя чумы). (Рис. 1)
Симптомы чумы проявляются внезапно через три дня после заражения, при этом наблюдается сильная интоксикация всего организма. На фоне сильного озноба быстро повышается температура до 38—39 “С, появляется сильная головная боль, гиперемия лица, язык покрывается белым налетом. В более тяжелых случаях развиваются бред галлюцинаторного порядка, синюшность и заостренность черт лица с появлением на нем выражения страдания, иногда ужаса. Довольно часто при любой форме чумы наблюдаются многообразные кожные явления: геморрагическое высыпание, пустулезная сыпь и др.
При бубонной форме чумы, возникающей, как правило, при укусе зараженных блох, кардинальным симптомом является бубон, представляющий собой воспаление лимфатических узлов.
Развитие вторичной септической формы чумы у больного с бубонной формой также может сопровождаться многочисленными осложнениями неспецифического характера.
Первичная легочная форма представляет наиболее опасную в эпидемическом отношении и очень тяжелую клиническую форму болезни. Начало ее внезапное: быстро повышается температура тела, появляются кашель и обильное выделение мокроты, которая затем становится кровавой. В разгар болезни характерными симптомами являются общее угнетение, а затем возбужденно-бредовое состояние, высокая температура, наличие признаков пневмонии, рвота с примесью крови, синюшность, одышка. Пульс учащается и становится нитевидным. Общее состояние резко ухудшается, силы больного угасают. Болезнь продолжается 3—5 дней и без лечения заканчивается смертью.
Лечение. Лечение всех форм чумы производится с применением антибиотиков. Назначаются стрептомицин, террамицин и другие антибиотики в отдельности или в сочетании с сульфаниламидами.
Профилактика. В природных очагах проводятся наблюдения за численностью грызунов и переносчиков, обследование их, дератизация в наиболее угрожаемых районах, обследование и вакцинация здорового населения.
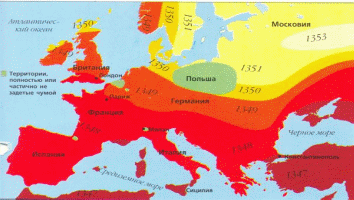 Вакцинация осуществляется сухой живой вакциной подкожно или накожно. Развитие иммунитета начинается с 5—7-го дня после однократного введения вакцины.
Вакцинация осуществляется сухой живой вакциной подкожно или накожно. Развитие иммунитета начинается с 5—7-го дня после однократного введения вакцины.Рисунок 1 - смертность от чумы в 14 веке
3 ХОЛЕРА
Холера — острая кишечная инфекция, отличающаяся тяжестью клинического течения, высокой летальностью и способностью в короткие сроки принести большое количество жертв. Возбудитель холеры — холерный вибрион, имеющий изогнутую форму в виде запятой и обладающий большой подвижностью. Последние случаи вспышки холеры связаны с новым типом возбудителя — вибрионом Эль-Тор.
Самым опасным путем распространения холеры является водный путь. Это связано с тем, что холерный вибрион может сохраняться в воде на протяжении нескольких месяцев. Холере также свойствен и фекально-оральный механизм передачи.
Инкубационный период холеры составляет от нескольких часов до пяти дней. Она может протекать бессимптомно. Возможны случаи, когда в результате тяжелейших форм заболевания холерой люди умирают в первые дни и даже часы болезни. Диагноз ставится с применением лабораторных методов.
Основные симптомы холеры: внезапный водянистый профузный понос с плавающими хлопьями, напоминающий рисовый отвар, переходящий со временем в кашицеобразный, а затем и в жидкий стул, обильная рвота, уменьшение мочеотделения вследствие потери жидкости, приводящие к состоянию, при котором падает артериальное давление, пульс становится слабым, появляется сильнейшая одышка, синюшность кожных покровов, тонические судороги мышц конечностей. Черты лица больного заостряются, глаза и щеки запавшие, язык и слизистая оболочка рта сухие, голос сиплый, температура тела снижена, кожа холодная на ощупь.
Лечение: массивное внутривенное введение специальных солевых растворов для восполнения потери солей и жидкости у больных. Назначают прием антибиотиков (тетрациклина).
Меры борьбы и профилактика с холерой. Для ликвидации очагов заболевания проводится комплекс противоэпидемических мероприятий: путем так называемых «подворных обходов» выявляются больные, производится изоляция лиц, находившихся в контакте с ними; осуществляются провизорная госпитализация всех больных кишечными инфекциями, дезинфекция очагов, контроль за доброкачественностью воды, пищевых продуктов и их обезвреживание и др. При возникновении реальной опасности распространения холеры как крайнюю меру применяют карантин.
При угрозе заболевания, а также на территориях, где отмечены случаи холеры, проводят иммунизацию населения убитой холерной вакциной подкожно. Иммунитет к холере непродолжителен и недостаточно высокой напряженности, в связи с этим через шесть месяцев проводят ревакцинацию путем однократного введения вакцины в дозе 1 мл. (Рис. 2)