Файл: Тип занятия Лекция 3 Тема Диагностика беременности. Методы исследования в акушерстве. Акушерский таз.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 12.01.2024
Просмотров: 101
Скачиваний: 1
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Инструментальные методы исследования в акушерстве
Основными инструментальными методами исследования в акушерстве являются ультразвуковое исследование органов малого таза (плода) и кардиотокография (КТГ).
В ранние сроки беременности УЗИ позволяет провести оценку жизнедеятельности эмбриона на основании регистрации его сердечной деятельности и двигательной активности, во II и III триместрах беременности – провести измерение размеров плода, оценить его соответствие гестационному сроку, определить предполагаемую массу, провести его функционульную оценку.
В сроки беременности беременности11-14 нед, 18-21 нед. и 30-34 недели проводится скрининговое УЗИ для исключения аномалий и/или пороков развития и нарушений его жизнедеятельности.
В сроке беременности 33 и более недель УЗИ дополняется допплерометрией, т.е. исследованием состояния кровотока в сосудах матки, плаценты, пуповины и сосудах плода.
Сердечная деятельность является наиболее точным и объективным показателем состояния плода в анте- и интранатальном периодах. Для ее оценки помимо аускультации с помощью акушерского стетоскопа, используют электрокардиографию (прямую и непрямую), фонокардиографию и кардиотокографию (прямую и непрямую).
В практической работе наиболее часто используют непрямую кардиотокографию, которая представляет собой регистрацию изменений интервалов между отдельными циклами сердечной деятельности плода, преобразующихся в изменения ЧСС, которые отображаются в виде светового, звукового, цифрового сигналов и графического изображения с последующей расшифровкой результатов.
Помимо выше указанных инструментальных методов исследования в акушерской практике применят инвазивные методы исследования.
Амниоскопия – трансцервикальный осмотр нижнего полюса плодного пузыря, позволяющий оценить цвет и консистенцию околоплодных вод, примесь мекония или крови, наличие и подвижность хлопьев казеозной смазки.
Амниоцентез – операция, целью которой является получение околоплодных вод для биохимического, гормонального, иммунологического, цитологического и генетического исследования. Результаты позволяют судить о состоянии плода.
Кордоцентез – получение крови из вены пуповины путем внутриутробной пункции под ультразвуковым контролем для диагностики врожденной и наследственной патологии, внутриутробного инфицирования
, гипоксии, анемии при иммуноконфликтной беременности, заменного переливания крови плода.
Биопсия (аспирация) ворсин хориона – получение клеток ворсинчатого хориона для кариотипирования и определения хромосомных и генных аномалий (в т. ч. определение наследственно обусловленных нарушений метаболизма, определения пола плода).
Фетоскопия – Непосредственный осмотр плода через тонкий эндоскоп, введенный в амниотическую полость для выявления врожденной и наследственной патологии. Акушерский таз
Костный таз, составляя основу родового канала, имеет большое значение для прохождения плода во время родов.
Таз взрослой женщины состоит из четырех костей: двух тазовых (или безымянных), крестца и копчика (рис. 14).
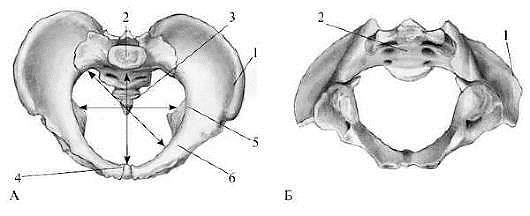
Рисунок 14 - Женский таз. А - вид сверху; Б - вид снизу; 1 - тазовые кости; 2 - крестец; 3 - копчик; 4 - прямой размер плоскости входа в малый таз (истинная конъюгата); 5 - поперечный размер плоскости входа в малый таз; 6 - косые размеры плоскости входа в малый таз
Полость малого таза – пространство, заключенное между стенками таза и ограниченное сверху и снизу плоскостями входа и выхода таза. Передняя стенка малого таза представлена лобковыми костями с симфизом, заднюю стенку составляют крестец и копчик, боковые стенки седалищные кости. Эта полость имеет форму усеченного цилиндра. Передняя часть, обращенная к лону, почти в три раза меньше задней, обращенной к крестцу. Такая форма полости малого таза обусловливает неодинаковую форму и размеры ее различных отделов, которыми являются воображаемые плоскости, проходящие через опознавательные пункты внутренней поверхности малого таза. В малом тазу различают плоскость входа, плоскость широкой части, плоскость узкой части и плоскость выхода (таб. 1).
Таблица 1
-
Плоскости и размеры малого таза
Плоскость таза
Размеры, см
прямой поперечный
косой
Плоскость входа
11 13,5
12
Плоскость широкой части
12,5 12,5
-
Плоскость узкой части
11,5 10,5
-
Плоскость выхода
9,5-11,5 11
-
Плоскость входа - граница между большим и малым тазом, которая проходит через алый верхневнутренний край лонной дуги, безымянные линии и вершину крестцового мыса. Плоскость входа имеет поперечно-овальную форму. Различают следующие размеры плоскости входа:
-
прямой размер – наименьшее расстояние между серединой верхневнутреннего края лонной дуги и наиболее выдающейся точкой мыса крестца; этот размер называется истинной конъюгатой (conjugata vera) и составляет 11 см. -
поперечный размер – расстояние между наиболее отдаленными точками безымянных линий с обеих сторон – составляет 13,5 см. -
правый косой размер проходит от правого крестцово-подвздошного сочленения до левого подвздошно-лонного бугорка, левый косой размер – от левого крестцово-подвздошного сочленения до правого подвздошно-лонного бугорка, каждый из косых размеров равен 12 см.
Плоскость широкой части полости малого таза ограничена спереди серединой внутренней поверхности лонной дуги, с боков – серединой гладких пластинок, закрывающих вертлужные впадины, сзади - сочленением между II и III крестцовыми позвонками. Плоскость широкой части имеет форму круга.
Прямой размер широкой части полости малого таза представляет собой расстояние от середины внутренней поверхности лонной дуги до сочленения между II и III крестцовыми позвонками, он составляет 12,5 см.
Поперечный размер соединяет наиболее отдаленные точки вертлужных впадин противоположных сторон и также равен 12,5 см.
Плоскость узкой части полости малого таза проходит спереди через нижний край лонного сочленения, с боковых сторон - через седалищные ости, а сзади - через крестцово-копчиковое сочленение. Плоскость узкой части имеет продольно-овальную форму.
Прямой размер узкой части – расстояние от нижнего края лонной дуги до крестцовокопчикового сочленения, равен 11,5 см. Поперечный размер – расстояние между внутренними поверхностями седалищных остей, равен 10,5 см.
Плоскость выхода малого таза состоит из двух плоскостей, которые сходятся под углом по линии, соединяющей седалищные бугры. Эта плоскость проходит спереди через нижний край лонной дуги, с боковых сторон - через внутренние поверхности седалищных бугров, а сзади - через верхушку копчика.
Прямой размер плоскости выхода – расстояние от середины нижнего края лонного сочленения до верхушки копчика – равен 9,5 см. Вследствие подвижности копчика прямой размер выхода может увеличиваться в родах при прохождении головки плода на 1-2 см и достигать 11,5 см.
Поперечный размер плоскости выхода представляет собой расстояние между наиболее отдаленными друг от друга точками внутренних поверхностей седалищных бугров и равен 11 см.
Прямые размеры плоскостей малого таза сходятся в области лонного сочленения, а в области крестца расходятся. Линия, соединяющая середины прямых размеров плоскостей малого таза, называется проводной осью малого таза и представляет собой дугообразную линию, вогнутую спереди и выгнутую сзади (форма рыболовного крючка) (рис. 15). У женщины в положении стоя проводная ось таза во входе и в широкой части направлена косо кзади, в узкой части - вниз, в выходе таза - кпереди. Плод проходит по родовому каналу по проводной оси малого таза.
Немаловажное значение для прохождения плода по родовому каналу имеет угол наклонения таза – пересечение плоскости входа в таз с плоскостью горизонта (рис. 16). В зависимости от телосложения беременной угол наклонения таза в положении стоя может колебаться от 45 до 50°. Угол наклонения таза уменьшается при положении женщины на спине с сильно притянутыми к животу бедрами или полусидя, а также на корточках. Угол наклонения таза можно увеличить, если подложить под поясницу валик, что приводит к отклонению лона вниз.
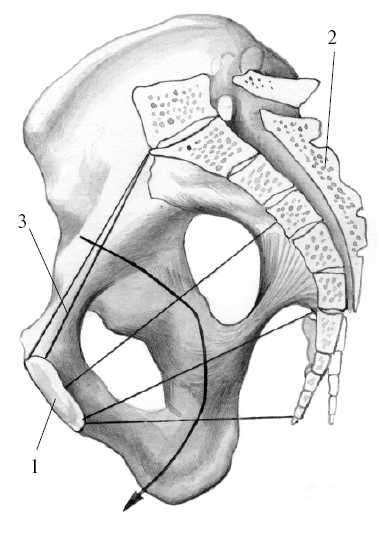
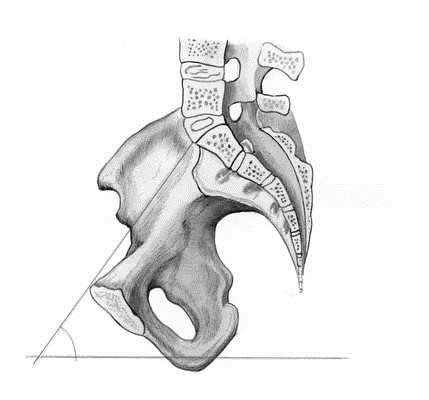
Рисунок 15 – Проводная ось малого Рисунок 16 – Угол наклонения таза таза: 1 - симфиз; 2 - крестец; 3 - истинная конъюгата
Определение размеров таза представляется чрезвычайно важным, так как их уменьшение или увеличение может приводить к существенному нарушению течения родов. Наибольшее значение во время родов имеют размеры малого таза, о которых судят, измеряя определенные размеры большого таза с помощью специального инструмента - тазомера.
Тазомер имеет форму циркуля, снабженного шкалой, на которой нанесены сантиметровые и полусантиметровые деления. На концах ветвей тазомера имеются пуговки, которые прикладывают к выступающим точкам большого таза, несколько сдавливая подкожную жировую клетчатку. Процесс измерения таза называют пельвиометрией.
Измерение таза проводят при положении женщины на спине с обнаженным животом и сдвинутыми ногами. Исследующий становится справа от беременного лица к ней. Ветви тазомера берут в руки таким образом, чтобы I и III пальцы держали пуговки. шкала с делениями была обращена кверху. Указательными пальцами нащупывают пункты, расстояние между которыми подлежит измерению, прижимая к ним пуговки раздвинутых ветвей тазомера, по шкале отмечают величину соответствующего размера.
Определяют 4 поперечных размеры таза – distantia spinarum, distantia cristarun, distantia trochanterica и один прямой размер - conjugata externa.
Distantia spinarum – расстояние между передневерхними остями подвздошных костей.
Пуговки тазомера прижимают к наружным краям передневерхних остей. Этот размер обычно составляет 25-26 см (рис. 16, а).
Distantia cristarum – расстояние между наиболее отдаленными точками гребней подвздошных костей: после измерения distantia spinarum пуговки тазомера передвигают с остей но наружному краю гребней подвздошных костей до тех пор, пока не определится наибольшее расстояние. В среднем этот размер равняется 28-29 см (рис. 16, б).
Distantia trochanterica – расстояние между большими вертелами бедренных костей.
Определяют наиболее выступающие точки больших вертелов и прижимают к ним пуговки тазомера. Этот размер равен 31-32 см (рис. 16, в).
Имеет значение также соотношение поперечных размеров. В норме разница между ними равна 3 см; разница менее 3 см указывает на отклонение от нормы в строении таза.
Conjugata externa – наружная конъюгата, позволяющая косвенно судить о прямом размере малого таза. Для ее измерения женщина должна лежать на левом боку, согнув левую ногу в тазобедренном и коленном суставах, а правую держать вытянутой. Пуговку одной ветви тазомера устанавливают на середине верхненаружного края симфиза, другой конец прижимают к надкрестцовой ямке, которая находится под остистым отростком V поясничного позвонка, соответствуя верхнему углу крестцового ромба. Определить эту точку можно, скользя пальцами по остистым отросткам поясничных позвонков вниз. Ямка легко определяется под выступом остистого отростка последнего поясничного позвонка. Наружная конъюгата в норме равна 20-21 см (рис.16, г).
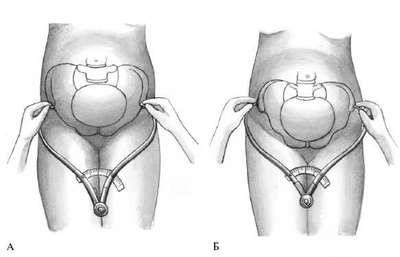
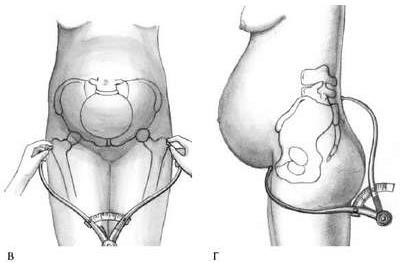
Рисунок 16 – Измерение размеров таза. А - Distantia spinarum; Б - Distantia cristarum; В- Distantia trochanterica; Г - Conjugata externa
Наружная конъюгата имеет важное значение – по ее величине можно судить о размере истинной конъюгаты (прямой размер входа в малый таз). Для определения истинной конъюгаты из длины наружной конъюгаты вычитают коэфициент поправки на толщину костей.
Разница между наружной и истинной конъюгатой зависит от толщины крестца, симфиза и мягких тканей, толщина костей и мягких тканей у женщин различна.