Файл: мурманский государственный технический университет.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 26.10.2023
Просмотров: 80
Скачиваний: 2
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
3.2.Обзор литературы по теме НИР
3.2.2 Морфология и культуральные свойства Кlebsiella pneumoniae
Кlebsiella pneumoniae является грамотрицательным, неподвижным факультативным анаэробом, принадлежащим к семейству Enterobacteriaceae класса γ-Proteobacteria в типе Proteobacteria. Кlebsiella pneumoniae состоит из прямых палочек длиной от 1 до 2 мкм (микрометров) с толстой окружающей капсулой (рис. 1). При культивировании этот вид дает характерный дрожжевой запах, и бактериальные колонии имеют вязкий (слизистый) вид (рис. 2). Klebsiella pneumoniae обычно встречается в пищеварительном тракте человека как часть естественной микрофлоры и часто является причиной внутрибольничных инфекций. В основном возбудитель затрагивает мочевую и легочную систему и способен адаптироваться к жизни в оксигенированной или дезоксигенированной среде. У людей с ослабленным иммунитетом (людей, больных СПИДом или раком), инфицированных Кlebsiella pneumoniae, обычно развиваются инфекции дыхательных путей, такие как пневмония, а также возможны инфекции крови (септемия), инфекции раневых поверхностей или мест хирургического вмешательства.
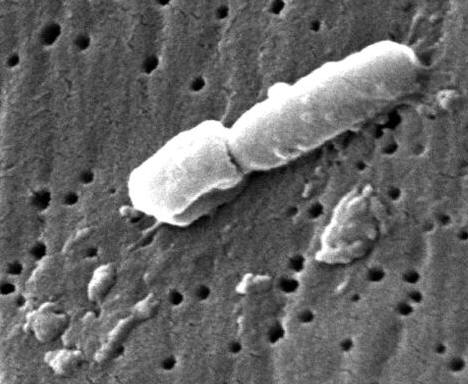
Рисунок 1 – Сканирующая электронная микрофотография ультраструктурных морфологических признаков Кlebsiella pneumoniae
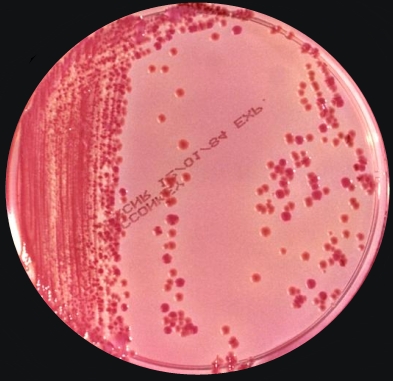
Рисунок 2 – Колониальный рост бактерий Кlebsiella pneumoniae
Этот патоген обладает многими факторами вирулентности, которые позволяют ему оставаться незамеченным иммунной системой хозяина и вызывать инфекцию различными способами. Во-первых, этот вид использует железо-сидерофорные рецепторы хозяина, чтобы активировать их энтеробактин-опосредованную железо-секвестрирующую систему, позволяющую бактериальному росту. Их толстая полисахаридная капсула предотвращает проглатывание фагоцитами и их соматическими антигенами антител хозяина. Кроме того, активация сывороточного комплексаявляется более труднодоступной , благодаря толстой липополисахаридной капсуле [12]. На самом деле, Кlebsiella pneumoniae
предотвращает повреждение белков комплекса за счет молекул, составляющих капсулу, что позволяет литическому комплексу C5b-9 (комплекс) образовываться слишком далеко от мембраны. Это предотвращает опсонизацию и внедрение комплекса мембранной атаки (MAC), что приводит к лизису бактерии.
Есть много метаболических особенностей Кlebsiella pneumoniae, которые делают её уникальной. Начнем с того, что эта бактерия вырабатывает фермент, называемый карбапенемазой, что делает её устойчивой к лекарству карбапенем. Этот вид также продуцирует бактериоцины, которые представляют собой белковые токсины, продуцируемые бактериями для ингибирования роста сходных или близкородственных бактериальных штаммов [12]. Поскольку Кlebsiella pneumoniae, как правило, обнаруживается в микрофлоре хозяина, продукция бактериоцинов может быть вредной, поскольку она избавляет от незаменимых или «полезных» бактерий, обнаруживаемых в кишечнике. Кlebsiella pneumoniae также может использовать цитрат натрия и может декарбоксилировать некоторые аминокислоты с образованием аминов [11]. Две другие метаболические особенности включают способность патогена гидролизовать гликозид эскулини его неспособность расщеплять триптофан с образованием индола [12].
Морфология, культуральные свойства , подвижность и метаболическая активность могут быть использованы для идентификации Кlebsiella pneumoniae. После окрашивания бактерий под световым микроскопом должны быть видны прямые стержни длиной от 1 до 2 мкм (рис. 3). После культивирования, должен быть отчетливый дрожжевой запах, а также появление вязкого / слизистого (рис. 2) налёта.Чтобы гарантировать отсутствие подвижных структур, таких как жгутики, можно провести тест на подвижность, включающий инокуляцию и инкубацию глубокой пробирки с полутвердым агаром [12]. Результаты испытаний должны показать, что бактерии остаются в месте инокуляции. Также может быть выполнено окрашивание жгутика, которое должно показать отсутствие подвижной структуры. Когда цитратный агар Симмонса инокулируется и инкубируется, происходит рост, изменяющий индикатор бромтимолла синего с зеленого на синий, что указывает на метаболические особенности использования цитрата [11].
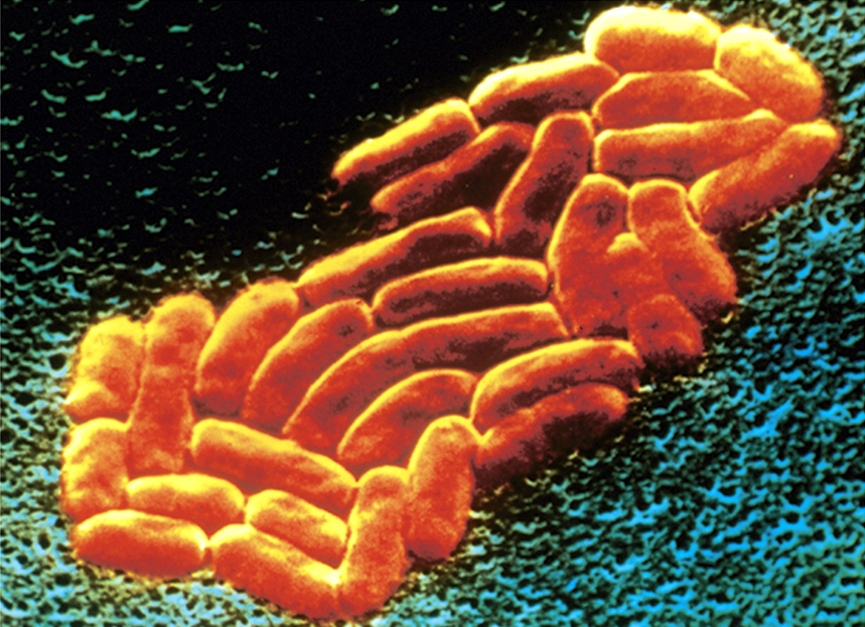
Рисунок 3 – Микрофотография бактерий Кlebsiella pneumoniae, изображающая морфологию палочковидной формы
Другая метаболическая особенность Кlebsiella pneumoniae - способность декарбоксилировать аминокислоты; это можно проверить путем инокуляции бульонов декарбоксилазы аргинином, лизином и орнитином. После инкубации результаты должны показать изменение цвета от желтовато-оранжевого до фиолетового, что указывает на щелочной pH (> 8,0) из-за декарбоксилирования аминокислот. Как упоминалось ранее, Кlebsiella pneumoniae способна гидролизовать эскулин, что можно проверить путем инокуляции и инкубации среды с этой бактерией. Эта среда должна стать черной, а при осмотре под лампой Вуда должна быть потеря флуоресценции [12].
3.2.3 Устойчивости микроорганизмов к антибиотикам и механизмы антибиотикорезистентности
Резистентносить микроорганизмов к антибиактериальным препаратам может быть врожденной (intrinsic) или приобретенной. Врожденная резистентность обуславливается отсутствием у бактерий мишени действия антибактериального препарата или недоступностью мишени из за не большой исходной проницаемости или ферментативной инактивацией.
Приобретенная (вторичная) устойчивость появляется:
1. Вследствие контакта бактерии с антибиотиком.
2. С помощью появления мутаций хромосомной ДНК, модифицирующие присутствующие у микроорганизмов белки.
3. Благодаря трансофрмации, которая формирует мозаичные гены.
4. За счет переноса генов (ГПК) устойчивости. (Петров)
На данный момент, наиболее хорошо изученными и распространенными являются следующие биохимические механизмы резистентности бактерий к антибактериальным препаратам:
1. Модификация антибиотика с образованием не активной формы
Этот процесс происходит в момент образования бактериями ферментов, способных разрушать активный антибиотик. К примеру, стафилоккоки могут продуцировать бета-лактамазу, разрушающие беталактамное кольцо пенициллинов. Грамотрицательные бактерии, которые резистентны к аминогликозидам, могут формировать ацетилирующие и фосфорилирующие ферменты, разрушающие антибактериальный препарат. Так же, некоторые грамотрицательные микроорганизмов, могут вырабатывать фермент ацетилтрансферазу, разрушающий хлорафеник
2. Модификация мишени, под действием антибактериального препарата.
В результате этого происходит молекулярная инактивация белка, с которой взаимодействует антимикробный препарат, образуя стабильный комплекс. Так, хромосомная устойчивость к аминогликозидам сопряжена с утратой или изменением специфического белка на 308 субъединице микробной хромосомы, являющийся одновременно рецептором для чувствительных бактерий. Или резистентность пенициллинам и цефалоспоринам, связанная с утратой или модификацией свойств пенициллинсвязывающего белка.
3. Изменение проницаемости внешней мембраны микробной клетки для антибактериальных препаратов
Например, у рода Streptococcaceae существует природный барьер для аминогликозидов. Или антибиотики тетрациклинового ряда могут накапливаться в чувствительных микроорганизмов, при этом, не проникают в клетки устойчивых бактерий.
4. Интенсивная выработка фермента микроорганизмом, в ответ на применение антибактериального препарата, способная ингибировать и разрушать действие антибиотика
Так, бактерии, которые имеют устойчивость к циклосерину, способны к синтезу аланинтрансферазы в большем, чем необходимо количестве.
5. Образование метаболического шунта, позволяющего не использовать реакции, на которые могут подействовать антибиотики.
Эта способность является новым альтернативным путем метаболизма бактерий, которая вносит серьёзный вклад в формирование антибиотикорезистентости.
6. Устойчивость бактерий к антибактериальным препаратам иногда связывают с понятием эффлюкс, его суть состоит в активном выведении антибиотика из бактериальной клеитки.
Этой активностью, к примеру, обладает Pseudomonas aeruginosa, которая способна активно выводить карбапенемы из резистентных штаммов. [7].
Механизмы передачи устойчивости к антибиотикам
В настоящее время понимание различных факторов устойчивости к антибиотикам является ключом к решению этой глобальной проблемы. Возникновение резистентности у микробов является естественным процессом; до настоящего времени выбор устойчивости к антибиотикам осуществлялся с использованием различных антибиотиков в системах здравоохранения, окружающей среде и в сельском хозяйстве / животноводстве. Дополнительные важные факторы, которые являются мощными факторами устойчивости к антибиотикам, включают санитарные условия, стандарты инфекционного контроля, системы гигиены воды, качество лекарств, диагностику и терапию, а также карантин путешествия или миграции. В дополнение к мутации в различных генах, находящихся в хромосоме микроорганизма, обмен генетическим материалом между организмами играет жизненно важную роль в распределении устойчивости к антибиотикам [13].
Передача плазмиды является наиболее важным явлением, которое может передавать гены устойчивости к антибиотикам в клетку-хозяина. Антибиотики могут влиять на этот процесс, вызывая передачу элементов устойчивости; Эти противомикробные препараты могут дополнительно оказывать избирательное давление на возникновение резистентности [18].
Генетическая основа антибактериальбной устойчивости