ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 26.10.2023
Просмотров: 39
Скачиваний: 1
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Ишемическая болезнь сердца
Цели лекции:
1.Уметь диагностировать синдромы стенокардии.
2.Уметь диагностировать синдромы инфаркта миокарда и основные разновидности нарушений ритма сердца
План лекции:
1.Принципиальные представления об ИБС. Стенокардия напряжения и инфаркт миокарда как основные клинические формы ИБС. Клинико-инструментальные способы их выявления.
2. ОКС: определение, классификация, клиническое значение, Основные диагностические подходы.
3. Понятие нарушения ритма сердца. Основные виды аритмий. Клинико-инструментальная диагностика.
Ишемическая болезнь сердца (ИБС) — поражение миокарда, вызванное нарушением кровотока по коронарным артериям (КА). ИБС возникает в результате органических (необратимых) и функциональных (преходящих) изменений. Главная причина органического поражения — атеросклероз КА. К функциональным изменениям относят спазм и внутрисосудистый тромбоз.
Понятие «ИБС» включает в себя острые преходящие (нестабильные) и хронические (стабильные) состояния.
Этиология и патогенез заболевания
В большинстве случаев (
95%) основными причинами развития ИБС являются анатомический атеросклеротический и/или функциональный стеноз эпикардиальных сосудов и/или микрососудистая дисфункция. ИБС — заболевание, развитие которого определяется наличием и дальнейшим ростом обструктивной или необструктивной атеросклеротической бляшки.
Ишемия миокарда возникает, когда потребность миокарда в кислороде превышает возможности его доставки с кровотоком по КА.
Главные механизмы возникновения ишемии: снижение коронарного резерва (способности к увеличению коронарного кровотока при повышении метаболических потребностей миокарда), а также первичное уменьшение коронарного кровотока вследствие атеросклеротического стеноза.
Потребность миокарда в кислороде определяют три основных фактора: напряжение стенок левого желудочка (ЛЖ); частота сердечных сокращений (ЧСС); сократимость миокарда.
Чем выше значение каждого из этих показателей, тем выше потребление миокардом кислорода.
Величина коронарного кровотока зависит от трех основных факторов: сопротивления КА; ЧСС; перфузионного давления (разность между диастолическим давлением в аорте и диастолическим давлением в ЛЖ).
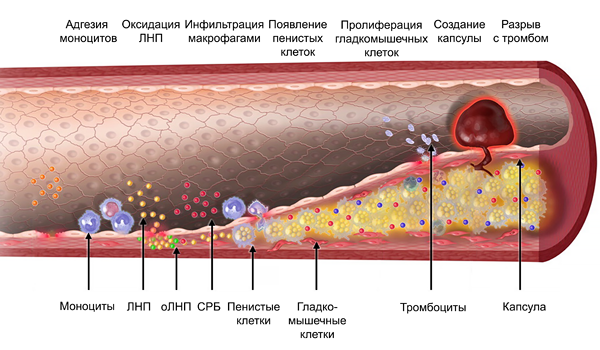
Стадии формирования атеросклеротической бляшки
Жалобы и анамнез
Самой частой жалобой при стенокардии напряжения, как наиболее распространенной форме стабильной ИБС, является боль в груди. С целью выявления клиники стенокардии медицинский работник (врач) расспрашивает пациента с подозрением на ИБС о существовании болевого синдрома в грудной клетке, характере, частоте возникновения и обстоятельствах возникновения и исчезновения.
Признаки типичной (несомненной) стенокардии напряжения: 1) боль (или дискомфорт) в области грудины, возможно, с иррадиацией в левую руку, спину или нижнюю челюсть, реже — в эпигастральную область, длительностью от 2 до 5 (менее 20) мин. Эквивалентами боли бывают: одышка, ощущение «тяжести», «жжения»; 2) вышеописанная боль возникает во время физической нагрузки или выраженного психоэмоционального стресса; 3) вышеописанная боль быстро исчезает после прекращения физической нагрузки или через 1–3 минуты после приема нитроглицерина.
Для подтверждения диагноза типичной (несомненной) стенокардии необходимо наличие у пациента всех трех вышеперечисленных признаков одновременно.
Эквивалентом физической нагрузки может быть кризовое повышение артериального давления (АД) с увеличением нагрузки на миокард, а также обильный прием пищи.
Диагноз атипичной стенокардии ставится, если у пациента присутствуют любые два из трех вышеперечисленных признаков типичной стенокардии.
Признаки неангинозных (нестенокардитических) болей в грудной клетке:
1) боли локализуются попеременно справа и слева от грудины;
2) боли носят локальный, «точечный» характер;
3) боли продолжаются более 30 минут после возникновения (до нескольких часов или суток), могут быть постоянными, «простреливающими» или «внезапно прокалывающими»;
4) боли не связаны с ходьбой или иной физической нагрузкой, однако зависят от положения тела: возникают при наклонах и поворотах корпуса, в положении лежа (за исключением стенокардии «decubitus» — истинной стенокардии, возникающей в лежачем положении в результате увеличения венозного возврата и увеличения преднагрузки на сердце с увеличением потребности миокарда в кислороде), при длительном нахождении тела в неудобном положении, при глубоком дыхании на высоте вдоха;
5) боли не купируются приемом нитроглицерина;
6) боли усиливаются при пальпации грудины и/или грудной клетки по ходу межреберных промежутков.
Особенностью болевого синдрома в грудной клетке при вазоспастической стенокардии является то, что болевой приступ, как правило, очень сильный, локализуется в «типичном» месте — в области грудины. Нередко такие приступы случаются ночью и рано утром, а также при воздействии холода на открытые участки тела.
Особенностью болевого синдрома в грудной клетке при микрососудистой стенокардии является то, что ангинозная боль, по качественным признакам и локализации соответствует стенокардии, но возникает через некоторое время после физической нагрузки, а также при эмоциональном напряжении, может возникать в покое и плохо купируется органическими нитратами.
Наличие болевого синдрома в грудной клетке должно, прежде всего, настораживать в отношении приступов стенокардии, затем следует искать другие заболевания, которые могут давать сходную симптоматику. Необходимо учитывать, что боль любого генеза (невралгии, гастралгии, боли при холецистите и др.) может провоцировать и усиливать имеющуюся стенокардию. При выявлении во время расспроса синдрома стенокардии напряжения для оценки его выраженности рекомендуется определить функциональный класс (в соответствии с канадской классификацией стенокардии), в зависимости от переносимой физической нагрузки. (Сбор анамнеза и жалоб при патологии сердца и перикарда).
Различают 4 функциональных класса (ФК) стенокардии по классификации Канадского кардиологического общества.
ФУНКЦИОНАЛЬНЫЕ КЛАССЫ СТАБИЛЬНОЙ СТЕНОКАРДИИ (CCS)
• I ФК: Обычная повседневная физическая активность (ходьба или подъем по лестнице) не вызывает приступов стенокардии. Стенокардии возникает при выполнении очень интенсивной, или очень быстрой, или продолжительной физической нагрузки.
• II ФК: Небольшое ограничение обычной физической активности, что означает возникновение стенокардии в результате быстрой ходьбы или быстрого подъема по лестнице, после еды или на холоде, или в ветреную погоду, или под влиянием эмоционального стресса, или в первые несколько часов после подъема с постели; во время ходьбы на расстояние больше 200 м (2 квартала) по ровной местности или во время подъема по лестнице более чем на один пролет в обычном темпе при нормальных условиях.
• III ФК: Выраженное ограничение обычной физической активности — стенокардия возникает в результате ходьбы на расстояние 100–200 м (1–2 квартала) по ровной местности или при подъеме по лестнице на один пролет в обычном темпе при нормальных условиях.
• IV ФК: Невозможность выполнять любой вид физической деятельности без возникновения неприятных ощущений — стенокардия может возникнуть в покое.
У всех пациентов с подозрением на ИБС:
Во время сбора анамнеза с целью выявления факторов риска у пациента с подозрением на ИБС уточняется о:
- случаях смерти от ССЗ ближайших родственников (отец, мать, родные братья и сестры).
- случаях обращения за медицинской помощью и о результатах таких обращений.
- наличие ранее зарегистрированных электрокардиограмм, результатов других инструментальных исследований и заключений по этим исследованиям с целью оценки изменений различных показателей в динамике
- известных ему сопутствующих заболеваниях с целью оценки дополнительных рисков.
- обо всех принимаемых в настоящее время лекарственных препаратах с целью коррекции терапии
- обо всех препаратах, прием которых ранее был прекращен из-за непереносимости или неэффективности для снижения риска аллергических и анафилактических реакций, а также оптимального выбора медикаментозных препаратов.
Физикальное обследование
На этапе диагностики всем пациентам с ИБС или подозрением на нее с целью выявления ряда факторов риска, а также сопутствующих заболеваний проводится физикальное обследование. Во время физикального обследования всем пациентам с ИБС или подозрением на нее проводится общий осмотр, исследование кожных покровов лица, туловища и конечностей пациента с целью выявления патогномоничных признаков различных заболеваний. Обычно физикальное обследование при неосложненной стабильной ИБС имеет малую специфичность. Иногда при физикальном обследовании можно выявить некоторые факторы риска: избыточную массу тела, сахарный диабет (СД) (расчесы,
сухость и дряблость кожи, снижение кожной чувствительности).
Очень важны признаки атеросклероза клапанов сердца, аорты, магистральных и периферических артерий: шум над проекциями сердца, брюшной аорты, сонных, почечных и бедренных артерий, наличие клиники перемежающейся хромоты, похолодание стоп, ослабление пульсации артерий и атрофия мышц нижних конечностей.
Существенный фактор риска ИБС, выявляемый при физикальном обследовании, — повышение артериального давления. Кроме того, следует обращать внимание на внешние симптомы анемии. У больных с семейными формами гиперхолестеринемии при осмотре можно выявить ксантомы на кистях, локтях, ягодицах, коленях и сухожилиях, а также ксантелазмы на веках.
Физикальное обследование может оказаться более информативным, если присутствуют симптомы осложнений ИБС, в первую очередь — СН: одышка, застойные хрипы в легких, кардиомегалия, аритмия, набухание шейных вен, гепатомегалия, отеки ног и прочие. Выявление симптомов СН при физикальном обследовании больного с ИБС обычно заставляет предполагать постинфарктный кардиосклероз и очень высокий риск осложнений, следовательно, диктует необходимость в безотлагательном комплексном лечении, в том числе, возможно, хирургическом.
Во время физикального обследования всем пациентам с ИБС или подозрением на нее измеряют окружность талии (см), рост (м) и вес (кг), определяют индекс массы тела пациента для оценки рисков и прогноза. Индекс массы тела (ИМТ) рассчитывается по формуле Кеттле: «вес (кг)/рост (м)2 ». Нормальный ИМТ — от 18,5 до 24,9 кг/м2 . Во время физикального обследования всем пациентам с ИБС или подозрением на нее проводятся: перкуссия и аускультация сердца и легких, пальпация пульса на лучевых артериях и артериях тыльной поверхности стоп, измерение АД по Короткову в положении пациента лежа, сидя и стоя, подсчет ЧСС и частоты пульса, аускультация точек проекций сонных артерий, брюшной аорты, подвздошных артерий, пальпация живота, парастернальных точек и межреберных промежутков с целью выявления ряда признаков, как основного, так и сопутствующих заболеваний.