ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 22.11.2023
Просмотров: 13
Скачиваний: 1
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
| Утверждаю Начальник 6 ПСЧ (по охране г. Свободный) 2 ПСО ФПС (г. Свободный) Главного управления МЧС России по Амурской области ____________________/И.А. Лобанок «03-06» июня 2023 года |
МЕТОДИЧЕСКИЙ ПЛАН
проведения занятия по дисциплине «Оказание первой помощи» с личным составом дежурных караулов 6 ПСЧ
Тема №6: «Первая помощь при переломах и вывихах».
Вид занятия: практический Отводимое время: 1 час.
Цель занятия: Приобретение и совершенствование личным составом подразделения навыков оказания первой помощи пострадавшим на месте тушения пожаров и проведения АСР при ликвидации ЧС. Подготовка личного состава к умелым и слаженным действиям при оказании первой помощи при переломах и вывихах.
Литература, используемая при проведении занятий:
- Приказ МЧС России от 16.10.2017 N 444 "Об утверждении Боевого устава подразделений пожарной охраны, определяющего порядок организации тушения пожаров и проведения аварийно-спасательных работ";
- Приказ Минтруда России № 881н от 11 декабря 2020 г. «Об утверждении правил по охране труда в подразделениях пожарной охраны»;
- Я. С. Повзик «Пожарная тактика».
Развернутый план занятия
| № п/п | Учебные вопросы (включая контроль занятий) | Время (мин) | Содержание учебного вопроса, метод отработки и материальное обеспечение | ||
| 1. | Вводная часть. | 5 | Сбор личного состава в классе. Проверка наличия конспектов. Объявление темы и цели занятия. Входной контроль. Вопросы для входного контроля: - основные виды ДТП; - управление АСР при ликвидации последствий ДТП; - средства индивидуальной защиты и экипировка спасателей; - основные типы аварийно-спасательных средств, приспособлений и оборудования. | ||
| 2. | Основная часть. | | Перелом костей таза Переломы костей таза – тяжелое повреждение скелета. Тяжесть травмы обусловлена большой потерей крови, истекающей из отломков костей таза и мягких тканей, а также развитием шока, обусловленного болевым синдромом и кровопотерей. Переломы костей таза по данным современной травматологии составляют 4-7% от общего числа переломов. Могут сопровождаться повреждениями внутренних органов, утяжеляющими состояние больного и представляющими непосредственную опасность для его жизни. Анатомия Таз – система соединенных между собой костей, которые располагаются в основании позвоночника. Таз является опорой для скелета, защищает расположенные в нижней части живота внутренние органы и служит связующим звеном между костями нижних конечностей и туловища. Тазовое кольцо образовано тремя парными тазовыми костями (лобковой, подвздошной и седалищной) и расположенным сзади крестцом. Три тазовые кости с каждой стороны разделены между собой тонкими костными швами и неподвижны относительно друг друга. Спереди лобковые кости сочленяются, образуя лобковый симфиз. Сзади подвздошные кости крепятся к крестцу посредством крестцово-подвздошных сочленений. В наружно-боковой области все три тазовые кости участвуют в образовании вертлужной впадины (части тазобедренного сустава). Причины Возможен различный механизм травмы, но, чаще всего переломы костей таза возникают в результате падения с высоты, сдавления при автомобильных авариях, обвалах зданий, несчастных случаях на производстве (например, в шахте) и наездах на пешеходов. Вид перелома костей таза зависит от многих факторов, в том числе – от направления (боковое, переднезаднее) и степени сдавления. Классификация Выделяют четыре группы переломов костей таза: Стабильные (переломы костей таза, не сопровождающиеся нарушением целостности тазового кольца). В эту группу входят изолированные и краевые переломы костей таза. Нестабильные (переломы костей таза, сопровождающиеся нарушением целостности тазового кольца). В зависимости от механизма травмы возможно возникновение вертикально нестабильных и вращательно нестабильных переломов. При вертикально нестабильных переломах костей таза целостность тазового кольца, как правило, нарушается в двух местах: в заднем и переднем отделе. Отломки смещаются в вертикальной плоскости. При вращательно (ротационно) нестабильных переломов смещение отломков происходит в горизонтальной плоскости. Переломы дна или краев вертлужной впадины. Иногда сопровождаются вывихом бедра. Переломовывихи костей таза. При этом виде повреждений перелом костей таза сочетается с вывихом в лонном или крестцово-подвздошном сочленении. 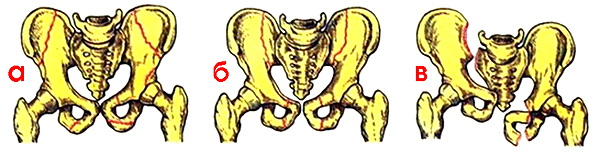 а - перелом костей таза без нарушения целостности тазового кольца; б — перелом с нарушением целостности тазового кольца; в — схема сложного переломовывиха костей таза. Сопутствующие повреждения Переломы костей таза всегда сопровождаются потерей крови. При краевых и изолированных переломах кровопотеря относительно небольшая (200-500 мл). При нестабильных вертикальных переломах пациенты иногда теряют 3 и более литра крови. Тяжелые переломы костей таза могут сопровождаться повреждением уретры и мочевого пузыря, реже – прямой кишки и влагалища. При этом содержимое внутренних органов попадает в полость малого таза и вызывает развитие инфекционных осложнений. Кровотечение и повреждение внутренних органов серьезно утяжеляет состояние пациента и увеличивает риск для его жизни. При некоторых переломах костей таза возможно сдавление или повреждение корешков и нервных стволов поясничного сплетения, сопровождающееся неврологическими расстройствами. Симптомы Местные симптомы перелома костей таза К местным симптомам переломов костей таза относится деформация тазовой области, резкая боль, гематома или отек мягких тканей в области перелома. При подвижности костных отломков определяется костная крепитация. При отрыве передневерхней ости наблюдается визуальное укорочение конечности, обусловленное смещением отломка кнаружи и книзу и симптом заднего хода Лозинского (при движении ногой назад пациент испытывает меньшую боль, поэтому ходит спиной вперед). Переломы подвздошной кости и верхних отделов вертлужной впадины сопровождаются уменьшением объема движений в тазобедренном суставе. Пациента беспокоит боль в области крыла подвздошной кости. Для переломов крестца и копчика характерны боли, усиливающиеся при давлении на нижнюю часть крестца. Акт дефекации затруднен. При повреждении крестцовых нервов нарушается чувствительность области ягодиц, возможно недержание мочи. При переломах тазового кольца без нарушения его целостности появляется боль в промежности (перелом седалищных костей) или в лобковой области (перелом лобковых костей). Боли усиливаются при движениях ногой, пальпации и сдавлении таза в боковом направлении. Для переломов с нарушением целостности переднего тазового полукольца характерны боли в области промежности и таза, усиливающиеся при боковом и переднезаднем сдавлении и движении ног. При переломах седалищной и верхней ветви лобковой кости пациент находится в позе лягушки (на спине, с полусогнутыми и разведенными в стороны ногами). При переломах вблизи симфиза и его разрывах больной слегка сгибает ноги и сводит их вместе. Попытка разведения ног резко болезненна. При переломах заднего полукольца пациент лежит на здоровом боку, движения ноги на стороне поражения болезненны, ограничены. Переломы Мальгеня (с одновременным нарушением целостности заднего и переднего полуколец) сопровождаются асимметрией таза, патологической подвижностью при боковом сдавлении, кровоподтеками в промежности и области мошонки. Для переломов вертлужной впадины характерны нарушение функций тазобедренного сустава, болевой синдром, усиливающиеся при поколачивании по бедру и осевой нагрузке. При сочетанном вывихе бедра определяется нарушение положения большого вертела, вынужденное положение конечности. Общие симптомы при переломах костей таза В случае изолированных переломах костей таза травматический шок развивается у 30% пострадавших, при сочетанных и множественных травмах – у 100% пациентов. Шок обусловлен массивной кровопотерей в сочетании со сдавлением или повреждением чувствительных нервных элементов тазовой области. При шоке кожа пострадавшего бледная, покрыта липким холодным потом. Артериальное давление снижено, пульс учащен. Возможна потеря сознания. Иногда переломы костей таза сопровождаются признаками повреждения внутренних органов (клиникой «острого живота»), которые могут быть обусловлены как травмой внутренних органов, так и забрюшинной гематомой при переломе костей таза в задних отделах или гематомой в передней брюшной стенке при переломе лобковых костей. При повреждении уретры развивается характерная триада симптомов: задержка мочи, кровотечение из мочеиспускательного канала, кровоподтек в области промежности. При разрывах мочевого пузыря возникают нарушения мочеиспускания, развивается гематурия. Первая помощь при переломах костей таза, ребер и ключицы П 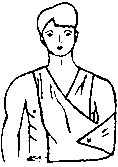 ереломы ключицы. Чаще всего перелом ключицы возникает при падении на вытянутую руку, иногда - при падении на плечевой сустав или при прямом ударе по ключице. Больного беспокоят боли в области ключицы при попытке движений рукой. Обычно пострадавший держит руку прижатой к туловищу и сопротивляется любым попыткам произвести движения руки. Внешне хорошо заметна деформация ключицы, отек в области перелома. При осторожном ощупывании зоны перелома отмечается резкая болезненность. Наружная часть ключицы обычно смещается книзу и кпереди под тяжестью руки. Переломы ключицы могут сопровождаться повреждением глубжележащих сосудов и нервов (плечевого сплетения). Первая помощь заключается в подвешивании руки на косынку, либо прибинтовывании ее к туловищу при сгибании до 90 градусов в локтевом суставе. Больного доставляют в ближайшее лечебное учреждение для проведения репозиции отломков. ереломы ключицы. Чаще всего перелом ключицы возникает при падении на вытянутую руку, иногда - при падении на плечевой сустав или при прямом ударе по ключице. Больного беспокоят боли в области ключицы при попытке движений рукой. Обычно пострадавший держит руку прижатой к туловищу и сопротивляется любым попыткам произвести движения руки. Внешне хорошо заметна деформация ключицы, отек в области перелома. При осторожном ощупывании зоны перелома отмечается резкая болезненность. Наружная часть ключицы обычно смещается книзу и кпереди под тяжестью руки. Переломы ключицы могут сопровождаться повреждением глубжележащих сосудов и нервов (плечевого сплетения). Первая помощь заключается в подвешивании руки на косынку, либо прибинтовывании ее к туловищу при сгибании до 90 градусов в локтевом суставе. Больного доставляют в ближайшее лечебное учреждение для проведения репозиции отломков. П 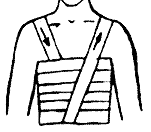 ереломы ребер. Возникает обычно при падении с высоты, сдавлении грудной клетки, прямом ударе. Основным симптомом являются резкие боли, возникающие при дыхании, кашле, изменении положения тела. Больной старается не делать глубоких вдохов, поэтому дыхание становится поверхностным. Основной опасностью является возможное повреждение плевры и легкого острыми краями костных отломков. В случае повреждения легкого у больного может возникнуть подкожная эмфизема, т.е. проникновение воздуха в подкожную клетчатку. В этом случае заметно сглаживание межреберных промежутков, похожее на отек. Однако, в отличие от отека, при ощупывании места повреждения легко определить возникающее под пальцами "похрустывание" (как будто лопаются мелкие пузырьки). Первая помощь заключается в адекватном обезболивании пострадавшего и наложении тугой круговой повязки на грудную клетку. Если для наложения повязки не хватит бинта - можно использовать полосы ткани, полотенце. Больного транспортируют в лечебное учреждение в положении сидя или полулежа с приподнятым головным концом. ереломы ребер. Возникает обычно при падении с высоты, сдавлении грудной клетки, прямом ударе. Основным симптомом являются резкие боли, возникающие при дыхании, кашле, изменении положения тела. Больной старается не делать глубоких вдохов, поэтому дыхание становится поверхностным. Основной опасностью является возможное повреждение плевры и легкого острыми краями костных отломков. В случае повреждения легкого у больного может возникнуть подкожная эмфизема, т.е. проникновение воздуха в подкожную клетчатку. В этом случае заметно сглаживание межреберных промежутков, похожее на отек. Однако, в отличие от отека, при ощупывании места повреждения легко определить возникающее под пальцами "похрустывание" (как будто лопаются мелкие пузырьки). Первая помощь заключается в адекватном обезболивании пострадавшего и наложении тугой круговой повязки на грудную клетку. Если для наложения повязки не хватит бинта - можно использовать полосы ткани, полотенце. Больного транспортируют в лечебное учреждение в положении сидя или полулежа с приподнятым головным концом.Перелом костей таза. По количеству сопутствующих повреждений внутренних органов и смертности переломы таза уступают только перелому костей черепа. Данный вид перелома может встречаться при попадании пострадавшего в завал, под камнепад, при падении с высоты, прямом сильном ударе. Основным признаком перелома таза является очень резкая боль при любой попытке изменить положение тела. Иногда при осмотре заметно изменение формы таза. Резкие боли возникают и при надавливании на кости таза руками. Больной обычно лежит в "положении лягушки": на спине, с разведенными в стороны ногами, полусогнутыми в коленном и тазобедренном суставах. В месте удара обычно определяется гематома. Следует учитывать, что переломы костей таза зачастую сопровождаются повреждением внутренних органов: мочевого пузыря, прямой кишки, уретры и др., внешне проявляющиеся выделением крови с мочой или калом. Дополнительную опасность создает возможное развитие у больного травматического шока. Помните, что у всех больных с множественными повреждениями, находящихся в бессознательном состоянии, следует подозревать наличие перелома костей таза, если не доказано обратное. Ухудшение состояния больного может произойти стремительно, поэтому основной задачей туристской группы является как можно более оперативная эвакуация пострадавшего с маршрута и доставка его в ближайшее лечебное учреждение. Иммобилизацию в данном случае наложить невозможно. Пострадавшего необходимо уложить на ровную, твердую поверхность и транспортировать в том самом "положении лягушки", в котором он обычно и находится. Для сохранения этого положения во время переноски под колени больного следует подложить валик из одежды. В обязательном порядке провести обезболивание (кетарол, при наличии - промедол)! 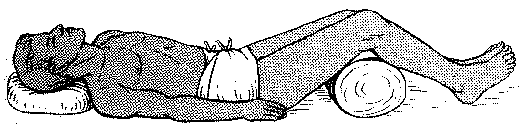 Положение, в котором следует транспортировать пострадавшего с переломом таза Виды переломов Переломы — нарушение целости кости под действием травмирующей силы, превосходящей упругость костной ткани. Различают травматические переломы, возникающие обычно внезапно под действием значительной механической силы на неизмененную, нормальную кость, и патологические, происходящие в измененной каким-либо патологическим процессом кости при сравнительно небольшой травме или спонтанно. Травматические переломы Все травматические переломы разделяют на закрытые, при которых не нарушена целость кожи или слизистых оболочек, и открытые, сопровождающиеся их повреждением. Главным отличием открытых переломов от закрытых является непосредственное сообщение области перелома кости с внешней средой, в результате которого все открытые переломы первично инфицированы (бактериально загрязнены). В зависимости от характера излома кости различают поперечные, продольные, косые, винтообразные, оскольчатые, двойные, раздробленные, вколоченные, компрессионные и отрывные переломы. В области эпифизов или эпиметафизов наблюдается Т- и V-образные переломы. Для губчатой кости характерны переломы, сопровождающиеся внедрением одного костного отломка в другой, а также компрессионные переломы, при которых происходит разрушение, сминание костной ткани. При простом переломе образуются два отломка — проксимальный и дистальный. Под влиянием травмирующей силы могут отделиться два и более крупных фрагмента на протяжении кости, в этих случаях возникают полифокальные (двойные, тройные) или сегментарные переломы. Переломы с одним или несколькими отломками называют оскольчатыми. Если в результате перелома кость на значительном протяжении представляет собой массу мелких и крупных отломков, говорят о раздробленном переломе. Переломы длинных трубчатых костей по локализации делят на диафизарные, метафизарные и эпифизарные. Различают также внутрисуставные, околосуставные и внесуставные переломы. Нередко встречаются смешанные типы, например метадиафизарные или эпиметафизарные переломы. Внутрисуставные переломы могут сопровождаться смещением суставных поверхностей — вывихами или подвывихами. Подобные повреждения называют переломовывихами. Наиболее часто они наблюдаются при травмах голеностопного, локтевого, плечевого и тазобедренного суставов. В зависимости от места приложения травмирующей силы различают переломы, которые возникают непосредственно в зоне приложения травмирующей силы, например бамперные переломы голени при наезде легкового автомобиля на пешехода, и вдали от места приложения травмирующей силы, например винтообразные переломы голени в результате резкого поворота туловища при фиксированной стопе. Открытые переломы могут быть первично- и вторично-открытыми. При первично-открытом переломе травмирующая сила действует непосредственно на область повреждения, травмируя кожу, мягкие ткани и кости. В подобных случаях возникают открытые переломы нередко с большой кожной раной, обширной зоной повреждения мягких тканей и оскольчатым переломом кости. При вторично-открытом переломе рана мягких тканей и кожи возникает в результате прокола острым отломком кости изнутри, что сопровождается образованием кожной раны и зоны повреждения мягких тканей меньших размеров. Патологические переломы Патологические переломы, как правило, возникают под влиянием небольшой травмы или происходят спонтанно в кости, пораженной каким-либо патологическим процессом чаще всего деструктивного характера (при доброкачественных и злокачественных опухолях или метастазах в кости). Патологические переломы наблюдаются также при нейрогенных дистрофических процессах, например при сирингомиелии, спинной сухотке. Повышенная ломкость костей отмечается при болезни Педжета, гиперпаратиреоидной остеодистрофии, несовершенном остеогенезе и других системных заболеваниях скелета. Реже патологические переломы возникают при воспалительных заболеваниях кости: остеомиелите, туберкулезе и др." (ММЭ) Поставить диагноз «перелом» позволяет наличие определённых критериев. Перелом является диагнозом, который выставляется клинически и только подтверждается рентгенологически. Относительные признаки перелома Боль — усиливается в месте перелома при имитации осевой нагрузки. Например, при постукивании по пятке резко усилится боль при переломе голени. Отёк — возникает в области повреждения, как правило, не сразу. Несёт относительно мало диагностической информации. Гематома — появляется в области перелома (чаще не сразу). Пульсирующая гематома свидетельствует о продолжающемся интенсивном кровотечении. Нарушение функции повреждённой конечности — подразумевается невозможность нагрузки на повреждённую часть тела и значительное ограничение подвижности. Абсолютные признаки перелома Неестественное положение конечности. Патологическая подвижность (при неполных переломах определяется не всегда) — конечность подвижна в том месте, где нет сустава. Крепитация (своеобразный хруст) — ощущается под рукой в месте перелома, иногда слышна ухом. Хорошо слышна при надавливании фонендоскопом на место повреждения. Костные отломки — при открытом переломе они могут быть видны в ране. Ушиб — вид травмы, возникающей при прямом воздействии механического повреждающего фактора, например удара каким-то предметом или удара о предмет. В результате прямого разрушающего воздействия предмета и его кинетической энергии во время удара происходит повреждение клеток ткани. Так запускается местная реакция на травматический агент. Признаки ушиба В месте ушиба сначала появляются незначительная припухлость, кратковременная боль. Позднее в зависимости от объема поврежденной ткани припухлость значительно увеличивается, возникает интенсивная постоянная боль в месте ушиба. Возможно в ответ на боль развитие мышечного сокращения, что приводит к нарушению функции этих мышц. Очаг ушиба может значительно увеличиться по сравнению с первоначальным — возникает участок вторичного повреждения. Если затрагиваются проходящие в месте ушиба сосуды, то образуется гематома — скопление крови в толще и рыхлых пространствах мягких тканей. При нарушении целостности мелких сосудов появляются мелкоточечные кровоизлияния или сплошные — синяки. Нарастание боли и припухлости продолжается в течение первых двух суток, затем начинается медленное рассасывание очага, которое может включать от двух до трех недель. Если имеет место гематома, то полное рассасывание занимает период до месяца и более. Особое внимание заслуживают ушибы мягких тканей в области живота, поясницы, груди. При таких локализациях важно исключить повреждения внутренних органов, которые могут привести к внутреннему кровотечению. Поэтому обращение к врачу в такой ситуации очень важно. Первая помощь при ушибах Человек может ушибиться везде: дома, на улице, в экспедиции и т. д. Не всегда поблизости есть врач, поэтому помощь пострадавшему должен уметь оказать каждый. Часто эту помощь может оказать себе и сам пострадавший. Как правило, ушибам подвержены голова, руки и ноги. Причем повреждаются при этом обычно мышцы, сосуды и нервы. Кожа благодаря своей эластичности реже страдает от травмы. Излившаяся из раненых сосудов кровь пропитывает окружающие ткани, при этом образуется кровоподтек (гематома). В результате в месте ушиба появляется припухлость, возникает боль. Нередко даже нарушается нормальная функция поврежденной конечности. Боль особенно усиливается в тех случаях, когда травмированный участок обильно снабжен нервами. К месту ушиба нужно немедленно приложить лед, снег или пузырь, наполненный холодной водой. Годится для этой цели также смоченное в холодной воде полотенце. Массаж, тепловые процедуры, горячие ванны и компрессы противопоказаны в течение 4—5 дней, так как такие меры усиливают кровоизлияние. Если ушиб сопровождался ссадинами или царапинами, в загрязненную ранку может проникнуть инфекция. Ранку поэтому следует прижечь спиртом или йодом и завязать бинтом. Когда при ушибе ноги подвернулась стопа и произошло растяжение связок, помимо кровоизлияния, отека и сильной боли, может ограничиться подвижность сустава. В таких случаях пострадавшему нужен постельный режим, на область сустава — холод и для ограничения подвижности сустава — повязка. (Обычно к таким повязкам прибегают также, когда повреждены коленный и локтевой суставы.) Особое внимание надо обратить на ушиб головы, который может сопровождаться сотрясением мозга. Признаки этого заболевания: резкая головная боль, тошнота и головокружение. Пострадавшему нужен полный покой и срочная врачебная консультация. При всех обстоятельствах пострадавшего после оказания ему первой помощи надо показать врачу с тем, чтобы в случае необходимости ввести ему противостолбнячную сыворотку, исключить перелом костей, а при ушибах живота и грудной клетки — повреждения внутренних органов. Итак, после возникновения ушиба важно оценить силу удара, локализацию места ушиба. Это нужно для исключения возможности повреждения магистральных сосудов, внутренних органов, головного мозга при ушибах в области головы, переломов костей. Первые часы и первые-вторые сутки к месту ушиба прикладывают холодные предметы, например пузырь со льдом, бутылку с замороженной водой. Для спортсменов используют специальные спреи. Прикладывать лед необходимо через ткань, например полотенце, которое затем следует медленно разворачивать. При воздействии холода происходит спазм сосудов и замедление тканевых реакций на повреждение. Это позволяет сократить участок вторичного повреждения. Для предотвращения тромбирования и снижения воспалительной реакции в первые часы и последующие сутки допускается прием аспирина в дозе 0,5 г 1—2 раза в сутки. Лучше использовать его растворимые формы. Для обезболивания целесообразен прием анальгина, кеторола как в виде таблеток, так и инъекционных форм. В этот же период хорошо использовать мази на основе противовоспалительных препаратов, например диклофенака (вольтарена), ибупрофена, кеторола. Хороший эффект достигается применением быструм геля. С конца вторых и в последующие сутки применяют сухое тепло на место ушиба, физиопроцедуры. Возможно использование согревающих мазей: эспола, финалгона, фастум геля, капсикама. Допускается применение перцовых настоек, желчи, капустных листьев и т. д., иногда рекомендуется прием вобэнзима. При образовании гематом в месте ушиба ни в коем случае нельзя их вскрывать. Это способствует инфицированию и последующему нагноению. Эти гематомы прекрасно уменьшатся самостоятельно в течение первых суток. При сильных ушибах конечностей иногда прибегают к фиксации для уменьшения болевых ощущений при движении. Вывих – повреждение сустава, при котором происходит смещение соприкасающихся в его полости костей с выходом одной из них из полости сустава через разрыв капсулы в окружающие ткани. Вывих может быть полным, когда суставные поверхности костей перестают соприкасаться друг с другом, и неполным (подвывих), когда между суставными поверхностями имеется частичное соприкосновение. Название вывих получает по той кости, которая находится дистальнее (периферичнее) поврежденного сустава: например, вывих стопы – при смещении костей в голеностопном суставе, вывих плеча – при вывихе в плечевом суставе и т. п. Возникают вывихи в основном под действием непрямой травмы. Так, вывих бедра возможен при падении на согнутую ногу с одновременным поворотом ноги внутрь, вывих плеча – при падении на вытянутую руку. Распознание вывиха начинается с выяснения механизма травмы. Пострадавший жалуется на резкую боль в суставе, ограничение или полное отсутствие движений в нём. При осмотре нужно обратить внимание на изменение формы сустава. Вывих сопровождается резкой деформацией (западением) области сустава. Положение конечностей вынужденное – верхняя или нижняя конечность отведена в сторону и согнута в поврежденном суставе. Выпрямить конечность невозможно из-за пружинящего сопротивления в суставе. Первая помощь при вывихе заключается в проведении мероприятий, направленных на уменьшение боли: холод на область поврежденного сустава, применение обезболивающих (анальгин, амидопирин, промедол и др.), иммобилизация (обездвижение) конечности в том положении, которое она приняла после травмы. Верхнюю конечность подвешивают на косынке или перевязке из бинта, нижнюю – иммобилизируют при помощи шин или подручных средств. Свежие вывихи вправлять значительно легче, чем застарелые. Уже через 3–4 ч после травмы в области поврежденного сустава развивается отек тканей, скапливается кровь, что затрудняет вправление. Вправление вывиха – врачебная процедура, поэтому пострадавшего необходимо скорее доставить к врачу. При вывихах верхних конечностей больные могут прийти сами в больницу или быть доставлены на любом транспорте в положении сидя. Больных с вывихом нижних конечностей транспортируют в положении лежа. Не следует пытаться вправить вывих, так как иногда трудно установить, вывих это или перелом, тем более что часто вывихи сопровождаются трещинами и переломами костей. Растяжение связок - весьма распространенные травмы, которые возникают при резких движениях, превышающих допустимую амплитуду движения сустава или не совпадающих с его нормальным направлением. Подобные травмы часто возникают в бытовых ситуациях: по статистике около 85% всех бытовых травм - это растяжения связок или их разрывы . Нередко такие травмы случаются у детей. Но особенно часто от растяжения мышц и связок различной степени тяжести страдают спортсмены. Самые травматичные в этом отношении виды спорта - это большой теннис, гимнастика, футбол, хоккей, бокс, борьба, а также некоторые виды легкой атлетики (прыжки, метание копья или диска и другие). Связками называются плотные пучки соединительной ткани, соединяющие кости между собой и удерживающие на месте сустав. Они укрепляют сочленения костей и направляют движения в суставах. Таким образом, связки обеспечивают как подвижность сустава, так и фиксацию, не давая суставу возможности двигаться в «неправильном» направлении. При растяжении связок происходит частичный надрыв или полный разрыв соединительных волокон. Обычно растяжения связок возникают в голеностопном суставе и кисти руки при неудачном их повороте или падении. Растяжения связок коленного и локтевого суставов встречаются реже. Плечевой сустав повреждается при резком рывке или взмахе вытянутой рукой. Признаки и симптомы растяжения связок Связки пронизаны большим количеством нервных окончаний и кровеносных сосудов, поэтому растяжения связок, а тем более разрыв связок вызывают сильную боль и отек травмированного сустава. Обычно острая боль разной степени выраженности при растяжениях связок появляется непосредственно в момент травмы или сразу после травмы. Также быстро появляются и другие симптомы растяжения связок: кровоизлияние (гематома) в месте травмы, опухоль, покраснение кожи, резкое ограничение функции сустава и болезненность при пальпации. В зависимости от тяжести растяжения связок могут наблюдаться: повышение температуры (местное повышение температуры наблюдается почти всегда), гиперемия, заметное кровоизлияние в мягкие ткани. Иногда бывает так, что сразу после травмы пострадавший не чувствует сильной боли и может совершать движения в поврежденном суставе. Такое положение обманчиво и способствует усилению растяжения связок, так как движение в поврежденном суставе еще сильнее повреждает травмированные связки. Спустя некоторое время (от нескольких минут до одного-двух часов после травмы) в зоне поврежденных связок начинает нарастать припухлость, резко усиливается болезненность и существенно нарушается функция сустава. Помимо растяжения связок, возможны такие травматические повреждения связок, как надрыв или разрыв. Растяжение связок отличается от их разрыва не только по степени болевых ощущения, но и по подвижности травмированного участка: если при растяжении подвижность сустава чаще ограничена, то при разрыве она может иметь нетипично большую амплитуду. Растяжение связок нужно отличать от других травм сустава - вывиха, перелома. При вывихе чаще всего происходит разрыв связок, одна из костей смещается, суставные поверхности костей полностью перестают соприкасаться (полный вывих) или соприкасаются частично (подвывих). При этом внешний вид сустава обычно изменяется, а движение в суставе становится невозможным. Вывих и перелом - значительно более тяжелые травмы, чем растяжение связок. Они требуют срочной квалифицированной врачебной помощи. Поскольку болезненные явления и симптомы серьезных растяжений связок и, например, закрытых переломов, очень похожи, для установки окончательного диагноза требуется рентгенологическое обследование. Растяжение связок иногда путают с растяжением мышц. Отличительный признак следующий: боль при растяжении связок появляется сразу после травмы или в течении короткого времени после нее. Если же боль появилась на следующее утро после физической нагрузки или среди ночи - то это растяжение мышц. Степени растяжения связок Выделяют три степени тяжести растяжения связок: I степень (легкое растяжение связок) - повреждение небольшого участка связки. Отмечается незначительная боль, которая может практически не мешать двигательной активности. Отека при этой степени растяжения может и не быть. II степень (умеренное растяжение связок) - частичный разрыв связки. Характерна сильная боль, появляются отеки и гематомы. III степень (тяжелое растяжение связок) - полный разрыв связки. Наблюдается очень сильная и острая боль, сильный отек, синяки. Если разрыв произошёл в области голеностопа, то наступить на повреждённую конечность может быть практически невозможно. Опасность разрыва связки заключается в формировании «слабого» сустава, склонного к частым повреждениям. Первая помощь при растяжении связок Своевременная и правильно оказанная первая помощь способна задержать развитие тяжелых последствий растяжений связок и облегчить последующее лечение. Для лечения растяжения связок рекомендуется принять следующие меры в качестве первичной терапии: Обеспечить неподвижность и покой. Необходимо уложить или удобно посадить пострадавшего, обеспечив неподвижность и покой травмированной ноге или руке. Холод. Сразу после травмы (или в течение первого дня) для уменьшения боли и отека рекомендуется приложить лед на поврежденный сустав на первые два часа. При использовании льда не держите его слишком долго - это может привести к повреждению тканей. Защита от нагрузки. Необходимо зафиксировать пораженный сустав. Для этого можно использовать различные средства - от шины или эластичного бинта до костылей. Эластичный бинт не затягивайте слишком сильно, чтобы не нарушить кровообращение. Если возникает чувство онемения в забинтованной конечности - ослабьте повязку. В первые сутки после травмы сверху бинта можно приложить толченый лед в целлофановом пакете. На следующий день после травмы лед прикладывать не надо - наоборот, необходимо тепло. При появлении кровоподтеков необходимо придать конечности возвышенное положение, чтобы предупредить нарастание отека околосуставных тканей. Для уменьшения болевого синдрома применяют обезболивающие препараты. Сдавливание тяжестью. Первая помощь при синдроме длительного сдавления Развивается этот синдром при особой травме – длительном раздавливании мягких тканей тяжелым предметом: частями бетонных плит при обрушениях зданий, обломками горных пород в шахтах, стволами деревьев и так далее. Что происходит. Во-первых, пострадавший испытывает сильнейшую, нестерпимую боль, которая приводит к спазму сосудов почек. Этот спазм, в свою очередь, приводит к острой почечной недостаточности. Во-вторых, под действием тяжести в тканях конечностей пострадавшего прекращается кровообращение - венозное, артериальное, не говоря уж о капиллярном. А это значит, что прекращается питание тканей и ткани начинают погибать. Развивается некроз и происходит накопление недоокисленных продуктов обмена, распада и разрушения тканей. То есть, формируется своеобразная бомба замедленного действия, потому что эти накопленные продукты крайне токсичны для организма. Как только сдавление прекращается и восстанавливается циркуляция крови, эти токсины устремляется в кровеносное русло, повреждая почки, печень и сердце. В-третьих, это потеря крови и плазмы. Проницаемость стенок сосудов для жидкости в сдавленных тканях резко повышается и когда сдавление устраняют, плазма крови (до 30% циркулирующей крови) устремляется из сосудов в мышцы, образуя отек конечности. Прямо на глазах конечность резко увеличивается в объеме, теряются контуры мышц, отек приобретает такую степень плотности, что нога становится похожа на деревянную и по твердости, и по звуку, издаваемому при легком постукивании. Также резко уменьшается количество циркулирующей крови в сосудистой системе, вызывая не только обезвоживание и резкое снижение артериального давления, но также сверхконцентрацию токсинов. И именно это становится причиной смерти в первые минуты после извлечения пострадавшего из-под завала. Как оказывать первую помощь при синдроме длительного сдавливания. В первую очередь надо освободить из-под завала голову и верхнюю часть туловища пострадавшего, очистить ему рот и нос. Если у пострадавшего произошла остановка дыхания, надо проводить искусственную вентиляцию легких. После того, как из-под завала освобождена повреждённая конечность, её туго бинтуют, начиная с кисти и до плеча или от стопы и до паховой складки. То есть создается своеобразный сдерживающий футляр. Это не только уменьшит отек, но и ограничит объем перераспределяемой плазмы. Далее конечность иммобилизуют как при переломе и обкладывают холодом. Для этого можно использовать пакеты со льдом, снегом. Можно накладывать на повреждённую конечность смоченные в холодной воде тряпки. Местная гипотермия должна быть постоянной. Далее пострадавшего как можно быстрее транспортируют в ближайшую больницу. Если есть, надо дать обезболивающее. Транспортировка проводится в положении лежа. И не забудьте, что от оперативности доставки пострадавшего в стационар в буквальном смысле зависит его жизнь. В синдроме сдавления выделяют 3 основных периода: 1. ранний (шок) длится не более 48 часов. Шок носит гиповолемический характер. Характерны сильные боли распирающего характера, ишемические проявления в сдавленных конечностях, резкое понижение АД. В крови повышается калий, фосфор, миоглобин, в моче - гемоглобин. Повышается креатинин, мочевина крови. Олигоурия переходит в анурию. 2. Период ОПН характеризуется нормализацией давления. Прогрессирует азотемия, анурия нарушение свертываемости крови может привести к ДВС-синдрому. Основным методом лечения является подключение гемодиализа, что позволяет избавиться от азотистых шлаков, понизить гиперкалиемии. Применение гемодиализа снижает 100% летальность до 25-30%. 3. Период восстановления ( поздний). Может идти многие годы. На протяжении этого периода требуется коррекция функций всех органов. Трудоспособность восстанавливается до 70% у выживших. Первая помощь при открытых переломах Первая помощь при открытом переломе начинается с остановки кровотечения. Поверх одежды выше повреждения нужно передавить сосуды чем-нибудь прочным (ремнем, специальным жгутом). Это мероприятие должно длиться не более часа, если проходит больше времени, следует расслабить повязку и наложить ее чуть выше предыдущего места. Важно! Ни в коем случае при остановке кровотечения нельзя использовать проволоку или бельевой шнур. Они сильно сдавливают конечность, что может привести к ее омертвлению. Далее к ране прикладывают чистые салфетки и обматывают бинтом. Как и в случае с закрытым переломом необходимо фиксировать поврежденную конечность. Иммобилизация и транспортировка пострадавших.
|
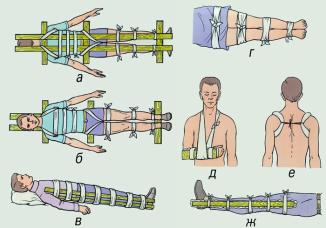
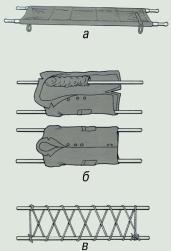
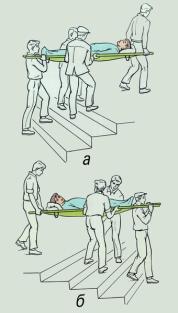
| Недопустимы перенос и транспортировка без иммобилизации пострадавших, особенно с переломами, даже на короткое расстояние, т.к. это может привести к увеличению смещения костных отломков, повреждению нервов и сосудов, расположенных рядом с подвижными отломками кости. При больших ранах мягких тканей, а также при открытых переломах, иммобилизация поврежденной части тела препятствует быстрому распространению инфекции, при тяжелых ожогах (особенно конечностей) способствует менее тяжелому их течению в дальнейшем. Транспортная иммобилизация занимает одно из ведущих мест в профилактике такого грозного осложнения тяжелых повреждений, как травматический шок. На месте происшествия чаще всего приходится пользоваться для иммобилизации подручными средствами (например, досками, ветками, палками, лыжами), к которым фиксируют (прибинтовывают, укрепляют бинтами, ремнями и т.п.) поврежденную часть тела. Иногда, если нет подручных средств, можно обеспечить достаточное обездвижение, притянув поврежденную руку к туловищу, подвесив ее на косынке, а при травме ноги, прибинтовав одну ногу к другой (рис. 12.1.). Основным способом иммобилизации поврежденной конечности на период транспортировки пострадавшего в лечебное учреждение является шинирование. Существует множество различных стандартных транспортных шин, которые обычно накладывают медицинские работники, например службы скорой помощи. Однако в большинстве случаев при травмах приходится пользоваться так называемыми импровизированными шинами, которые изготавливаются из подручных материалов. Очень важно провести транспортную иммобилизацию как можно раньше. Шину накладывают поверх одежды. Желательно обернуть ее ватой или какой-нибудь мягкой тканью, особенно в области костных выступов (лодыжки, мыщелки и т.п.), где давление, оказываемое шиной, может обусловить возникновение потертости и пролежня. При наличии раны, например в случаях открытого перелома конечности, одежду лучше разрезать (можно по швам, но таким образом, чтобы вся рана стала хорошо доступна). Затем на рану накладывают стерильную повязку и лишь после этого осуществляют иммобилизацию (фиксирующие шину ремни или бинты не должны сильно давить на раневую поверхность). При сильном кровотечении из раны, когда есть необходимость в применении жгута кровоостанавливающего, его накладывают до шинирования и не прикрывают повязкой. Не следует отдельными турами бинта (или его заменителя) сильно перетягивать конечность для "лучшей" фиксации шины, т.к. это может вызвать нарушение кровообращения или повреждение нервов. Если после наложения транспортной шины замечено, что все же произошла перетяжка, ее необходимо рассечь или заменить, наложив шину вновь. В зимнее время или в холодную погоду, особенно при длительной транспортировке, после шинирования поврежденную часть тела тепло укутывают. При наложении импровизированных шин необходимо помнить, что должны быть фиксированы не менее двух суставов, расположенных выше и ниже поврежденного участка тела. При плохом прилегании или недостаточной фиксации шины она не фиксирует поврежденное место, сползает и может вызывать дополнительную травматизацию. 12.2. Транспортировка пострадавших. Важнейшей задачей первой помощи является организация быстрой, безопасной, щадящей транспортировки (доставки) больного или пострадавшего в лечебное учреждение. Причинение боли во время транспортировки способствует ухудшению состояния пострадавшего, развитию шока. Выбор способа транспортировки зависит от состояния пострадавшего, характера травмы или заболевания и возможностей, которыми располагает оказывающий первую помощь.
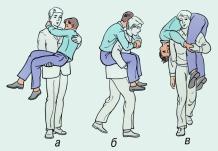
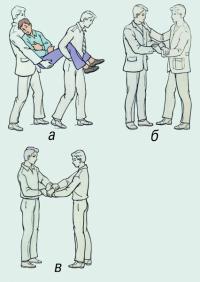
Если больной в сознании и может самостоятельно держаться, то легче переносить его на "замке" из 3 или 4 рук (рис. 12.4. б, в). Значительно облегчает переноску на руках или носилках носилочная лямка. В ряде случаев больной может преодолеть короткое расстояние самостоятельно с помощью сопровождающего, который закидывает себе на шею руку пострадавшего и удерживает ее одной рукой, а другой обхватывает больного за талию или грудь. Пострадавший свободной рукой может опираться на палку. При невозможности самостоятельного передвижения пострадавшего и отсутствии помощников возможна транспортировка волоком на импровизированной волокуше - на брезенте, плащ-палатке.
В период транспортировки необходимо проводить постоянное наблюдение за больным, следить за дыханием, пульсом, сделать все, чтобы при рвоте не произошла аспирация рвотных масс в дыхательные пути. Очень важно, чтобы оказывающий первую помощь своим поведением, действиями, разговорами максимально щадил психику больного, укреплял в нем уверенность в благополучном исходе заболевания. | ||||||||
| 2.1 | Особенности ведения аварийно-спасательных работ при дорожно-транспортных происшествиях. | 25 | ||||||
| 4 | Заключительная часть. | 5 | Проверка конспектов, наличие законспектированного материала. Выставление оценок в учебный журнал. | |||||
| Пособия и оборудование, используемые на занятии: План проведения занятий, Руководители занятий: НК №1 6 ПСЧ 2 ПСО ФПС А.А. Никитин НК №2 6 ПСЧ 2 ПСО ФПС Р.Е. Керест НК №3 6 ПСЧ 2 ПСО ФПС Ю.А. Смыслов НК №4 6 ПСЧ 2 ПСО ФПС С.В. Маслеников | ||||||||