ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 08.07.2024
Просмотров: 135
Скачиваний: 0
У міокарді виділяють два типи клітин. Скоротливі та провідні кардіоміоцити. Другий різновид клітин міокарда - провідні кардіоміоцити - утворюють провідну систему серця. Остання складається із синуснопередсердного вузла, передсердно-шлуночкового вузла та передсердношлуночкового пучка Гіса з його розгалуженнями (волокна Пуркіньє), які передають імпульси до скоротливих м'язових клітин. Серед провідних серцевих міоцитів за морфологічними та функціональними особливостями можна визначити три типи клітин. Клітини першого типу мають назву пейсмейкерних клітин (Р-клітин), або водіїв ритму. Клітини другого типу - перехідні клітини, функціональне значення яких полягає у передачі збудження від Р-клітин до клітин пучка і скоротливих елементів міокарда. Локалізуються ці клітини на периферії синусно-передсердного вузла і становлять більшу частину його. Клітини третього типу - це клітини пучка провідної системи та його ніжок (так звані волокна Пуркіньє). Вони передають збудження від перехідних клітин до скоротливих кардіоміоцитів шлуночків.
-
Клітинні форми при еритропоезі.
Еритропоез відбувається у постнатальному періоді в складі червоного кісткового мозку. Джерелом розвитку еритроцитів є стовбурова кровотворна клітина ( І клас ). Ця клітина диферинціюється у клітину – попередника мієлопоезу ( ІІ клас ). З неї утворюються клітин двох видів: КТО- ГнЕ (колонієтвірна одиницю гранулоцитів та еритроцитів) та КТО – МГЦЕ (колонієтвірна одиниця мегакаріоцитів та еритроцитів). Наступна стадія розвитку еритроцитів – уніпотетний попередник КТО – Е (клітини ІІІ класу ). Проеритробласти ( ІV клас ) – перші морфологічні розпізнавані клітини еритроїдного ряду. Проеритробласти поділяються і перетворюються у базофільні еритробласти. Вони діляться мітозом,нагромаджують певну кількість гемоглобіну і перетворюються у поліхроматофільні еритробласти. Вони діляться мітозом. Їх пізні генерації називають поліхроматофільні нормобласти ( V клас ).
Білет 5
-
Дентин в різних його шарах на поперечному розрізі.
Дентин-нагадує кісткову тканину, 72 неорганічних(фосфорнокислих солей кальцію та магнію, фтористий кальцій) і 28 органічних(колаген І типу). Радіально проходять дентинні трубочки(канальці), у них розміщені відростки одонтобластів(дентинобластів), тіла яких лежать у пульпі, ближче до пульпи розміщений припульпарний дентин, поверхнево-плащовий. Для плащового дентину характерний радіальний напрямок колагенових волокон(волокна Корфа), менша насиченість дентинними трубочками. У припульпарному дентині колагенові волокна мають тангенціальний напрямок(волокна Ебнера), насиченість дентин ними канальцями вища. Плащовий формується раніше предентинного. На межі дентину і пульпи є предентин(незвапновані колагенові волокна і основна речовина, є обмежені мікроскопічними кульками звапнованого дентину)Вони називаються інтерглобулярних просторів, або інтерглобулярного дентину. У дентині кореня на межі з цементом кульки звапнованого дентину є дрібними, інтерглобулярні простори формують зернистий шар Томса.
-
Бронхи різного калібру
Стінка бронхів утворена трьома оболонками - слизовою з підслизовою основою, фіброзно-хрящовою та адвентиційною. Особливості цих оболонок залежать від калібру бронха. Головні бронхи мають діаметр близько 15 мм. У їхній слизовій оболонці, на відміну від трахеї, з'являється м'язова пластинка, яка відмежовує слизову оболонку від підслизової основи. Вона тонка і складається із двох шарів гладких міоцитів - внутрішнього циркулярного і зовнішнього - з поздовжнім розташуванням клітин. Слизова оболонка головного бронха, як і трахеї, не утворює складок. Особливістю головних бронхів є фіброзно-хрящова оболонка, побудована із суцільних кілець гіалінового хряща.
Великі бронхи мають діаметр від 15 до 5 мм. М'язова пластинка слизової оболонки добре розвинена, складається з одного шару гладких міоцитів, орієнтованих у косо-циркулярному напрямку. Завдяки їхньому скороченню слизова оболонка цих бронхів утворює поздовжні складки. У власній пластинці слизової оболонки досить часто спостерігаються лімфатичні вузлики. Власна пластинка бронхів багата на еластичні волокна, які розташовані поздовжньо і забезпечують розтягування бронхів та їхнє повернення у вихідне положення під час дихання. Підслизова основа містить велику кількість залоз. Фіброзно-хрящова оболонка, на відміну від головних бронхів, утворена не суцільним кільцем хряща, а окремими хрящовими пластинками, роз міри яких зменшуються відповідно до зменшення калібру бронха. Кінцеві відділи мішаних слизово-білкових залоз розташовуються великими групами переважно у тих ділянках стінки бронха, де немає хряща.
Середні бронхи мають діаметр від 5 до 2 мм. Товщина слизової оболонки та висота епітеліального шару зменшуються. М'язова пластинка слизової оболонки і її складки добре розвинені. Фіброзно-хрящова оболонка містить лише окремі острівці гіалінового хряща, місцями з'являється еластичний хрящ. У підслизовій оболонці зберігаються залози.
Діаметр малих бронхів від 2 до 0,5 мм. Епітелій стає дворядним. М'язова пластинка у малих бронхах добре розвинена. У цих бронхах відсутні залози, а також хрящі. Отже, малі бронхи мають лише слизову і зовнішню адвентиційну оболонки або чотири пластинки: епітеліальну, власну, м'язову та адвентиційну.
Термінальні (кінцеві) бронхіоли мають діаметр близько 0,5 мм і довжину до 1200 мкм. Загальний план будови їхніх стінок подібний до такого ж малих бронхів, але товщина стінки значно менша. Епітелій стає одношаровим кубічним війчастим. М'язова пластинка у термінальних бронхіолах має сіткоподібне розташування гладких міоцитів, завдяки чому складки слизової оболонки тут відсутні.
-
Атретичне тіло. Будова, функції.
Атретичні фолікули й атретичні тіла виникають унаслідок того, що не всі фолікули, які почали ріст, досягають стадії зрілого фолікула. Частина з них редукується, проходить зворотний розвиток - атрезію. Під час атрезії спочатку гине овоцит, а його прозора зона - зморщена, потовщена, гіалінізована - довший час лишається у центрі атретичного тіла. Цим останнє відрізняється від жовтого тіла, в центрі якого міститься сполучнотканинний рубець. У разі утворення атретичного тіла після загибелі овоцита починають розростатися клітини внутрішньої теки, які продукують естрогени. Отже, процес атрезії фолікулів необхідний не лише для елімінації зайвих яйцеклітин, але й для забезпечення організму естрогенами. Процес атрезії фолікулів зумовлений білковим гормоном гонадокриніном, який продукується водночас з естрогенами зернистим шаром ростучих та зрілих фолікулів.
-
Намалювати будову схеми кори мозочка.
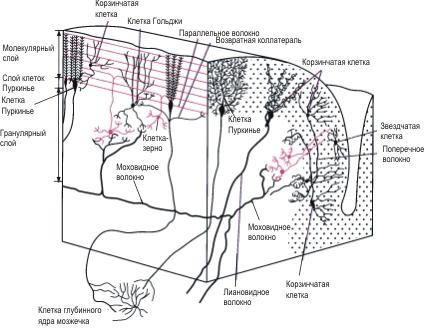
-
Порівняйте будови кровоносних і лімфатичних капілярів.
Гемокапіляри виконують основну функцію кровоносної системи щодо обміну речовин між кров'ю та тканинами, відіграють роль гістогематичного бар'єра, а також забезпечують мікроциркуляцію. Гемодинамічні умови в капілярах характеризуються низьким і малою швидкістю кровоплину. Капіляри - найчисленніші судини організму. Здебільшого капіляри утворюють сітку, але можуть формувати і петлі. Стінка капілярів дуже тонка: вона утворена ендотелієм(плоскі полігональної форми, витягнуті з хвилястими краями), базальною мембраною та перицитами. Лімфатичні капіляри - це початковий відділ лімфатичної системи. До них із тканин надходить тканинна рідина разом із продуктами обміну речовин, а в патологічних випадках - сторонні частинки, мікроорганізми, клітини злоякісних пухлин. Лімфатичні капіляри утворюють систему сліпо викінчених сплющених ендотеліальних трубок, які анастомозують між собою і пронизують органи чи супроводжують гемокапіляри.
Будова стінки лімфокапілярів порівняно з гемокапілярами має такі особливості : великі ендотеліальні клітини (у три-чотири рази більші, ніжу гемокапілярах); базальна мембрана несуцільна, перицити відсутні; наявність якірних фібрил, які фіксують ендотеліоцити лімфокапіляра до колагенових волокон сполучної тканини, що оточує ці судини; діаметр лімфатичних капілярів у кілька разів більший, ніж відповідних кровоносних. Особливостями будови лімфатичних судин є наявність клапанів та добре розвиненої зовнішньої оболонки.