Файл: Курсовая работа Применение адреноблокаторов в лечении ряда патологий внутренних органов.docx
Добавлен: 04.12.2023
Просмотров: 38
Скачиваний: 2
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Таблица 4. Клиническое значение воздействия окиси азота на различные ткани организма
| Эффекты окиси азота | (Возможное) значение |
| Релаксация гладкой мускулатуры | Вазодилатация, снижение периферического сопротивления |
| Ингибирование активации тромбоцитов | Антитромботическое действие |
| Ингибирование адгезии и инфильтрации моноцитов | Антиатеросклеротическое действие |
| Ингибирование пролиферации гладкой мускулатуры, ингибирование сосудистого ремоделирования | Антиатеросклеротическое действие |
Особенности фармакокинетики ß-АДРЕНОБЛОКАТОРОВ
Особенности фармакокинетики различных b–адреноблокаторов в значительной мере определяются степенью их растворимости в липидах и воде. По этому признаку различают 3 группы b–адреноблокаторов: липофильные, гидрофильные, липо– и гидрофильные.
• Липофильные b–адреноблокаторы (бетаксолол, карведилол, метопролол, окспренолол, пропранолол, тимолол и др.) быстро и полностью (около 90%) всасываются в ЖКТ, легко проникают через гематоэнцефалический барьер (сопровождается повышением частоты побочных явлений со стороны ЦНС – бессонницей, общей слабостью, сонливостью, депрессией, кошмарными сновидениями, галлюцинациями и т.д.). Некоторые липофильные b–адреноблокаторы (карведилол, талинолол) являются субстратами для гликопротеина–Р1. Все липофильные b–адреноблокаторы подвергается биотрансформации путем окисления с участием изофермента цитохрома Р450 2D6 (CYP2D6), причем пресистемный метаболизм b–адреноблокаторов при первом прохождении через печень составляет до 80%. Необходимо учитывать, что метаболизм b–адреноблокаторов с эффектом «первого прохождения» через печень может меняться даже при нормальной функциональной активности гепатоцитов: липофильные b–адреноблокаторы, уменьшая печеночный кровоток (пропранолол, например, на 30%), могут замедлять свой собственный метаболизм в печени и таким образом удлинять период полувыведения (Т1/2) при длительном применении. Так, при длительном назначении Т1/2 пропранолола может увеличиться в 2–3 раза по сравнению с однократным приемом. Пропранолол, как и другие липофильные b–адреноблокаторы, может замедлять выведение из крови других ЛС, которые метаболизируются в печени (например, лидокаина, гидралазина, теофиллина). Снижение биотрансформации b–адреноблокаторов с выраженным пресистемным метаболизмом особенно выражено у больных циррозом печени, застойной недостаточностью кровообращения и в пожилом возрасте (у этих групп больных доза b–адреноблокаторов должна быть снижена). Липофильные b–адреноблокаторы интенсивно связываются с белками плазмы крови (пропранолол – на 80–93%). У липофильных b–адреноблокаторов отмечается большой объем распределения.
• Гидрофильные b–адреноблокаторы (атенолол, надолол, соталол и др.) не полностью (30–70%) и неравномерно всасываются в ЖКТ и обычно в незначительной мере (0–20%) метаболизируются в печени. Они выводятся почками в неизмененном виде (40–70%), либо в виде метаболитов. Гидрофильные b–адреноблокаторы имеют более продолжительный Т1/2 (от 6 до 24 ч), чем липофильные. Т1/2 гидрофильных b–адреноблокаторов увеличивается у больных со сниженной скоростью клубочковой фильтрации (СКФ), т.е. при почечной недостаточности, а также у пожилых лиц; в таких случаях следует уменьшить суточную дозу препаратов за счет кратности приема. При выраженной почечной недостаточности более безопасным является назначение не гидрофильных, а липофильных b–адреноблокаторов (бисопролол и др.), которые метаболизируются в печени. Поскольку выведение гидрофильных b–адреноблокаторов мало зависит от функции печени, они не взаимодействуют с ЛС, которые метаболизируются в печени и более предпочтительны у больных с тяжелыми заболеваниями печени.
• К третьей группе относятся b–адреноблокаторы, растворимые как в жирах, так и в воде (ацебутолол, бисопролол, пиндолол, целипролол и др.), они подвергаются частично подвергаются биотрансформации в печени (40–60%), остальная часть выводится почками в неизмененном виде. b–адреноблокаторы со сбалансированным клиренсом обычно имеют небольшой Т1/2 (от 3 до 12 ч). Так, сбалансированный клиренс бисопролола объясняет низкую вероятность взаимодействия этого препарата с другими ЛС и большую безопасность их применения у больных с умеренной печеночной или почечной недостаточностью. В то же время при тяжелой печеночной и/или почечной недостаточности суточные дозы b–адреноблокаторов со сбалансированным клиренсом рекомендуют уменьшать в 1,5–2 раза.
Существуют b–адреноблокаторы (эсмолол), которые имеют очень короткий Т1/2, так как разрушаются эстеразами крови. Соответственно, они обладают сверхкоротким действием, которое полностью исчезает через 30 минут после прекращения внутривенной инфузии. Эсмолол может быть использован при гипертонических кризах, особенно они эффективны при т.н. симпатико–адреналовых кризах.
Особенности фармакокинетики наиболее часто применяемых ß-адреноблокаторов представлены в таблице 5.
Таблица 5. Особенности фармакокинетики некоторых бета-адреноблокаторов.
| Препарат | Биодоступность (%) | Липофильность | Период полувыведения |
| Небиволол | 96% у «медленных» метаболизаторов, 12% - у «быстрых» | +++ | 10-11 ч |
| Атенолол | 40-60 | - | 3-6 ч |
| Метопролол | 40-50 | + | 3-6 ч |
| Бисопролол | 90 | ++ | 10-12 ч |
| Пропранол | 20-30 | +++ | 3-5 ч |
Для оценки выраженности и продолжительности гипотензивного действия пролонгированных препаратов Управление США по контролю за лекарствами и продуктами (FDA) предложило в 1988-1990 гг. использовать коэффициент «конечный/пиковый» (trough/peak, Т/Р), т.е. соотношение между наименьшим снижением систолического или диастолического давления в конце междозового интервала и максимальным его снижением на высоте эффекта препарата. Оптимальной представляется гипотензивная терапия, при которой отсутствуют значительные колебания АД в течение суток, т.е. этот коэффициент должен стремиться к единице или 100%. По рекомендациям FDA коэффициент «конечный/пиковый» должен быть не менее 50%, т.е. современные гипотензивные средства должны обеспечивать снижение АД через 24 ч после приема не менее чем на 50% от снижения показателей в период максимального гипотензивного действия. Невысокие колебания АД способствуют уменьшению повреждения сосудистой стенки, а следовательно, улучшают прогноз заболевания.(рис.2).
1. Небиволол
2. Эналаприл
3. Нифедипин
4. Амлодипин
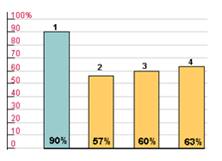
Рис. 2. Индекс "конечный/пиковый" (trough/peak) гипотензивных препаратов.
Метаболические эффекты ß-АДРЕНОБЛОКАТОРОВ
При длительном (от 6 мес до 2 лет) применении неселективных бета-адреноблокаторов повышаются триглицериды в крови в широком диапазоне (от 5 до 25%) и снижается холестерин фракции липопротеинов высокой плотности (ХСЛПВП) в среднем на 13%. Влияние неселективных b-адреноблокаторов на липидный профиль связывают с инги-бированием липопротеинлипазы, так как бета-адренорецеп-торы, снижающие активность липопротеинлипазы, оказываются без контррегуляции со стороны бета2-адренорецепто-ров, являющихся их антагонистами в отношении этой ферментативной системы. При этом наблюдается замедление катаболизма липопротеинов очень низкой плотности (ЛПОНП) и триглицеридов. Количество ХСЛПВП уменьшается, поскольку эта фракция холестерина является продуктом катаболизма ЛПОНП. Убедительной информации о клиническом значении влияния неселективных бета-адреноблокаторов на липидный профиль до сего времени не получено, несмотря на огромное количество наблюдений разной продолжительности, представленных в специальной литературе. Повышение триглицеридов и снижение ХСЛПВП не характерно для высокоселективных бета-адреноблокаторов, более того, имеются данные, что метопролол замедляет процесс атерогенеза.
Влияние на обмен углеводов опосредуется через бета2-адренорецепторы, так как через эти рецепторы регулируются секреция инсулина и глюкагона, гликогенолиз в мускулатуре и синтез глюкозы в печени. Применение неселективных бета-адреноблокаторов при сахарном диабете типа 2 сопровождается повышением гипергликемии, а при переходе на селективные бета-адреноблокаторы эта реакция устраняется полностью. В отличие от неселективных бета-адреноблокаторов селективные бета-адреноблокаторы не удлиняют гипогликемию, индуцированную инсулином, так как гликогенолиз и секреция глюкагона опосредуются через бета2-адренорецепторы. В клиническом исследовании было установлено, что метопролол и бисопролол по влиянию на углеводный обмен при сахарном диабете типа 2 не отличаются от плацебо и коррекции гипогликемических средств не требуется. Тем не менее чувствительность к инсулину снижается при использовании всех бета-адреноблокаторов, причем под влиянием неселективных бета-адреноблокаторов более существенно.
Мембраностабилизирующая активность бета-адреноблокаторов обусловлена блокадой натриевых каналов. Она свойственна лишь некоторым бета-адреноблокаторам (в частности, имеется у пропранолола и некоторых других, не имеющих клинического значения в настоящее время). При применении терапевтических доз мембраностабилизирующее действие бета-адреноблокаторов не имеет клинического значения. Оно проявляется нарушениями ритма при интоксикации вследствие передозировки.
Наличие свойств частичного агониста бета-адренорецепторов лишает препарат способности снижать ЧСС при тахикардии. По мере того как накапливались доказательства снижения летальности у пациентов, перенесших ОИМ, при терапии бета-адреноблокаторами, становилась все более достоверной корреляционная связь их эффективности с уменьшением тахикардии. Было установлено, что препараты со свойствами частичных агонистов бета-адренорецепторов (окспренолол, практолол, пиндолол) мало влияли на ЧСС и летальность в отличие от метопролола, тимолола, пропранолола и атенолола. В дальнейшем, в процессе исследования эффективности бета-адреноблокаторов при ХСН было установлено, что буциндолол, обладающий свойствами частичного агониста, не изменял ЧСС и не оказывал существенного влияния на летальность в отличие от метопролола, карведилола и бисопролола.
Вазодилатирующее действие присутствует лишь у некоторых бета-адреноблокаторов (карведилол, небиволол, лабетолол) и может иметь важное клиническое значение. Для лабеталола этот фармакодинамический эффект определил показания и ограничения для его применения. Однако клиническая значимость сосудорасширяющего действия других бета-адреноблокаторов (в частности, карведилола и небивалола) пока не получила полной клинической оценки.
Противопоказания
К абсолютным противопоказаниям к применению b–адреноблокаторов относят выраженную брадикардию в покое (менее 50), синдром слабости синусового узла, AV–блокаду II и III степени (кроме больных с искусственным водителем ритма), кардиогенный шок, отек легких, бронхиальная астма и хронический обструктивный бронхит (для неселективных b–адреноблокаторов), артериальную гипотензию (систолическое АД ниже 100 мм рт ст). К относительным противопоказаниям к применению b–адреноблокаторов относят: нарушения периферического кровообращения («перемежающаяся» хромота, синдром Рейно), депрессивные состояния, феохромоцитому.