ВУЗ: Казахский национальный медицинский университет им. С.Д. Асфендиярова
Категория: Ответы к тестам
Дисциплина: Медицина
Добавлен: 05.02.2019
Просмотров: 8596
Скачиваний: 21
1. В 12 недель
2. В 16 недель
3. + В 18 недель
4. В 20 недель
5. В 24 недели
1017.По каким данным следует считать срок беременности? Выберите наиболее правильный ответ:
1. + По дате последних месячных, первого шевеления плода, по первой явке в женскую консультацию, по обьективным данным, по УЗИ
2. По дате последних месячных, по овуляции, по окружности живота, по первому шевелению плода
3. По дате последних месячных, по овуляции, по окружности живота, по высоте стояния дна матки, по окружности живота
4. По положению плода в матке, по наличию сердцебиения, по УЗИ
5. По дате последних месячных, по овуляции, по наличию сердцебиения плода
1018.Какой срок соответсвует доношенной беременности?
1. 22-28 недель
2. 28-34 недель
3. 34-38 недель
4. + 38-40 недель
5. 40-42 недели
1019.Какие из перечисленных данных соответствуют 39-40 нед. беременности?
1. Высота стояния дна матки на уровне пупка, положение плода продольное
2. Прямой размер головки - 10 см.
3. Окружность живота 80 см. Высота стояния дна матки 30 см, пупок вытя-нут размер головки 12 см. Пупок выпячен
4. + Окружность живота 95-100 см., высота стояния дна матки 34 см. Прямой размер головки 12 см. Пупок выпячен
5. Дно матки под мечевидным отростком
1020.Как измеряется и чему равна Д.spinarum?
1. + Это расстояние между передне-верхними остями подвздошной кости, в норме 25-26 см.
2. Это расстояние между гребнями подвздошных костей, равно 28-29 см.
3. Это расстояние между большими вертелами бедренных костей, равно 29-31 см.
4. Это поперечник плода
5. Это окружность живота на уровне пупка
1021.Как вычислить истинную коньюгату?
1. + От наружной коньюгаты отнять 9 см
2. От наружной коньюгаты отнять 2 см
3. От диагональной коньюгаты отнять 9 см
4. От окружности живота отнять высоту стояния дна матки
5. К наружной конъюгате прибавить 2 см
1022. Склонность к отекам нижних конечностей во время беременности не обусловлена:
1. Снижением осмотического давления в плазме крови
2. Сдавлением нижней полой вены беременной маткой и повышением венозного
Давления в нижних конечностях
3. Задержкой натрия в организме
4. Увеличением секреции альдостерона
5. + Паритетом беременности и родов
1023. Наиболее частым осложнением беременности во втором триместре является
1. Преждевременное созревание плаценты
2. Запоздалое созревание плаценты
3. Вторичная плацентарная недостаточность
4. + Гипертензии беременных
5. Задержка внутриутробного развития плода
1024. Кровотечение из половых путей при низкой плацентации обусловлено
1. + Отслойкой плаценты
2. Склерозированием ворсин низко расположенной плаценты
3. Дистрофическими изменениями ворсин хориона
4. Повышенным отложением фибриноидного вещества на поверхности плаценты
5. Гиперандрогенией
1025. Для низкой плацентации наиболее характерен следующий симптом
1. Артериальная гипотония
2. Артериальная гипертензия
3. Анемия
4. + Кровянистые выделения из половых путей
5. Отеки беременных
1026. Развитию низкой плацентации не способствуют следующие изменения в матке:
1. Дистрофические
2. Воспалительные
3. Рубцовые
4. + Пролиферативные
5. Регенерация
1027. Для диагностики предлежания плаценты наиболее целесообразно применить
1. Радиоизотопную сцинтиграфию
2. Тепловидение
3. + Ультразвуковое сканирование
4. Допплерографию
5. Рентгенографию органов малого таза
1029. При влагалищном исследовании при неполном предлежании плаценты, как
правило, определяется
1. Губчатая ткань плаценты над всем внутренним зевом
2. Головка и ручка плода
3. Ножка плода
4. + Предлежащая часть и частично губчатая ткань
5. Ягодички плода
1030. Особенностью кровотечения при преждевременной отслойке нормально
расположенной плаценты является
1. Всегда наружное кровотечение
2. Кровотечение в покое, чаще ночью
3. + Болезненность матки при пальпации при отсутствии кровотечения
4. Всегда безболезненное кровотечение
5. Мажущие кровянистые выделения.
1031. Особенностью кровотечения при предлежании плаценты является
1. Болезненность матки при пальпации
2. Наружного кровотечения может и не быть
3. Имеются признаки внутрибрюшного кровотечения
4. Кровотечение резко болезненное
5. + Кровотечение в покое, чаще ночью
1032. Длительный гипертонус матки наиболее характерен
1. Для предлежания плаценты
2. + Для преждевременной отслойки нормально расположенной плаценты
3. Для шеечно-перешеечной беременности
4. Для низкой плацентации
5. Дискоординации родовой деятельности
1033. При преждевременной отслойке плаценты, расположенной на передней
стенке матки, характерно
1. + Локальная болезненность
2. Схваткообразные боли в крестце и пояснице
3. Отеки нижних конечностей
4. Отеки передней брюшной стенки
5. Гипертензия
1034. При преждевременной отслойке нормально расположенной плаценты роженице показано
1. Родостимуляция окситоцином
2. Родостимуляция простагландинами
3. Введение метилэргометрина внутривенно капельно
4. Введение питуитрина одномоментно внутримышечно
5. + Кесарево сечение
1035. При неполном предлежании плаценты, значительном кровотечении из родовых
путей и открытии маточного зева на 5-6 см родоразрешение показано:
1. + Путем кесарева сечения
2. Через естественные родовые пути с гемотрансфузией и родостимуляцией
3. Через естественные родовые пути с ранней амниотомией и без родостимуляции
4. Произвести поворот плода на ножку
5. Наложение акушерских щипцов
1036. Отслойка плаценты у беременной наиболее часто происходит
1. При узком тазе
2. При фетоплацентарной недостаточности
3. + При длительно текущей преэклампсии
4. При анемии
5. При миопии высокой степени с разрывом сетчатки
1037. Преждевременная отслойка нормально расположенной плаценты у роженицы
часто происходит
1. При крупном плоде
2. + При абсолютной и относительной короткости пуповины
3. При узком тазе
4. При дородовом излитии вод
5. Cлабости родовой деятельности
1038. Наибольшее значение в выборе тактики родоразрешения при неполном
предлежании плаценты имеет
1. Предлежание плода (головное, тазовое)
2. Состояние шейки матки (сглажена, укорочена, полностью открыта)
3. Состояние плода (живой, мертвый)
4. + Выраженность кровотечения
5. Возраст роженицы
1039. У беременной с длительно текущей преэклампсией в сроке 32 недель беременности появились признаки прогрессирующей преждевременной отслойки плаценты. Произведена срочная госпитализация в роддом. Акушерская тактика
1. Интенсивная терапия и сохранение беременности
2. Родовозбуждение и родостимуляция
3. + Кесарево сечение
4. Применение токолитиков
5. Интенсивная терапия и подготовка организма к родам
1040. У повторнобеременной первородящей с неполным предлежанием плаценты при открытии шейки матки на 4 см диагностировано тазовое предлежание плода. Предполагаемая масса плода - 3900 г. Тактика ведения
1. Ранняя амниотомия и родовозбуждение
2. Ранняя амниотомия и внутривенное капельное введение спазмолитиков
3. + Кесарево сечение
4. Применение токолитиков
5. Экстракция плода за тазовый конец
1041. Основным фактором в выборе тактики родоразрешения при предлежании
плаценты является:
1. + Разновидность предлежания (полное, неполное)
2. Состояние родовых путей (шейка матки сглажена, укорочена, полностью открыта)
3. Предлежание плода (головное, тазовое)
4. Сопутствующая экстрагенитальная патология
5. Возраст роженицы
1042. Во время кесарева сечения, производимого по поводу полного предлежания
плаценты, возникло кровотечение. Вы должны заподозрить:
1. + Истинное врастание ворсин хориона в миометрий
2. Заболевание щитовидной железы
3. Задержка плодовых оболочек
4. Плотное прикрепление плаценты
5. Заболевание сердечно-сосудистой системы
1043. При массивном кровотечении во время операции кесарева сечения,
производимой по поводу предлежания плаценты, наиболее правильной является следующая акушерская тактика:
1. Повторное применение препаратов утеротонического действия
2. + Экстирпация матки
3. Надвлагалищная ампутация матки
4. Применение простенона в толщу миометрия
5. Аднексэктомия
1044. Предлежание плаценты следует, как правило, дифференцировать
1. С перекрутом ножки кистомы яичника
2. С разрывом матки
3. С некрозом миоматозного узла
4. С ущемлением миоматозного узла матки в малом тазу
5. +С преждевременной отслойкой нормально расположенной плаценты
1045. Основные принципы лечения при преждевременной отслойке нормально
расположенной плаценты заключаются
1. + В быстром родоразрешении
2. В родовозбуждении и родостимуляции
3. В применении спазмолитиков
4. В применении токолитиков
5. В выжидательной тактике
1046. Если прогрессирующая преждевременная отслойка нормально
расположенной плаценты развилась во время беременности, следует произвести
1. Родовозбуждение
2. Раннюю амниотомию
3. Токолиз
4. +Кесарево сечение
5. Лечение и сохранение беременности
1047. Если преждевременная отслойка нормально расположенной плаценты произошла в первом периоде родов, следует:
1. + Произвести кесарево сечение
2. Наложить акушерские щипцы
3. Применить вакуум-экстракцию плода
4. Провести родостимуляцию
5. Произвести амниотомию и родоразрешить через естественные родовые пути
1048. Показанием для ручного обследования послеродовой матки является:
1. Кровопотеря до 250 мл
2. + Сомнение в целости плаценты
3. Сердечно-сосудистые заболевания
4. Разрыв шейки матки
5. Роды с крупным плодом
1049.При ведении беременной с полным предлежанием плаценты и кровянистыми выделениями можно:
1. Назначать токолитики
2. Производить влагалищное исследование вне операционной
3. + Производить влагалищное исследование в операционной
4. Назначать слабительные медикаментозные препараты
5. Выписывать ее из родильного дома вплоть до родоразрешения
1050. Массивное кровотечение при преждевременной отслойке нормально
расположенной плаценты, как правило, обусловлено нарушением:
1. Эндокринной системы
2. + Сократительной способности матки
3. Мочевыделительной системы
4. Нервной системы
5. Сердечно-сосудистой системой
1051. При обращении в женскую консультацию беременной с жалобами на кровянистые выделения из половых путей (во второй половине беременности) тактика акушера-гинеколога должна быть следующей:
-
По достижении 400 мл кровопотери вызвать «скорую» помощь
-
Назначить спазмолитики
-
Произвести осторожное влагалищное исследование
-
Организовать наблюдение за беременной в дневном стационаре
(в женскойконсультации)
-
+ Немедленно направить беременную в родильный дом
1052. Рвота у беременной в I триместре беременности может считаться проявлением раннего токсикоза в том случае, если:
1. Ее возникновение связано с заболеванием ЖКТ
2. Ее возникновение связано с заболеванием печени
3. Оно было однократное
4. Ее возникновение связано с отравлением пищей
5. + частота ее 3-5 и более раз в сутки
1053. Для рвоты беременных легкой степени наиболее характерно:
1. Частота рвоты от 6 до 10 раз в сутки
2. Частота пульса 90-100 ударов в минуту
3. Периодически ацетон в моче
4. + Частота рвоты до 5 раз в сутки
5. Отсутствие в моче белка
1054. Для лечения беременной с ранним токсикозом (рвотой беременных) не применяют:
1. Спленин
2. Витамины группы в
3. + Эуфиллин
4. Раствор рингер - локка
5. Лазерная рефлексотерапии
1055. У беременной с тяжелым течением раннего токсикоза (чрезмерной рвотой
беременных) проявлением интоксикации организма не является:
1. Учащение пульса до 100-120 в минуту
2. + Повышене температуры тела до 38ºс
3. Снижение артериального давления
4. Наличие в моче ацетона
5. Резкая потеря в весе
1056. Развитие тахикардии у женщин с эклампсией зависит, как правило:
1. От инфантилизма
2. От интоксикации, обусловленной нарушением метаболизма
3. +От генетических факторов
4. От гипоксии
5. От гипокалиемии
1057. При гипертензии беременных повышается количество:
1. + Тромбоксана
2. Простагландина е
3. Окситоцина
4. Простациклина
5. Эритроцитов
1060. При гипертензии беременных в крови имеет место:
1. + Дефицит магния
2. Избыток содержания магния
3. Содержание магния не изменено
4. Избыточное содержание гемоглобин
5. Повышение количества эритроцитов
1061. Частота рвоты при легкой степени токсикоза I половины беременности:
1. 1-2 раза
2. + 3-5 раз
3. 6-10 раз
4. 10-15 раз
5. 15-20 раз
1063. Птиализм – это:
1. + Слюнотечение
2. Потоотделение
3. Извращение вкуса
4. Неустойчивость настроения
5. Учащенное мочеиспускание
1065. В норме нижний край плаценты располагается выше внутреннего зева на :
1. 2 см
2. 3 см
3. 5 см
4. + 7 см
5. 10 см
1067. Основными причинами акушерской патологии, изображенной на рисунке являются :
1. Маловодие, многоводие
2. Абсолютно короткая пуповина
3 длинная пуповина
4. Повышение протеолитических свойств плодного яйца
5. + Дистрофические процессы эндометрия
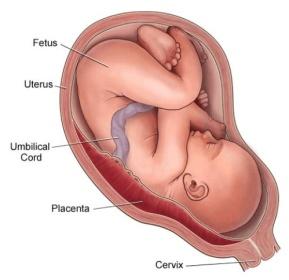
1068. Наиболее объективным и безопасным методом диагностики предлежания плаценты является:
1. Амниоскопия
2. Осмотр шейки матки на зеркалах
3. Наружное акушерское исследование
4. + Ультразвуковое исследование
5. Влагалищное исследование
1070 Выберите метод родоразрешения при акушерской патологии, изображенной на рисунке:
1. Консервативное ведение родов
2. Индуцированные роды
3. Произвести амниотомию
4. Акушерские щипцы
5. + Кесарево сечение
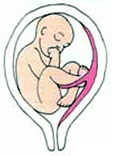
1071. При неполном предлежании плаценты в доношенном сроке показано:
1. Консервативное ведение родов
2. + Кесарево сечение
3. Амниотомия, родовозбуждение
4. Амниотомия, родостимуляция
5. Акушерские щипцы
1072. Абсолютным показанием к операции кесарево сечение является:
1. + Полное предлежание плаценты
2. Низкое расположение плаценты
3. Косое положение плода
4. Узкий таз 1 степени
5. Рубец на матке
1073. Во время операции кесарево сечение, произведенного по поводу ПОНРП обнаружена патология изображенная на рисунке.Ваш диагноз:
-
+ Матка Кювелера
-
Рубец на матке
-
Миома матки
-
Саркома матки
-
Эндометриоз
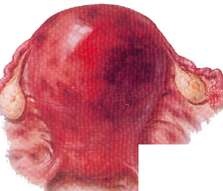
1074. Во время операции кесарево сечение, произведенного по поводу ПОНРП обнаружена патология изображенная на рисунке.Какова тактика врача:
1. Кесарево сечение в нижнем сегменте
2. Корпоральное кесарево сечение
3. Надвлагалищная ампутация матки без придатков
4. + Экстирпация матки без придатков
5. Экстирпация матки с придатками

1075. Для какой акушерской патологии характерно несоответствие наружной кровопотери и гемодинамических нарушений:
1. Полного предлежания плаценты
2. Неполного предлежания плаценты
3. Истинного приращения плаценты
4. Плотного прекрипления плаценты
5. + Преждевременной отслойки нормально расположенной плаценты
1076. У беременной с неполным предлежанием плаценты при сроке гестации 34-35 недель появилось кровотечение, которое достигло 250 мл и продолжается.Врачебная тактика: