ВУЗ: Казахский национальный медицинский университет им. С.Д. Асфендиярова
Категория: Ответы к тестам
Дисциплина: Медицина
Добавлен: 05.02.2019
Просмотров: 8595
Скачиваний: 21
-
Гемотрансфузия, профилактика респираторного дистресса плода
-
Сохраняющая терапия
-
Амниотомия, родовоэбуждение
-
Кесарево сечение в плановом порядке
-
+ Кесарево сечение в экстренном порядке
1077. У беременной в сроке гестации 32 недели при ультразвуковом исследовании выявлено, что нижний край плаценты на 0,5 см от внутреннего зева. Ваше заключение:
1. Полное предлежание плаценты
2. +Неполное предлежание плценты
3. Низкое расположение плаценты
4. Нормальное расположение плаценты
5. Преждевременное старение плаценты
1078. при осмотре плаценты на материнской поверхности обнаружено кратерообразное вдавление, заполненное кровяным сгустком. Ваш диагноз:
1. Хроническая плацентарная недостаточность
2. Приращение плаценты
3. Предлежание плаценты
4. Плотное прикрепдени плаценты
5. + Преждевременная отслойка нормально расположенной плаценты
1079. У беременной с неполным предлежанием плаценты при сроке беременности 34 недели появились скудные кровянистые выделения, в связи с чем госпитализирована. Врачебная тактика:
1. Кесарево сечение в плановом порядке
2. + Строгий постельный режим, спазмолититическая и гемостатическая терапии
3. Амниотомия, родовозбуждение окситоцином
4. Амниотомия, родостимуляция
5. Кесарево сечение в экстренном порядке
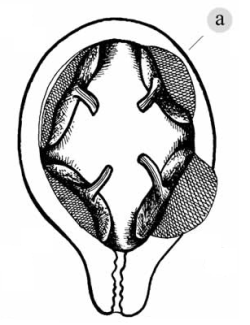
1080. Какая патология прикрепления плаценты представлена на рисунке под буквой а:
1. Placenta adhaerens
2. Placenta percreta
3. + placenta increta
4. Placenta praevia marginalis
5. Separatio placentae normaliter inserte spontanea
1081. «Шоковый индекс» — это отношение величины:
1. Среднего артериального давления к частоте пульса в 1 минуту
2. Диастолического давления к частоте пульса в 1 минуту
3. Систолического давления к частоте пульса в 1 минуту
4. Частоты пульса в 1 минуту к величине диастолического давления
5. + Частоты пульса в 1 минуту к величине систолического давления
1082. ДВС – синдром, как правило, развивается при:
1. Низком расположение плаценты
2. + Преждевременной отслойке нормально расположенной плаценты
3. Хронической плацентарной недостаточности
4. Истинном полноем приращении плаценты
5. Дискоординированной родовой деятельности
1083. у роженицы через 30 минут после рождения ребенка нет признаков отделения последа. При попытке ручного отделения плаценты обнаружено полное истинное приращение плаценты. Врачебная тактика:
1. Экстирпация матки
2. + Надвлагалищная ампутация матки
3. Выжидательная тактика в течение 1 часа
4. Внутривенное введение окситоцина
5. Внутривенное введение метилэргометрина
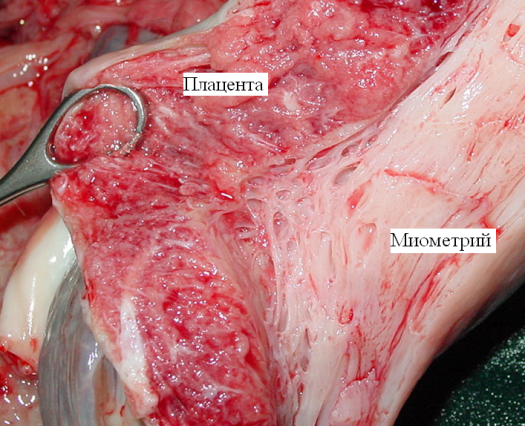
1084. на снимке макропрепарат матки и плаценты после гистерэктомии. Какая патология плаценты представлена:
1. Преждевременная отслойка нормально расмоложенной плаценты
2. + Приращение плаценты
3. Гиперплазия плаценты
4. Кальциноз плаценты
5. Преждевременное старение плаценты
1085. Какой дополнительный метод исследования подтверждает диагноз предлежания плаценты:
1. Амниоскопия
2. Кольпоскопия
3. Хорионбиопсия
4. Кардиотокограмма
5. + Ультразвуковое исследование
1088. Акушерская тактика при преждевременной отслойке нормально расположенной плаценты в первом периоде родов:
1. Акушерские шипцы
2. Плодоразрушающая операция
3. + Кесарево сечение в экстренном порядке
4. Родостимуляция окситоцином
5. Пособие кристеллера
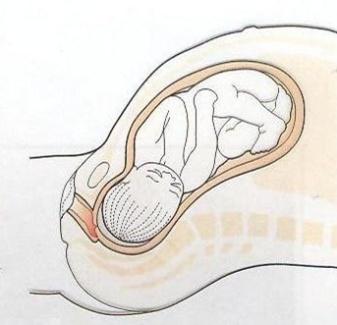
1089. Особенностями акушерского кровотечения при патологии, изображенной на рисунке являются:
1. Периодически повторяющееся, всегда наружное, безболезненное
2. + Возникающее внезапно, наружное или внутреннее, болезненное
3. Возникающее внезапно, всегда наружное, безболезненное
4. Возникающее внезапно, всегда внутреннее, безболезненное
5. Периодически повторяющееся, наружное или внутреннее, безболезненное
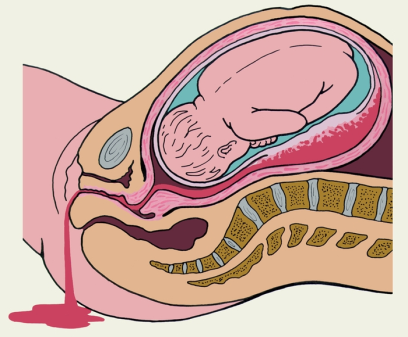
1090. Особенностями акушерского кровотечения при патологии, изображенной на рисунке являются:
1. + Периодически повторяющееся, всегда наружное, безболезненное
2. Периодически повторяющееся, наружное или внутреннее, безболезненное
3. Периодически повторяющееся, всегда наружное, болезненное
4. Постоянное, наружное или внутреннее, болезненное
5. Постоянное, внутреннее, безболезненное
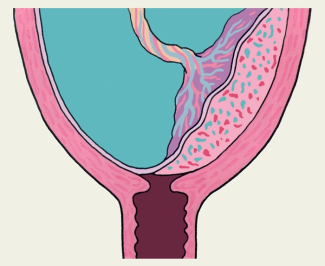
1091. Тактика врача при преждевременной отслойке нормально расположенной плаценты:
1. Наблюдение
2. + Кесарево сечение
3. Родовозбуждение
4. Антианемическая терапия
5. Спазмолитичекая терапия
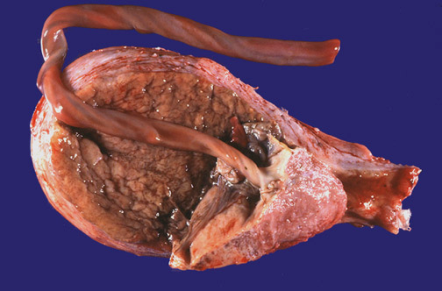
1092. Укажите, какая патология плаценты представлена на фотоснимке макропрепарата:
1. Плотное прикрепление плаценты
2. + Полное предлежание плаценты
3. Неполное предлежание плаценты
4. Низкое расположение плаценты
5. Преждевременная отслойка нормально расположенной плаценты
1093. У беременной в сроке гестации 38 недель на УЗИ диагностировано полное предлежание плаценты, жалоб нет, кровотечения нет. Врачебная тактика:
1. + Госпитализация, кесарево сечение в плановом порядке
2. Госпитализация, кесарево сечение в экстренном порядке
3. Госпитализация, кесарево сечение в сроке 40 недель
4. Госпитализация, наблюдение до начала родовой деятельности
5. Амбулаторное наблюдение, госпитализация с началом родовой деятельности
1094. У беременной в сроке гестации 38 недель при УЗИ диагностировано полное предлежание плаценты, жалобы на скудные кровянистые выделения из половых путей. Врачебная тактика:
1. Госпитализация, кесарево сечение в плановом порядке
2. + Госпитализация, кесарево сечение в экстренном порядке
3. Госпитализация, спазмолитическая терапия
4. Амбулаторное наблюдение, спазмолитическая и гемостатическая терапии
5. Госпитализация, наблюдение, при усилении кровотечения кесарево сечение
1095. У роженицы с преэклампсией диагностирована преждевременная отслойка нормально расположенной плаценты. При влагалищном осмотре шейка матки сглажена, открытие 3 см, плодный пузырь цел, предлежит головка плода. Врачебная тактика:
1. Амниотомия, родоразрешение через естественные родовые пути
2. Родостимуляция окситоцином
3. Кесарево сечение в плановом порядке
4. Амниотомия, родостимуляция окситоцином
5. + Кесарево сечение в экстренном порядке
1096. У первобеременной во втором триместре беременности после полового акта появились алые кровянистые выделения из половых путей. Последнее УЗИ в сроке 22 недели: плацента в области дна матки.С целью уточнения диагноза необходимо:
1. Измерение окружности живота и высоты стояния дна матки
2. Приемы леопольда-левицкого
3. Выслушивание сердцебиения плода
4. + Осмотр влагалища и шейки матки в зеркалах
5. Влагалищное исследование
1097. Показанием для переливания свежезамороженной плазмы является:
1. Гипотоническое кровотечение
2. Плотное прикрепление плаценты
3. Истинное приращение плаценты
4. Разрыв матки
5. + ДВС-синдром
1098. У беременной с доношенным сроком беременности диагностирована преждевременная отслойка нормально расположенной плаценты, антенатальная гибель плода, геморрагический шок I степени.
Врачебная тактика:
1. Начать родовозбуждение окситоцином
2. Операция кесарева сечения в плановом порядке
3. + Операция кесарева сечения в экстренном порядке
4. Наблюдение до начала спонтанной родовой деятельности
5. Амниотомия, акушерские щипцы
1099. Во время операции кесарева сечения по поводу полного предлежания плаценты диагностировано истинное приращение плаценты. Врачебная тактика:
1. + Экстирпация матки
2. Ввести в матку простагландины
3. Надвлагалищная ампутация матки
4. Наложить компрессионный шов по Б-линчу
5. иссечь пораженный участок матки и ушить рану
1100. Наиболее частая причина развития матки Кювелера (маточной апоплексии):
1. Полное предлежание плаценты
2. Неполное предлежание плаценты
3. Разрыв шейки матки
4. + Преждевременная отслойка нормально расположенной плаценты
5. Аномалия плаценты
1101. Какая патология плаценты представлена на рисунке:
1. Полное предлежание плаценты
2. Неполное предлежание плаценты
3. Краевое предлежание плаценты
4. +Преждевременная отслойка нормально расположенной плаценты
5. Гиперплазия плаценты
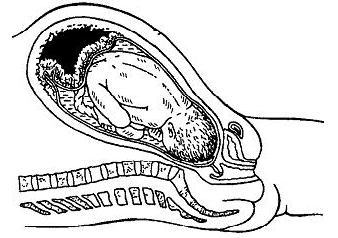
1102. Какая патология представлена на данном рисунке:
1. + Полное предлежание плаценты
2. Неполное предлежание плаценты
3. Краевое предлежание плаценты
4. Низкое расположение плаценты
5. Аномалия плаценты
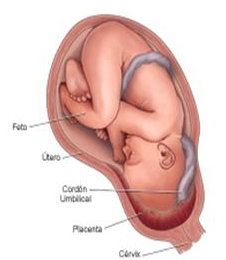
1103. У повторнобеременной с доношенным сроком в первом периоде родов появились кровянистые выделения из половых путей. При вагинальном исследовании в условиях операционной выявлено открытие шейки матки на 4 см, справа определяется губчатая ткань, оболочки шероховатые. предлежит головка. Поставьте диагноз:
-
Доношенная беременность. I период родов. Полное предлежание плаценты
-
+ Доношенная беременность. I период родов. Неполное предлежание плаценты
-
Доношенная беременность. I период родов. Низкое расположение плаценты
-
Доношенная беременность. I период родов. Преждевременная отслойка нормально расположенной плаценты.
-
Доношенная беременность. I период родов. Эрозия шейки матки
1104. Какая акушерская манипуляция изображена на рисунке:
1. Влагалищное исследование
2. Амниоскопия
3. Кольпотомия
4. + Амниотомия
5. Вакуум-экстракция плода
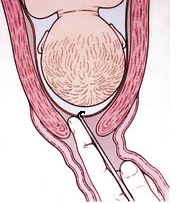
1105. В каких сроках беременности происходит максимальное растяжение матки:
1. 20-24 недель
2. 25-29 недель
3. + 30-35 недель
4. 37-39 недель
5. 40-42 недель
1106. Укажите симптомы железодефицитной анемии:
1. Слабость, утомляемость, повышения температуры тела
2. Головная боль, головокружение, тошнота, рвота
3. Артериальная гипертензия, изменения кожи, ногтей
4. + Изменения кожи, ногтей, мышечная слабость, извращение вкуса
5. Тошнота, рвота по утрам, извращение вкуса
1107. В каком сроке беременности прекращается рост толщины плаценты:
1. 27-28 недель
2. 30-31 недель
3. 33-34 недель
4. + 36-37 недель
5. 38-40 недель
1108. При патологической прибавке массы тела беременной во второй половине беременности следует заподозрить:
1. Крупный плод
2. + Преэклампсию
3. Многоводие
4. Многоплодие
5. Ожирение
1109. Укажите причину острой плацентарной недостаточности:
1. Преждевременное старение плаценты
2. + Преждевременная отслойка плаценты
3. Предлежание плаценты
4. Гипертензии, вызванные беременностью
5. Железодифицитная анемия
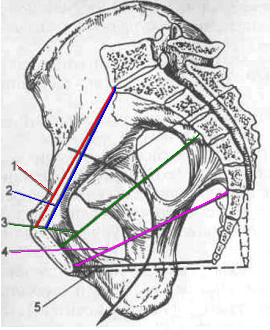
1110. Анатомически узким тазом считается таз, в котором все или хотя бы один из размеров укорочен по сравнению с нормальным на:
1. 0,2-0,3 см
2. 0,5-0,9 см
3. 1,0-1,3 см
4. 1,4-1,5 см
5. + 1,5- 2,0 см
1111. Таз считается анатомически узким при величине истинной конъюгаты менее:
1. 13,0 см
2. 12,5 см
3. 12,0см
4. 11,5 см
5. + 11 см
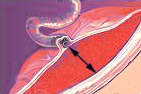
1112. На рисунке изображен следующий момент биомеханизма родов:
1. Первый
2. Второй
3. Третий
4. + Четвертый
5. Пятый
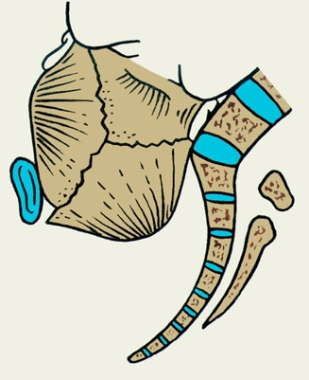
1113. на рисунке представлено вставление головки,:
1. Асинклитическое, передний асинклитизм
2. + Асинклитическое, задний асинклитизм
3. Высокое прямое стояние стреловидного шва
4. Низкое поперечное стояние стреловидного шва
5. Синклитическое
1114. На рисунке изображен следующий момент биомеханизма родов:
1. Первый
2. Второй
3. Третий
4. + Четвертый
5. Пятый
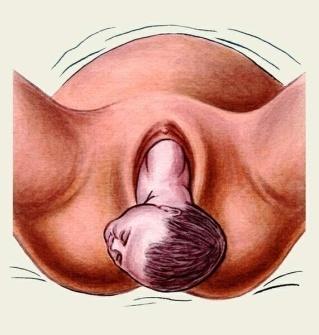
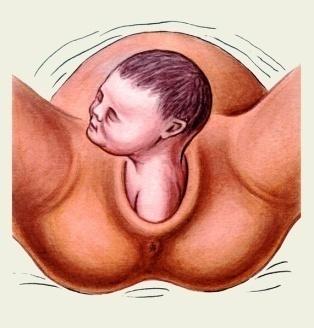
1115. Укажите какая патология представлена на данном рисунке:
1. + Асинклитическое, передний асинклитизм
2. Асинклитическое, задний асинклитизм
3. Высокое прямое стояние стреловидного шва
4. Низкое поперечное стояние стреловидного шва
5. Синклитическое
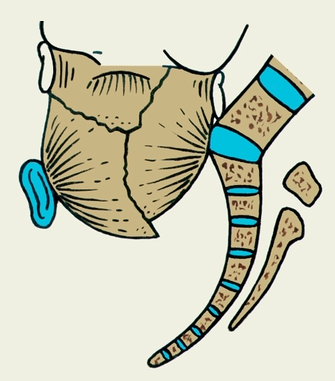
1116. На данном рисунке плоскость узкой части полости малого таза соответствует цифре:
1. 1
2. 2
3. 3
4. +4
5. 5
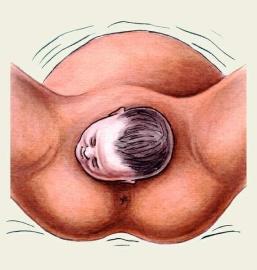
1117. Укажите предлежание, позицию и вид плода, изображенного на рисунке:
1. + Затылочное предлежание, первая позиция, передний вид
2. Затылочное предлежание, первая позиция, задний вид
3. Затылочное предлежание, вторая позиция, передний вид
4. Лицевое предлежание, первая позиция, передний вид
5. Лобное предлежание, вторая позиция, задний вид
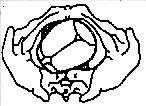
1118. Определите местоположение головки плода по отношению к плоскостям малого таза:

1. + Над входом
2. Прижата ко входу
3. В широкой части
4 . В узкой части
5 . На тазовом дне
1119. Определите местоположение головки плода по отношению к плоскостям малого таза:
1. Над входом
2. Прижата ко входу
3. + В широкой части
4. В узкой части
5. На тазовом дне

1120. Определите вид предлежания головки :
1.+ Передний вид затылочного предлежания
2. Задний вид затылочного предлежания
3. Лобное
4. Передне-головное

1121.Определите местоположение головки плода по отношению к плоскостям малого таза:
1. Над входом
2. Прижата ко входу
3. В широкой части
4. В узкой части
5.+ На тазовом дне

1122. С помощью какого приема Леопольда определяют положение, позицию и вид плода:
1. Первого
2.+ Второго
3. Третьего
4. Четвертого
5. Всеми
1123. С помощью какого приема Леопольда определяют высоту стояния дна матки:
1.+ Первого
2. Второго
3. Третьего
4. Четвертого
5. Всеми
1127. Преждевременные роды наступают при сроке беременности:
1. 16-21 неделя
2.+ 22-36 недель
3. 28-36 недель
4. 37-41 недель
5. 42-43 недели
1128. Запоздалые роды наступают, как правило, при сроке беременности:
1. 16-21 неделя
2. 22-27 недель
3. 28-36 недель
4. 37-41 недель
5.+ 42-43 недели
1129Выкидыш происходит при сроке беременности:
1.+ До 21 недели
2. 22-27 недель
3. 28-36 недель
4. 37-41 недель
5. 42-43 недели
1130. Ранний выкидыш происходит при сроке беременности:
1. +До 12 недель
2. 13-21 недель
3. 22-27 недель
4. 28-36 недель
5. 37-41 недель
1132. Продолжительность физиологического прелиминарного периода (часов):
1. 1
2. 3
3. 4
4. 5
5.+ 6
1132. Физиологический прелиминарный период -это:
1. Регулярные схватки в течение 1-го часа
2. Нерегулярные схватки в течение 2-3 часов
3. Нерегулярные схватки в течение 4-5 часов
4. +Нерегулярные схватки в течение 6 часов
5. Нерегулярные схватки в течение более 6 часов
1133. Началом родов считают:
1. Появление нерегулярных схваток
2. +Появление регулярных схваток
3. Излитие околоплодных вод
4. Появление потуг
5. Прорезывание головки плода
1134. Началом 1-го периода родов считают:
1. Появление нерегулярных схваток
2.+ Появление регулярных схваток
3. Излитие околоплодных вод
4. Появление потуг
5. Прорезывание головки плода
1135. Началом 2-го периода родов считают:
1. Появление нерегулярных схваток
2. Появление регулярных схваток
3. Излитие околоплодных вод
4.+ Появление потуг
5. Прорезывание головки плода
1136. Третий период родов – это период:
1. Нерегулярных схваток
2. Регулярных схваток
3. Изгнания плода
4.+ Рождения последа
5. Излития околоплодных вод
1137. Сколько периодов родов выделяют:
1. Один
2. Два
3.+ Три
4. Четыре
5. Пять
1138. Первый период родов называется:
1. Предвестниками
2. Прелиминарным
3.+ Периодом раскрытия шейки матки
4. Периодом изгнания плода
5. Последовым
1139. Второй период родов называется:
1. Предвестниками
2. Прелиминарным
3. Периодом раскрытия шейки матки
4.+ Периодом изгнания плода
5. Последовым
1140. Третий период родов называется:
1. Предвестниками
2. Прелиминарным
3. Периодом раскрытия шейки матки
4. Периодом изгнания плода
5.+ Последовым
1141. Первый период родов начинается с:
1.+ Началом регулярных схваток и заканчивается полным раскрытием шейки матки
2. Полного открытия шейки матки и заканчивается изгнанием плода