ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 11.12.2023
Просмотров: 27
Скачиваний: 1
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
СТ17-029
Ахмедова Амина
Задание №6
-
Составить алгоритм диагностики и лечения аллергических поражений слизистой оболочки полости рта у детей -
Составить алгоритм диагностики и лечения заболевания губ -
Составить алгоритм диагностики и лечения заболеваний языка
1 вопрос.
Этапы диагностики аллергических заболеваний:
-
Сбор жалоб и углубленного анамнеза. -
Объективное обследование больного. -
Постановка кожных проб с аллергенами. -
Провокационные тесты. -
Функциональное обследование. -
Лабораторно-инструментальное обследование. -
Консультирование у других специалистов.
Первый этап - сбор жалоб и анамнеза.
1. Жалобы.
1.1. Жалобы, имеющие отношение к аллергии.
Со стороны носа. Чихание, насморк, выделения, заложенность, зуд, ухудшение обоняния.
Со стороны глаз. Покраснение, зуд, рези, слезотечение, выделения.
Со стороны лёгких и бронхов. Приступообразный кашель, бронхоспазм, приступы удушья, одышка, дистанционные хрипы, свисты; выделение мокроты.
Со стороны кожи. Зуд, сыпь, отеки.
В принципе, аллергическое происхождение могут иметь заболевай многих органов (носоглотки, легких, уха, пищевода, кишечника, сердца, почек, печени и пр.), но клинико-анамнестически доказать это сложно. В пользу этого АЗ свидетельствуют:
-
вероятная связь контакта с подозреваемым АГ (при вдыхани употреблении в пищу, непосредственном взаимодействии, соприкосновении, приеме внутрь, лечении) и возникновения симптомов аллергии; -
острота или скоротечный характер этих явлений, их повторяемость при контакте с АГ; -
эффект элиминации; -
информация об эозинофилии соответствующих биологических жидкостей (кровь, мокрота, плевральный выпот) при предыдущих обследованиях; -
положительный эффект антигистаминных или глюкокортико-стероидных средств.
1.2. Жалобы, не имеющие отношения к аллергии.
Ряд заболеваний способствует развитию, прогрессированию или рецидивированию AЗ (риниты, бронхиты, гастриты, холециститы, дисбактериозы и пp.), что обязательно следует учитывать при сборе жалоб.
1.3. Анамнез заболевания.
Течение заболевания: начало, причины, связь с экзо
- и эндогенными факторами; прогрессирование, ремиссии и их причины; влияние поры года, профессиональных, бытовых факторов, сопутствующих заболеваний, погоды, приема пищи. Результаты предыдущих обследований и лечения.
1.4. Анамнез жизни.
Наследственность, наличие в детстве диатеза, осложнений от прививок, неадекватные реакции при употреблении в пищу определенных продуктов, приеме лекарств. Профмаршрут, наличие домашних животных, птиц, аквариумных рыб, характер жилья (сырость, грибок), отделка комнат, использование в быту химических и других веществ.
Второй этап - объективное обследование.
Проводят осмотр больного, пальпаторное, физикальное и другое объективное обcлeдoвaниe, которое можeт подтвердить или отклонить диагноз некоторых АЗ.
Следует отметить, что врач-стоматолог осуществляет в полном объеме первые 2 этапа, для постановки кожных проб и провокационных тестов необходима специальная подготовка медицинского персонала (сертифицирование). Тест уколом (Прик-тест) является наиболее технологичным, унифицированным среди всех кожных проб, практически исключает неспецифические реакции раздражения кожи, реакции ее сосудов. Его преимущества перед прочими кожными пробами следующие:
- большая специфичность,
- высокая технологичность,
- полная унифицированность,
- минимальная травматичность, эстетичность,
- минимальная опасность анафилактических реакций,
- меньший расход АГ.
Исходя из этих и других свойств, тест уколом является наиболее используемым в мире для кожного аллергологического тестирования.
Функциональное и лабораторно-инструментальное обследование проводят врачи-физиотерапевты и врачи-лаборанты.
Седьмой этап - консультирование другими специалистами.
Этот этап также является очень важным, с целью дифференциальной диагностики. Необходимы консультации:
-
оториноларинголога; -
дерматолога; -
пульмонолога; -
гастроэнтеролога; -
педиатра.
Отек Квинке. После контакта с веществом, способным вызвать анафилактические реакции, возникает локальный отек кожи, подкожной клетчатки, который сопровождается отеком слизистых оболочек в сочетании с крапивницей или без нее. Набухание подкожной клетчатки часто происходит на тыльной стороне кистей рук, ступней. При локализации отека на лице в первую очередь он проявляется на коже губ, век. Однако, отек может развиваться на любой части тела. Места отека болезненны, при нажатии ямка не образуется. Если в процесс вовлечена слизистая, типичная локализация – губы, язык, гортань. Характерны жалобы на чувство онемения, распирания, зуд выражен значительно слабее по сравнению с крапивницей. При абдоминальном варианте отека Квинке, когда он локализуется на слизистой оболочке желудочно-кишечного тракта, симптоматика начинается с тошноты, затем присоединяется острая боль, сначала локализованная, затем по всему животу.
Наибольшую опасность для жизни имеет отек гортани и вызванная им асфиксия. Распространение отека на область шеи, появление осиплости голоса, затрудненного дыхания свидетельствует о привлечении гортани в патологический процесс.
Лечение: десенсибилизирующая терапия; для снятия отека в/м 2 мл 1% раствора (20 мл) фуросемида (лазикса), ингаляция 0,5-15 раствора изадрина (учитывая, что значительный выход плазмы крови может дать развитие гипотензии, для повышения артериального давления подкожно вводят 0,1% раствора адреналина).
Лечение медикаментозных аллергических поражений СОПР состоит в своевременном запрете приема препаратов, которые могли спровоцировать заболевание. Необходимость возобновления лечения основной патологии с использованием препаратов данной группы должно проводиться с учетом результата проб на чувствительность макроорганизмов. Стоит также назначать гипосенсибилизирующие препараты, антигистаминные, витамин С, препараты кальция. При выраженной интоксикации – частый прием жидкости, гемодез, полиглюкин, реосорбилакт, физиологический раствор внутривенно капельно. Местно используют анестезирующие суспензии, слабые антисептики. Родителей и ребенка предупреждают о необходимости аллергической настороженности при приеме лекарственных препаратов в будущем.
Многоформная экссудативная эритема. В связи с тяжелым клиническим течением синдрома Стивенса-Джонсона пациенты лечатся в условиях стационара. Врачи-стоматологи проводят симптоматическое лечение.
Общее лечение предусматривает назначение:
-
антигистаминных препаратов (тавегил, кларитин) -
нестероидных противовоспалительных препаратов (мефенаминовая кислота, ибупрофен, эффералган) -
в тяжелых случаях стероидных противовоспалительных препаратов (преднизолон, дексаметазон) -
антибиотиков (по показаниям) -
дезинтоксикационной терапии (гемодез, реосорбилакт, энтеросгель) -
витаминных препаратов (группы В, аскорбиновая кислота) -
коррекцию питания.
Местное лечение включает:
-
аппликационное обезболивания; -
антисептическую обработку полости рта; -
использование протеолитических ферментов (трипсин, химотрипсин) -
противовоспалительных средств (гель "Флуцинар", мазь "Ауробин") -
кератопластические средства (облепиховое масло, масло шиповника, каратолин, солкосерил).
После устранения острых проявлений целесообразно провести специфическую аллергодиагностику и десенсибилизацию организма, санировать очаги хронической инфекции, восстановить иммунологическую реактивность. Необходимо максимально ограничить контакт с бытовыми аллергенами, пыльцой растений, домашними животными, провести замену медикаментов, которые могут вызвать аллергическую реакцию.
Схема оказания лечебной помощи при ХРАС.
-
Санация хронических очагов инфекции. Устранение предрасполагающих факторов и лечение выявленной органной патологии. -
Санация полости рта. -
Обезболивание слизистой оболочки полости рта: Холисал, топик-анестетики, 5% анестезиновая эмульсия, лизохлор гель. -
Аппликации протеолитических ферментов с целью удаления некротического налета (трипсин, химотрипсин, лидаза и др.). -
Обработка антисептическими и противовоспалительными препаратами (Тамбум-Верде, «Мирамистин», «Холисал» гель в виде аппликаций). -
Нанесение кератопластических средств (масло Виталон, «Солкосерил» дентальная адгезивная паста). -
Десенсибилизирующая терапия («Кларитин», «Телфаст» 1 таблетка 1 раз в день; «Задитен», «Фенкарол», «Супрастин» 1 таблетка 2 раза в день). -
Витаминотерапия («Супрадин», «Альветил» и др). -
Иммуномодулирующая терапия («Гистоглобулин» 2 мл 2 раза в неделю в/м, на курс 5-10 инъекций; «Имудон» 6-8 таблеток в день для рассасывания на курс 10-20 дней; «Ликопид» 1 таблетка 3 раза в день для рассасывания, 10 дней). -
Средства, нормализующие микрофлору кишечника («Линекс», «Хилак-Форте» 40-60 капель до еды 2-3 раза в день). -
Физиотерапевтическое лечение (излучение гелий-неонового лазера - 5 сеансов).
2 вопрос.
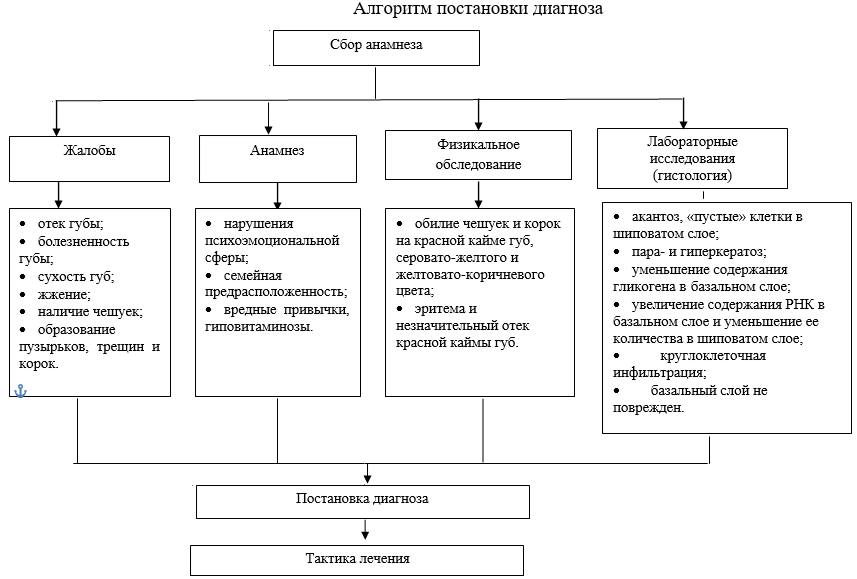
Эксфолиативный хейлит (cheilitisexfoliativa). Больным с сухой формой целесообразно смазывать красную кайму индифферентными мазями (борная, борно-салициловая). Назначают поливитамины. При функциональных расстройствах нервной системы назначают препараты брома.
Лечение гландулярного хейлита представляет значительные трудности и проводится в два этапа. Первый этап – применение противовоспалительной терапии (смазывание губы 5% синтомициновой эмульсией, аппликации отваров трав и затем жира, мазями, содержащими антибиотики). Второй этап – лечение пограничными лучами Букки. Наиболее радикальным методом лечения является электрокоагуляция гипертрофированных желез или их хирургическое иссечение. Важное значение в комплексной терапии имеет миотерапия,
направленная на обеспечение правильного, полного смыкания губ.
Микробная и контактная формы экзематозного хейлита у детей практически не встечается. Течение экзематозного хейлита очень длительное. С окончанием периода полового созревания у большинства подростков наступает значительное улучшение или выздоровление.
Лечение: терапия направлена на уменьшение интенсивного воспалительного процесса, профилактику осложнений связанных с присоединением инфекции. В течение 2 – 3 недель ребёнок должен находиться на строгой диете с исключением всех продуктов, которые могут вызвать аллергическую реакцию. Допускается чёрный хлеб, гречневая каша, обезжиренный творог, постные овощные супы, капуста, яблоки. Расширяя диету, мать должна вести пищевой дневник и, добавляя новое блюдо, отмечать в дневнике реакцию кожи ребёнка. На фоне диетотерапии назначают внутрь витамины А, В1 , В2 , В6 , фолиевую кислоту, пантотенат кальция в возрастной дозировке. При отсутствии признаков пиодермии проводят курс местного лечения глюкокортикоидными кремами (фторокорт, флуцинар, лоринден и др.), вначале применяют их 6 раз в день (3 дня), и постепенно уменьшают количество аппликации этими кремами, заменяя их косметическими средствами, улучшающими обменные процессы и обеспечивающими эластичность тканей. Такой гигиенический уход за красной каймой губ должен проводиться настойчиво до полной ликвидации процесса в более старшем возрасте.
3 вопрос.
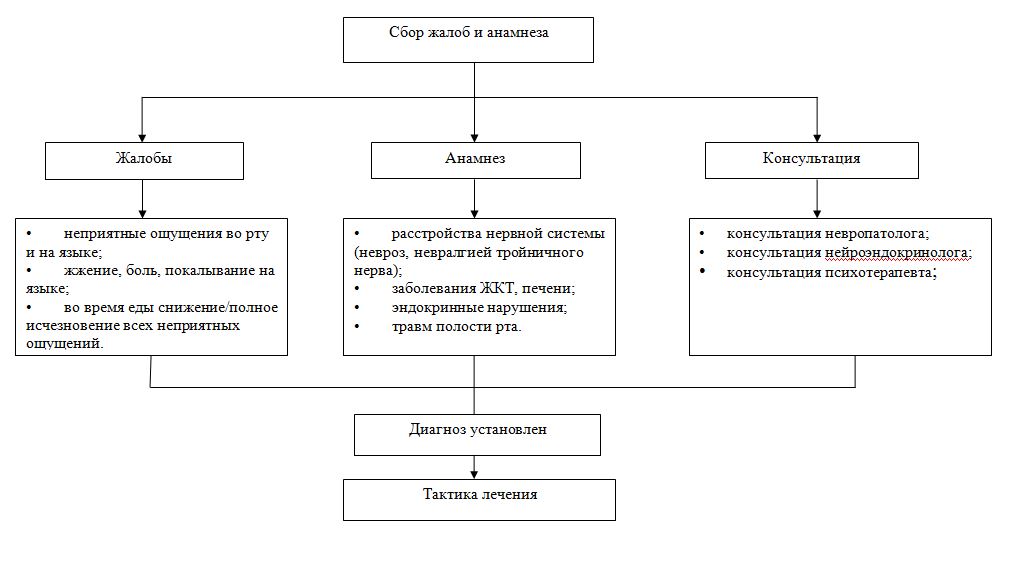
Географический язык. Лечение. Прежде всего, необходимо разъяснить родителям безобидность заболевания. Болевые ощущения, сопровождающие у некоторых детей очаговую десквамацию, обычно прекращаются через 4 – 5 дней от начала приёма пантотената кальция (по 0,03 – 0,1 г 3 раза в день). Препарат принимают в течение месяца, при показаниях курс лечения можно повторить 2 – 3 раза в год.
Ромбовидный глоссит Лечение. При отсутствии жалоб, кроме санации полости рта, лечения не требуется. Необходимо наблюдение.
Чёрный («волосатый язык») Лечение. Для отторжения гипертрофированных нитевидных сосочков рекомендуется протирание языка малышам марлевыми тампонами с 1 – 2% раствором резорцина, а детям старше 5 лет – 1 – 2% раствором салициловой кислоты в 70% спирте. Язык следует очищать зубной щёткой 2 раза в день для удаления слизи и налётов. Назначают также смазывание 10%