Файл: Врио начальника54псч 13 псо фпс гпс гу мчс россии по Краснодарскому краю.doc
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 10.01.2024
Просмотров: 20
Скачиваний: 1
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Утверждаю
ВРИО Начальника54-ПСЧ
13 ПСО ФПС ГПС ГУ МЧС России по Краснодарскому краю
Капитан внутренней службы
________________________Колесников С,С.
« 24 » 08 2021 г.
Методический план
для проведения занятий с личным составом 4 караула 54-ПСЧ 13 ПСО ФПС ГПС ГУ МЧС России по Краснодарскому краю на 24.08.2021
Тема № 9.4: «Первая медицинская помощь при переломах, вывихах, ушибах и растяжениях связок»
Вид занятия: классно - групповое
Время: 1 ч (45 мин)
Цель занятия: (изучить, тренировать, принять зачет) изучить с личным составом караула оказание первой медицинской помощи при переломах, вывихах, ушибах и растяжениях связок
Место проведения: учебный класс
1. Литература, используемая при проведении занятия: пособие «Медицинская подготовка»
2. Развернутый план занятия
| № п/п | Учебные вопросы (включая контроль занятий) | Время (мин) | Содержание учебного вопроса, метод отработки и материальное обеспечение (в т.ч. технические средства обучения) учебного вопроса |
| 1 | 2 | 3 | 4 |
| I. | Подготовительная часть занятия – 5 минут | ||
| 1. | Проверка готовности л/с к занятиям | 5 мин | Проверка наличия личного состава и готовности его к занятиям. Объявление темы и целей занятия. |
| II. | Основная часть занятия – 30 минут | ||
| 1. | Виды переломов. Признаки переломов, вывихов, ушибов, растяжений связок. Оказание первой помощи. | 30 мин | Ссадинами называют нарушения целостности поверхностных слоев кожи, характеризующиеся точечным кровотечением. В большинстве случае ссадины бывают небольшими и быстро заживают. Оказание первой помощи: поверхность ссадины вначале промывают перекисью водорода, а затем смазывают спиртовым раствором бриллиантовой зелени. Для уменьшения боли от прикосновения при смазывании рану лучше опылять с помощью обычного пульверизатора. Если поверхность ссадины не кровоточит, ее оставляют на некоторое время открытой, а затем накладывают стерильную повязку или наклеивают бактерицидный лейкопластырь. Кровоточащую поверхность ссадины высушивают осторожным прикосновением к ней стерильных салфеток, после чего накладывают стерильную повязку с пенициллиновой мазью. При обширных размерах ссадины пострадавший должен быть госпитализирован. В последнее время для лечения ссадин стали применять бактерицидную бумагу. Она обладает свойством убивать микробы, обеззараживает небольшие раны, способствует их заживлению. Потертости возникают под влиянием под влиянием трения кожи. При этом наблюдается болезненная припухлость и покраснение небольшого участка кожи. Потертости чаще возникают при длительных походах, кроссах, спортивной ходьбе на длительные дистанции и т.п. Основной причиной потертостей является плохо подогнанная обувь, складки на носках, портянках, обмотках. Обычно потертости считаются незначительным повреждением, и на них не обращают внимания, но это неправильно. Если потертость не лечат, то она нередко является причиной более сложных воспалительных процессов. Оказание первой помощи то же, что и при ссадинах. Во избежание осложнений следует строго следить, чтобы на область потертости не попадала грязь, и был исключен фактор повторного трения. Ушибы Ушибы мягких тканей возникают под влиянием удара и не сопровождаются нарушением целостности кожных покровов. В зависимости от силы воздействия ушиб сопровождается повреждением подкожной клетчатки, мышц, нервов, сосудов. Клиническая картина складывается из кровоизлияния в окружающие ткани, отека и боли в области травмы. При повреждении подлежащих сосудов кровь может расслаивать окружающие ткани и образовать гематому, которая проявляется нарастающей припухлостью, сопровождающейся флюктуацией. На голени и предплечье прогрессирующие гематомы могут сдавливать сосудисто-нервный пучок и вызывать расстройства кровообращения в дистальных отделах конечностей. Боль при ушибах обычно умеренная и непродолжительная. Однако при размозжениях, массивных кровоизлияниях, поврежденных тканей, плохо поддающихся растяжению, боль может быть выраженной, что вызывает ограничение функции пораженного органа. Лечебно-тактические мероприятия: в первые часы после травмы на место ушиба необходимо положить давящую повязку, препятствующую распространению гематомы, и холод или холодную примочку. Поврежденному органу следует создать покой. При сильных болях нужно назначить анальгин. Пострадавших с ушибами и гематомами следует направить (транспортировать) в травматологический пункт, где дополнительным обследованием будет уточнен характер травмы. Госпитализации требуют дети с ушибами, сопровождающимися размозжением тканей или быстро нарастающей гематомой. Направление в стационар необходимо также пострадавшим, имеющим расстройство кровообращения в участках, расположенных дистальнее места травмы. Растяжения и разрывы связок Растяжения и разрывы связок возникают при насильственном движении в суставе. Растягивается связка со стороны, противоположной направлению движения. Чаще повреждаются связки голеностопного и коленного суставов. Признаки: боль, отек, кровоподтек, нарушение функции, все симптомы локализуются в области сустава. Как правило, возникают микроразрывы отдельных волокон поврежденной связки. При полном разрыве возникает интенсивная боль, напоминающая удар ножом; движение в сторону, противоположную разорванной связке, не ограничивается (патологическая подвижность). Оказание первой медицинской помощи: наложение давящей повязки на область поврежденного сустава, холод, приподнятое положение конечности, при сильных болях иммобилизация (обездвиживание) с помощью транспортной лестничной шины или подручных средств, введение наркотических анальгетиков (анальгин, баралгин и пр.). Необходимое оснащение: то же, что и для оказания помощи при ушибах, транспортные лестничные шины, наркотические анальгетики в шприц-тюбике (анальгин и пр.). Вывихи Вывихом называется стойкое смещение суставных концов костей, сопровождающееся разрывом капсулы и повреждением связок сустава. Различают вывихи врожденные и приобретенные. К приобретенным вывихам относятся вывихи травматические (возникают при повреждениях) и патологические (развиваются при некоторых заболеваниях суставов, например, при росте костной опухоли). Различают вывихи полные, когда суставные поверхности полностью теряют соприкосновение, и неполные (подвывихи) - при сохранении частичного соприкосновения суставных поверхностей костей, образующих сустав. Если вывихнутая кость или травмирующая сила нарушают целостность кожи в области сустава, то такой вывих называется открытым, он опасен попаданием с кожи в рану микробов и последующим развитием воспалительного процесса в суставе. Длительно невправленный вывих считается застарелым. Часто повторяющийся вывих в одном и том же суставе называется привычным. В случаях повреждения вывихнутой костью крупных сосудов и нервов говорят об осложненном вывихе, при одновременном переломе одной из костей, образующих сустав, о переломовывихе. Вывихи наступают чаще в суставах с большим объемом движений в шаровидных и блоковидных. Смещается, как правило, кость, расположенная к периферии (кнаружи) сустава. По имени сместившейся кости и носит название вывих: в тазобедренном суставе вывих бедра, в коленном вывих голени, в голеностопном вывих стопы, в плечевом - вывих плеча, в локтевом - вывих предплечья, в лучезапястном - вывих кисти. Признаки: боль, отек, нарушение функции сустава, вынужденное положение конечности, деформация сустава, пружинящее сопротивление в суставе при попытке изменить положение конечности, которое возникает за счет сокращения мышц, окружающих сустав. Оказание первой медицинской помощи. Транспортная иммобилизация (не меняя положения в суставе). При вывихе в суставах верхней конечности проще ее осуществить путем наложения бинтовой повязки Дезо 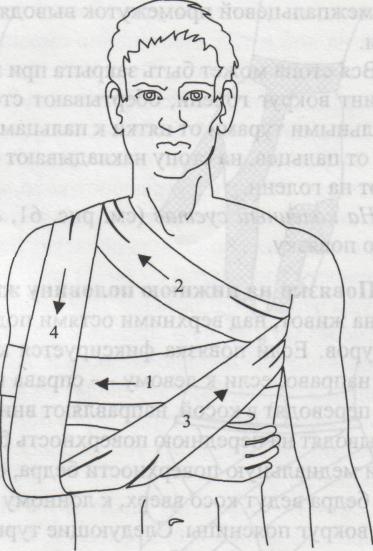 (рис. 5), косыночной повязки (рис. 6) или фиксацией полой пиджака. При вывихе в суставах нижней конечности пострадавшего укладывают на матрац, (рис. 5), косыночной повязки (рис. 6) или фиксацией полой пиджака. При вывихе в суставах нижней конечности пострадавшего укладывают на матрац,Рис. 5 Повязка Дезо Рис. 6 Косыночная повязка 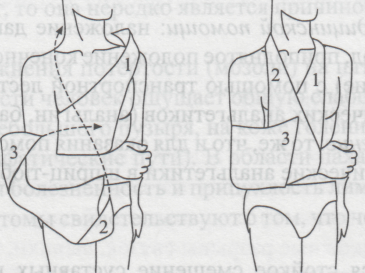 на щит-носилки, либо накладывают транспортные лестничные или импровизированные шины, которые должны быть такой длины, чтобы они фиксировали конечность, захватывая травмированный сустав, а также по одному суставу выше и ниже повреждения. Холод на область поврежденного сустава для уменьшения болей, отека и кровоподтека. При сильных болях - внутримышечное или подкожное введение наркотических анальгетиков. Наложение стерильной повязки на открытых вывихах. Во время оказания первой медицинской помощи вывих нельзя вправлять: эта манипуляция является врачебной операцией, осуществляется в больнице с обязательным рентгенологическим контролем. Необходимое оснащение: бинт, косынка, лестничные транспортные или импровизированные шины, щит-носилки, матрац или подручные средства, пузырь со льдом или грелка с холодной водой, наркотические анальгетики в шприц-тюбике, индивидуальный перевязочный пакет. Переломом называется полное или частичное нарушение целостности кости, сопровождающееся повреждением окружающих кость тканей. Переломы делят на врожденные, в основе которых лежит нарушение процессов костеобразования, и приобретенные. Приобретенные различают травматические, возникающие при действии значительной травмирующей силы, и патологические, которые могут развиваться даже при обычной нагрузке, при каких-либо заболеваниях костей (костная опухоль, гнойный процесс в кости - остеомиелит и др.). Различают переломы полные (по всему поперечнику кости) и неполные (надломы). Полные перелому бывают без смещения отломков, образовавшихся при переломе кости, и с их смещением. Смещение отломков возникает вследствие тяги мышц, которые прикрепляются к кости. В связи с прикреплением мышц к кости в одних и тех же местах смещение отломков в зависимости от уровня перелома всегда типично. Различают смещение отломков по длине, по ширине, под углом, по оси и чаще смешанное смещение отломков. Переломы делятся также на закрытые, когда сохраняется целостность покровов (кожи, слизистых оболочек), и открытые, когда травмирующая сила или отломок кости разрывает покровы. По направлению линии перелома различают переломы косые, поперечные, Т-образные, спиральные, оскольчатые (при образовании нескольких отломков). В случаях, когда один отломок внедряется в другой, говорят о вколоченных переломах. Различают две группы симптомов перелома. Наличие этих симптомов позволяет безошибочно поставить диагноз сразу на месте происшествия. Отсутствие этих симптомов не исключает перелом, так как при некоторых переломах они слабо выражены. Признаки перелома конечности Относительные 1.Деформация конечности 2.Болезненность в области перелома при ощупывании 3.Нарушение функции поврежденной конечности Достоверные 1. Ненормальная подвижность в области подозреваемого перелома 2. Хруст в костях или щелкающий звук в момент получения травмы Крепитация (характерное похрустывание при ощупывании) 3. Болезненность в месте перелома при нагрузке (давлении) по длинной оси кости 4. Неестественное положение конечности (например, вывернута пятка или кисть) 5. Наличие в ране отломков кости в случае открытого перелома Переломы костей конечностей в подавляющем большинстве случаев представлены повреждением длинных трубчатых костей. Независимо от локализации переломов в их клинической картине много общего. В момент травмы иногда больной ощущает характерный хруст в месте повреждения, возникает сильная боль. Положение конечности вынужденное, пассивные и активные движения в ней резко ограничены. При осмотре видны деформация и укорочение поврежденного сегмента, обусловленные отеком, кровоизлиянием и смещением отломков. Пальпация болезненна, особенно по линии перелома. Иногда под кожей можно определить выступающие края отломков. У детей не следует пытаться выявить крепитацию, связанную с патологической подвижностью поврежденной кости, так как это вызывает значительное усиление болей. При открытых переломах имеет место наличие раны, кровотечения из нее, в ране видны отломки костей. Переломы являются тяжелыми повреждениями, при них в момент травмы нередко возникают серьезные осложнения: болевой шок, сильное кровотечение, повреждение жизненно важных органов (сердца, легких, почек, печени, мозга), а также крупных сосудов и нервов. Иногда перелом осложняется жировой эмболией (попадание из костного мозга кусочков жира в венозные и артериальные сосуды и закрытие их просвета жировым эмболом). Позднее при переломах может возникнуть еще ряд осложнений: плохое срастание перелома, отсутствие срастания и формирование ложного сустава в месте перелома, неправильное срастание при не устраненном смещении отломков, остеомиелит (гнойное воспаление кости и костного мозга), который развивается чаще при открытых переломах, когда через рану в кость проникают возбудители гнойной инфекции. Оказание первой медицинской помощи заключается в выполнении нескольких последовательных мероприятий. К ним относятся: обезболивание - внутримышечное или подкожное введение анальгетиков; при их отсутствии даются перорально анальгин, ацетилсалициловая кислота и др.; транспортная иммобилизация - создание неподвижности в области перелома на период перевозки пострадавшего в больницу; остановка кровотечения и наложение стерильной повязки при открытых переломах; согревание пострадавшего зимой и предупреждение перегрева летом. Транспортная иммобилизация - важнейшее мероприятие первой медицинской помощи при переломах, она предупреждает дополнительное смещение отломков, обеспечивает покой травмированной части тела, предупреждает развитие травматического шока. Выполняют транспортную иммобилизацию с помощью стандартных шин: металлических лестничных или сетчатых, фанерных лубков, деревянной шины Дитерихса или металлической шины Томаса-Виноградова, пневматических (надувных) шин. При их отсутствии используются подручные средства: доски, лыжи, лыжные палки, плотный картон, книги, толстые ветки деревьев и т. д. (рис.7). Применяется также аутоиммобилизация - фиксация сломанной конечности к здоровым частям тела, т.е. рука, прибинтовывается к туловищу, сломанная нога - к здоровой ноге (рис.8). При выполнении транспортной иммобилизации должны строго соблюдаться следующие правила: 1. Обезболивание. 2. Придание пораженной конечности среднефизиологического положения, при котором уравновешивается напряжение мышц сгибателей и разгибателей: для руки создается небольшое отведение в плечевом суставе, сгибание в локтевом суставе до угла 90-100°, среднее положение предплечья между супинацией и пронацией (предплечье должно опираться на локтевую кость), небольшое тыльное отведение в лучезапястном суставе и сгибание пальцев кисти; для ноги обеспечивается выпрямленное ее положение при сгибании в коленном суставе на угол 5-10° и тыльном сгибании в голеностопном суставе до угла 90-100°; во время манипуляций со сломанной конечностью необходимо осторожно потягивать ее по длине за стопу или кисть, чтобы избежать дополнительного смещения отломков и усиления болей. 3. Подбор и моделирование транспортной шины: подбирается шина такой длины, чтобы она фиксировала место перелома и захватывала бы по одному суставу выше и ниже места перелома, затем шине придается форма иммобилизируемой конечности; подгонка шины проводится по здоровой конечности больного или оказывающий помощь сгибает шину по себе; шину обертывают ватой и марлей, накладывают на больного поверх одежды; на области костных выступов помещают ватные прокладки; шину фиксируют к конечности бинтами, косынками или подручными средствами (полотенце, простыня, широкая тесьма и т. д.). 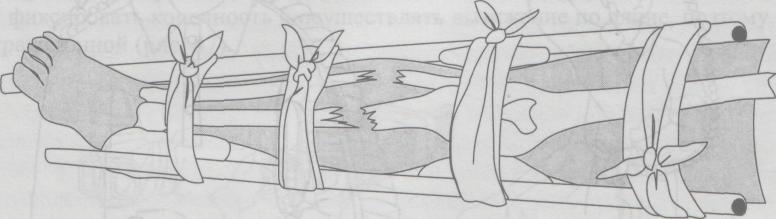 Рис.7 Иммобилизация голени с помощью подручных средств 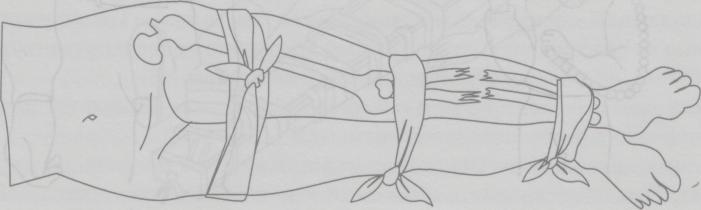 Рис. 8 Аутоиммобилизация способом «нога к ноге» 4. При наложении шина должна выступать за кончики пальцев верхних и нижних конечностей для обеспечения покоя, однако их надо оставлять свободными от бинта, чтобы можно было следить за состоянием тканей фиксированной конечности. В зависимости от места перелома наложение транспортной шины, помимо общих правил, имеет и свои особенности. При переломе плечевой кости шина должна идти от плечевого сустава со здоровой стороны через спину, плечевой сустав больной стороны и через всю руку (рис.9). Шину сгибают так, чтобы она повторяла среднефизиологическое положение верхней конечности. После наложения шины на руку оба ее конца связывают, чтобы она не смещалась. В подмышечную область, под локтевой отросток, в кисть укладывают ватные подушечки; шину фиксируют на руке бинтом, после чего руку в шине фиксируют дополнительно косынкой. Косынка одним длинным углом лежит на здоровом надплечье, второй длинный угол перекидывается через руку и направляется к больному надплечью и задней поверхности шеи, где и завязывается под прямым углом; короткий угол охватывает локтевой сустав сзади наперед и фиксируется английской булавкой. Перелом предплечья шинируется так же, только протяженность шины значительно меньше: от кончиков пальцев до средней трети плеча (рис.10). При переломе  Р 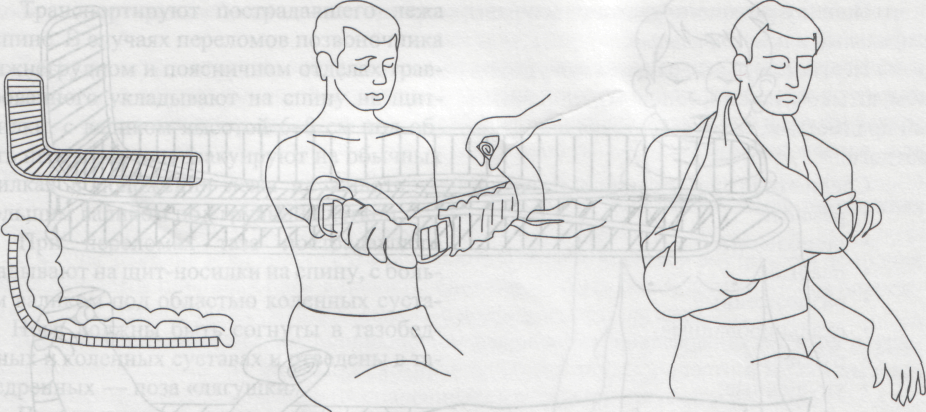 ис.9. Транспортная иммобилизация лестничной шиной при переломе плеча ис.9. Транспортная иммобилизация лестничной шиной при переломе плечаРис. 10. Транспортная иммобилизация шиной при переломе предплечья. мелких костей длина шины должна быть от кончиков пальцев до средней трети предплечья; положение кисти и пальцев выпрямленное или пальцы полусогнуты, в лучезапястном суставе кисть несколько согнута в тыльную сторону. После наложения шины рука фиксируется к туловищу косынкой так, чтобы ладонная поверхность предплечья касалась туловища. 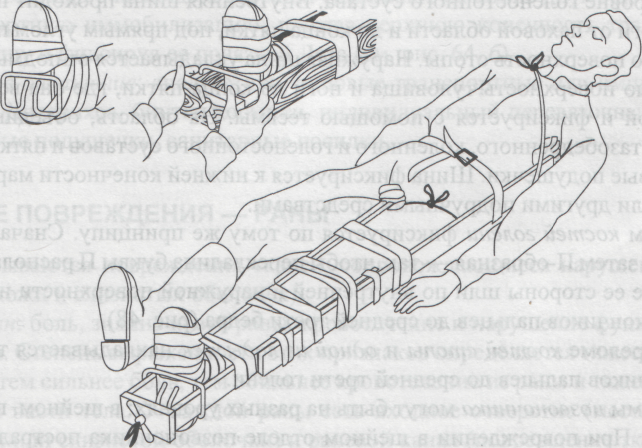 Рис.11. Транспортная иммобилизация перелома бедра шиной Дитерихса. Переломы бедра и области коленного сустава иммобилизируют чаще деревянной шиной Дитерихса или проволочными лестничными шинами. Деревянная шина Дитерихса позволяет фиксировать конечность и осуществлять вытяжение по длине, поэтому ее называют дистракционной (рис.11). Для фиксации бедра лестничными шинами готовят три шины. Задняя шина должна идти от уровня лопатки через тазобедренный сустав по задней поверхности ноги через пятку до кончиков пальцев. Шину слегка сгибают на уровне коленного сустава и под углом 90-100° на уровне голеностопного сустава. Внутренняя шина проходит по внутренней поверхности ноги от паховой области и до конца пятки, под прямым углом поворачивается на подошвенную поверхность стопы. Наружная шина укладывается от подмышечной впадины через боковую поверхность туловища и ноги до конца пятки, где она встречается с внутренней шиной и фиксируется с помощью тесьмы. На область, объединяющую боковые поверхности тазобедренного, коленного и голеностопного суставов и пятку, накладываются ватно-марлевые подушечки. Шина фиксируется к нижней конечности марлевыми бинтами, косынками или другими подручными средствами. Перелом костей голени фиксируется по тому же принципу. Сначала накладывается задняя шина, затем П-образная — так, чтобы перекладина буквы П располагалась на подошве, а длинные ее стороны шли по внутренней и наружной поверхности ноги. Шина накладывается от кончиков пальцев до средней трети бедра (рис. 12). 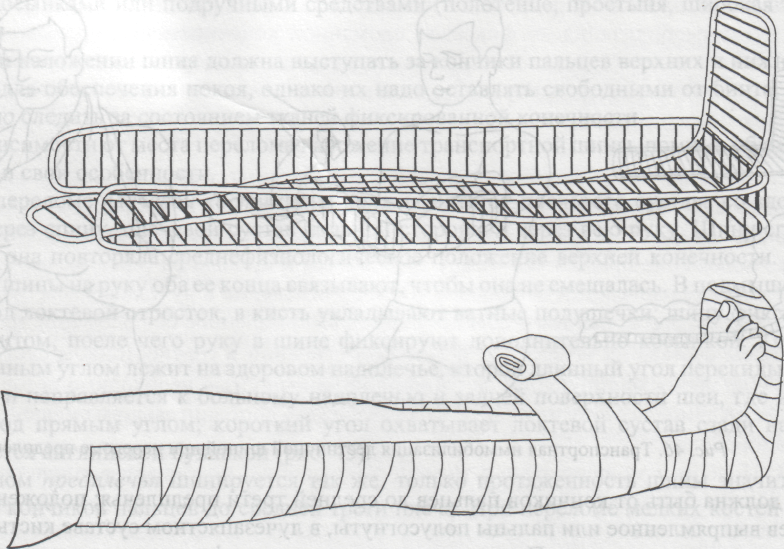 Рис. 12. Транспортная иммобилизация перелома голени лестничной шиной. Рис. 12. Транспортная иммобилизация перелома голени лестничной шиной.При переломе костей стопы и одной из лодыжек накладывается только задняя шина — от кончиков пальцев до средней трети голени. Переломы позвоночника могут быть на разных уровнях: в шейном, грудном, поясничном отделах. При повреждении в шейном отделе позвоночника пострадавшему накладывается воротник из ваты и мягкого картона, который обертывают вокруг шеи и фиксируют спиральными ходами бинта (рис.13). Транспортируют пострадавшего лежа на спине. В случаях переломов позвоночника в нижнегрудном и поясничном отделах травмированного укладывают на спину на щит-носилки, с валиком высотой 6-8 см под область перелома, или эвакуируют на обычных носилках в положении лежа на животе — с большим валиком под грудной клеткой. При переломах таза пострадавшего укладывают на щит-носилки на спину, с большим валиком под областью коленных суставов. Ноги должны быть согнуты в тазобедренных и коленных суставах и отведены в тазобедренных — поза «лягушки» (рис.14). 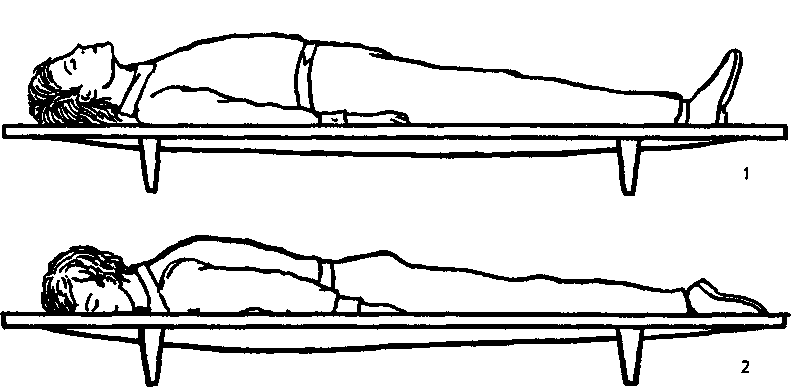 Рис. 13. Иммобилизация позвоночника: 1 — грудного отдела позвоночника; 2 — поясничного отдела позвоночника. 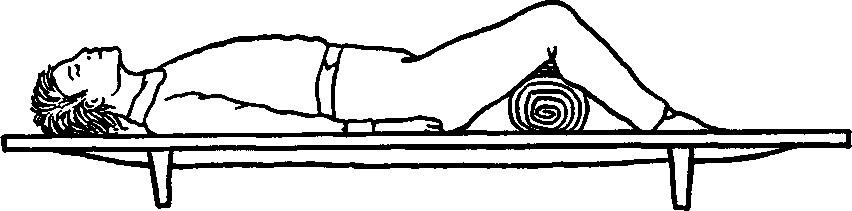 Рис.14. Иммобилизация таза. Переломы нижней и верхней челюсти фиксируют с помощью бинтовой повязки, поддерживающей нижнюю челюсть. Можно предварительно между зубами положить плоскую дощечку, линейку. Иммобилизация переломов ключицы чаще выполняется с помощью ватно-марлевых колец, трех косынок. Ватно-марлевые кольца или свернутые в виде колец косынки надевают на области плечевых суставов, пострадавший поднимает надплечья и сводит лопатки: в этом положении кольца с помощью косынки связывают на спине друг с другом. Можно провести транспортную иммобилизацию, прижав верхнюю конечность травмированной стороны к туловищу и фиксируя ее повязкой Дезо (см. рис. 5). Переломы костей таза относятся к тяжелым видам травмы. Это объясняется особенностями анатомического строения таза и частыми сочетанными повреждениями тазовых органов, конечностей и органов брюшной полости. Кроме того, при этих видах переломов у большинства пострадавших наблюдается обширная гематома забрюшинного пространства, сопровождающаяся нарастающей анемией и шоком. По характеру повреждения переломы таза делятся на краевые, переломы с нарушением и без нарушения непрерывности тазового кольца. Краевые переломы таза обычно проявляются только местными симптомами: болезненностью при пальпации, кровоизлиянием, отеком. Переломы тазового кольца без нарушения его непрерывности наблюдаются только при переломах лобковой и седалищных костей. Клиническая картина складывается из обычных признаков перелома и симптомов, характерных для повреждения переднего полукольца. Больной лежит на спине, ноги полусогнуты в коленных и тазобедренных суставах и разведены. При переломе горизонтальной ветви лонной кости появляется симптом “прилипшей пятки”, который заключается в невозможности подтянуть ногу к животу, не отрывая ступни от плоскости кровати. Попытка самостоятельно приподнять ногу вызывает резкую боль. При одностороннем переломе лобковой кости со смещением отмечается сужение той же половины таза, что подтверждается сокращением расстояния между передневерхней остью и лонным сочленением. Переломы костей тазового кольца с нарушением его непрерывности относятся к наиболее тяжелым, нередко сопровождаются шоком, часто сочетаются с повреждением тазовых органов и комбинируются с травмой органов брюшной полости, грудной клетки и конечностей. Лечебно-тактические мероприятия необходимо начать с оценки общего состояния пострадавшего и выявления признаков шока и кровопотери. Если они обнаружены, то первоначально обеспечивают доступ к вене с проведением противошоковой терапии. К методам общего обезболивания и анальгетиков не прибегают, так как они могут затруднить последующую диагностику на госпитальном этапе сочетанных повреждений внутренних органов. Все больные с переломом костей таза требуют госпитализации в хирургическое отделение. Транспортировка горизонтально на щите в положении “лягушки” (с валиком в подколенных областях). Переломы позвоночника возникают при падении с высоты, во время транспортных происшествий, занятий спортом, сопровождающихся ушибом спины. Наиболее часты у детей не осложненные переломы позвоночника, и лишь в 10% случаев может быть сочетание с повреждением спинного мозга. Типичны компрессионные переломы одного-двух позвонков в среднегрудном отделе, реже - в поясничном и крайне редко - в шейном (исключение новорожденные в родах). Клиническая картина зависит от характера перелома и количества поврежденных позвонков. Общее состояние ребенка, как правило, удовлетворительное. Жалобы на боли в спине с четкой локализацией. Боли усиливаются при движении и не исчезают в покое. При повреждении грудного отдела позвоночника характерны жалобы на задержку дыхания в момент травмы с последующим его затруднением. При осмотре обращает на себя внимание довольно типичная осанка: больной сидит неестественно прямо, несколько откинув назад голову и корпус. Пальпаторно и при перкуссии можно установить точно локализацию наибольшей болезненности, соответствующей поврежденным позвонкам. В ряде случаев удается обнаружить чуть выступающий кзади остистый отросток, а вышележащий позвонок при этом кажется запавшим. Переломы остистых отростков, возникающие при прямом ударе, сопровождаются заметным кровоизлиянием в области травмы. При полном переломе, помимо резкой болезненности, при пальпации можно определить патологическую подвижность отломка. Осложненные переломы позвоночника, сочетающиеся с сотрясением или ушибом спинного мозга, сопровождаются периферическими параличами и парезами. Лечебно-тактические мероприятия сводятся к экстренной госпитализации больного в травматологическое или нейрохирургическое отделение. Транспортировка на щите, в положении горизонтально. Транспортировка пострадавшихТранспортировка пострадавших в лечебное учреждение должна быть быстрой, безопасной, щадящей, что предотвращает развитие осложнений: нарушение деятельности сердца, легких. Выбор способа транспортировки зависит от состояния пострадавшего, характера травмы и возможностей, которыми располагает оказывающий первую помощь. При отсутствии транспорта переносят пострадавшего в лечебное учреждение на стандартных импровизированных носилках, при помощи лямки или на руках. Положение пострадавшего при транспортировке. Пострадавшего следует перевозить в определенном положении соответственно виду травмы. В положении лежа на спине, транспортируют пострадавших с ранениями головы, повреждениями черепа и головного мозга, позвоночника и спинного мозга, переломами костей таза и нижних конечностей. В этом же положении необходимо транспортировать пострадавших, у которых травма сопровождается развитием шока, значительной кровопотерей или бессознательным состоянием, а также больных с острыми хирургическими заболеваниями органов брюшной полости (аппендицит, ущемление грыжи, прободная язва). При обморочном состоянии больного и при явлениях острого малокровия голову укладывают ниже, без подушки. При ранении лица, головы и черепа больного кладут также на спину, но с приподнятой верхней частью туловища. При ранении живота больному придают положение на спине с согнутыми в коленях ногами, подложив в подколенные области валик из одежды. При повреждении таза рекомендуется положение на спине с приподнятыми ногами (на подушке). Пострадавших и больных в бессознательном состоянии транспортируют в положении лежа на животе, с подложенными под лоб и грудь валиками. Такое положение необходимо для предотвращения асфиксии. Значительную часть больных можно транспортировать в положении сидя, а некоторых только в сидячем и ли полусидячем положении. При ранении в грудь больного переносят в положении на спине с приподнятой грудной клеткой, при явлениях затрудненного дыхания – в полусидячем положении или, а положении на раненом боку. При ранении передней стороны шеи и дыхательного горла больного переносят в полусидячем положении, наклонив голову вперед так, чтобы подбородок касался груди.
При обширных ранениях, ожогах, тяжелых травмах заболеваниях, возникают факторы, отрицательно влияющие на жизнедеятельность всего организма. Это, прежде всего кровопотеря, боль, вредные вещества, образующиеся в поврежденных тканях, которые вызывают шок – значительное нарушение функций головного мозга и желез внутренней секреции. Для шока характерно нарастающее угнетение всех жизненных функций организма: деятельности центральной и вегетативной нервной системы, кровообращения, дыхания, обмена веществ, функции печени и почек. Шок – это состояние между жизнью и смертью. В зависимости от основной причины различают шок травматический, ожоговый, анафилактический – при непереносимости лекарственных препаратов, кардиогенный – при инфаркте миокарда, септический – при общей гнойной инфекции (сепсисе). Травматический шок. В течение травматического шока выделяют две фазы. Первая фаза – эректильная – возникает в момент травмы. В результате болевых импульсов из зоны повреждения происходит резкое возбуждение нервной системы, повышается обмен веществ, учащается дыхание. Эта фаза очень кратковременна и проявляется выраженным психомоторным возбуждением. Защитные свойства организма быстро истощаются, компенсаторные возможности угасают, и развивается вторая фаза – торпидная (фаза торможения). В этой фазе происходит угнетение деятельности нервной системы, сердца, легких, печени, почек. Накопление в крови токсических веществ вызывает паралич сосудов и капилляров. Падает артериальное давление, приток крови к органам резко уменьшается, наступает кислородное голодание – все это очень быстро может привести к гибели нервных клеток и смерти пострадавшего. В зависимости от тяжести течения шок подразделяется на 4 степени: Шок I степени (легкий). Пострадавший бледен, сознание, как правило, ясное, иногда отмечается легкая заторможенность, рефлексы снижены, одышка. Пульс учащен 90-100 ударов в минуту, артериальное давление не ниже 100 мм рт. ст. Шок II степени (средней тяжести). Отмечаются выраженная заторможенность, вялость, кожные покровы и слизистые оболочки бледные, акроцианоз. Кожа покрыта липким потом, дыхание учащенное и поверхностное. Зрачки расширенны. Пульс 120-140 ударов в минуту, артериальное давление 70-80 мм рт. ст. Шок III степени (тяжелый). Состояние пострадавшего тяжелое, сознание сохранено, но окружающее он не воспринимает, на болевые раздражители не реагирует. Кожные покровы землисто0серого цвета, покрыты холодным липким потом, выражена синюшность губ, носа и кончиков пальцев. Пульс нитевидный, 140-160 ударов в минуту, артериальное давление менее 70 мм рт.ст. Дыхание поверхностное, частое, иногда урежено. Могут быть рвота, непроизвольное мочеотделение и дефекация. Шок IV степени (предагония или агония). Сознание отсутствует. Пульс и артериальное давление не определяются. Тоны сердца выслушиваются с трудом. Дыхание агональное, по типу заглатывания воздуха. Первая помощь. При шоке первая помощь тем эффективнее, чем раньше она оказана. Первая помощь должна быть направлена, прежде всего, на устранение причин шока (снятие или уменьшение болей, остановка кровотечения, предупреждение общего охлаждения). Для уменьшения болей пострадавшему проводят иммобилизацию, обеспечивающую неподвижность поврежденной части тела. Боли снимают с помощью обезболивающих, снотворных и седативных препаратов: анальгин, амидопирина, седалгина, элениума, триоксазина. Для борьбы с шоком необходимо остановить кровотечение с помощью жгута, давящей повязки. При тяжелой кровопотере следует придать пострадавшему положение, улучшающее кровоснабжение мозга: уложить горизонтально или придать положение, при котором голова будет ниже туловища. Для улучшения дыхания необходимо расстегнуть одежду, затрудняющую дыхание, обеспечит приток свежего воздуха, придать пострадавшему положение, облегчающее дыхание. Если есть возможность, то целесообразно дать средство, тонизирующее деятельность сердечно-сосудистой системы: микстура Бехтерева, настойки ландыша, корвалола. Раненого в состоянии шока следует согреть, для чего его укрывают, дают обильное питье – горячий чай, кофе, воду. Важнейшей задачей первой помощи является организация скорейшей транспортировки пострадавшего в стационар. Транспортировка пострадавшего в состоянии шока должна быть крайне осторожной, чтобы не причинить ему новых болевых ощущений и не усугубить тяжесть шока. Лечение расстройств кровообращения при шоке осуществляется восполнением объема циркулирующей крови. Возмещают кровопотерю путем введения кровезамещающих жидкостей (полиглюкин, гемодез), переливания крови, растворов глюкозы и изотонического раствора хлорида натрия. Для борьбы с нарушениями дыхания применяют кислородную терапию, а в тяжелых случаях – искусственную вентиляцию легких. В терминальных стадиях шока необходимо проведение приемов оживления – массажа сердца и искусственного дыхания. Шок легче предупредить, чем лечить. |
| III. | Заключительная часть занятия – 10 мин. | ||
| 1. | Подведение итогов занятия. | 10 мин. | Подведение итогов занятия. Путём краткого опроса производится закрепление знаний личным составом полученного материала. Ответы на вопросы. Определение задания на самоподготовку. Приведение в порядок мест занятия. |
3. Пособия и оборудование, используемые на занятии: плакаты, схемы, методический план.
4. Задания для самостоятельной работы слушателей и подготовки к следующему занятию_________________________________________________________________________________________________________________________________________
План конспект составил:
Начальник караула
54 ПСЧ по охране промзоны
г. Тимашевска (2 разряда )
13 ПСО ФПС ГПС ГУ
по Краснодарскому краю А.В.Адарюков
« 24 » 08 2021 год