ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 05.03.2019
Просмотров: 525
Скачиваний: 2

Рис.3 Эмпиема плевры. На плев-
ральной поверхности внизу виден
желтый гнойный экссудат, кото-
рый выступает из полости плевры.
Бронхопневмония.
Заболевание, связано с наличием в легочной паренхиме очага
острого воспаления вокруг пораженной бронхиолы. Очаг может быть
небольшим (занимать площадь ацинуса) или распространенным до
сегмента легкого. Бронхопневмония является следствием воспали-
тельного процесса в бронхах. Чаще всего она бывает вторичным забо-
леванием.
Патогенез связан с попаданием возбудителя из окружающей
среды или аспирацией его из верхних дыхательных путей. Иногда
возможно распространение гематогенным путем или контактным из
гнойных очагов. При нарушении дренажной функции в легком мик-
роорганизмы попадают в ткань легкого (бронхиолы, альвеолярные
ходы, альвеолы) и вызывает воспаление. Самым частым является нис-
ходящий, интрабронхиальный путь инфекции. Перибронхиальный
путь возможен при деструкции стенки бронха или бронхиолы. В ред-
ких случаях, например, при сепсисе проникновение возбудителя в
легкие происходит гематогенным путем.
Патологическая анатомия.
Макроскопически обнаруживают плотные, безвоздушные очаги
воспаления, сформированные вокруг бронха, просвет которого запол-
нен отечной жидкостью. Очаги могут быть разных размеров: милиар-
ные, ацинозные, дольковые, сливные дольковые, сегментарные и по-
лисигментарные. Чаще всего поражаются задние и задненижние сег-
менты (II, VI, VIII, IX, X).
Морфологические особенности отдельных видов брон-
хопневмонии.
Бронхопневмония, вызванная пневмококками, встречается часто.
Морфологическая картина при очаговой пневмококковой пневмонии
такая же, как при крупозной, но выражена значительно слабее. Для
нее характерно образование очагов с центрально расположенной
бронхиолой, наполненной фибринозным экссудатом. По периферии
таких очагов отмечается серозное воспаление с большим количеством
микроорганизмов в экссудате. Такие пневмонии чаще всего развива-
ются в задненижних отделах легких (рис.4, 5).
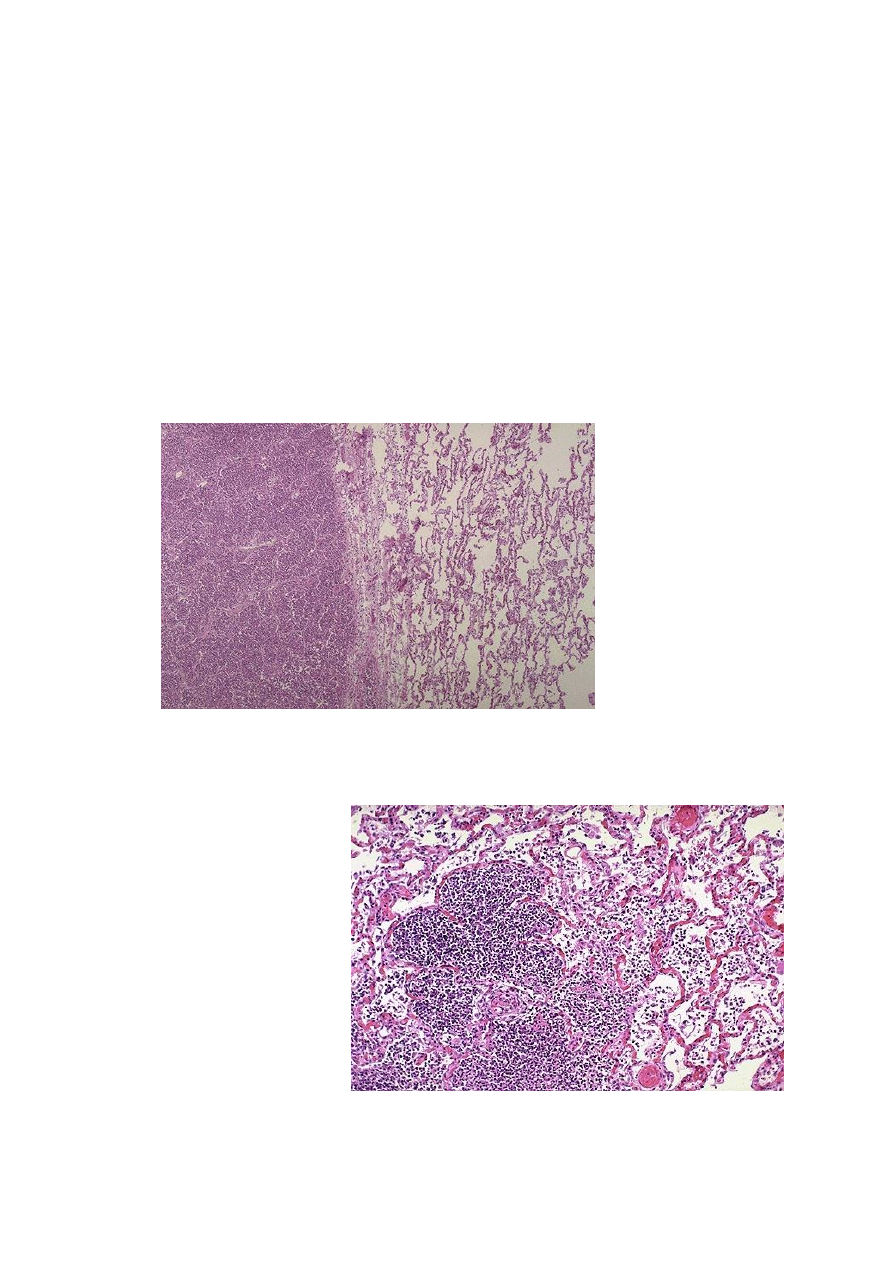
Рис.4. Брон-
хопневмония. Сле-
ва от альвеол вид-
ны поля с нейтро-
фильным экссуда-
том, что приводит
к уплотнению тка-
ни, характерному
для бронхопневмо-
нии.
Рис.5 Бронхопнев-
мония. При боль-
шом увеличении
видны гроздья аль-
веол, которые за-
полнены клетками,
характерными для
воспаления.
Стафилококковая бронхопневмония. Сама по себе, не широко
распространенное заболевание, составляющее 1% от всех пневмоний.
Однако,
инфицирование
легких
золотистым
стафилококком
(Staphylococcus aureus) бывает часто, как суперинфекция при вирус-
ных заболеваниях дыхательных путей, особенно при гриппе. При пан-
демии гриппа в 1957 году она была основной причиной смерти.
Нозокомиальная стафилококковая бронхопневмония обычно
наблюдается у ослабленных, хронически больных пациентов, которые
склонны к аспирации масс из верхних дыхательных путей, а также у
больных после интубации.
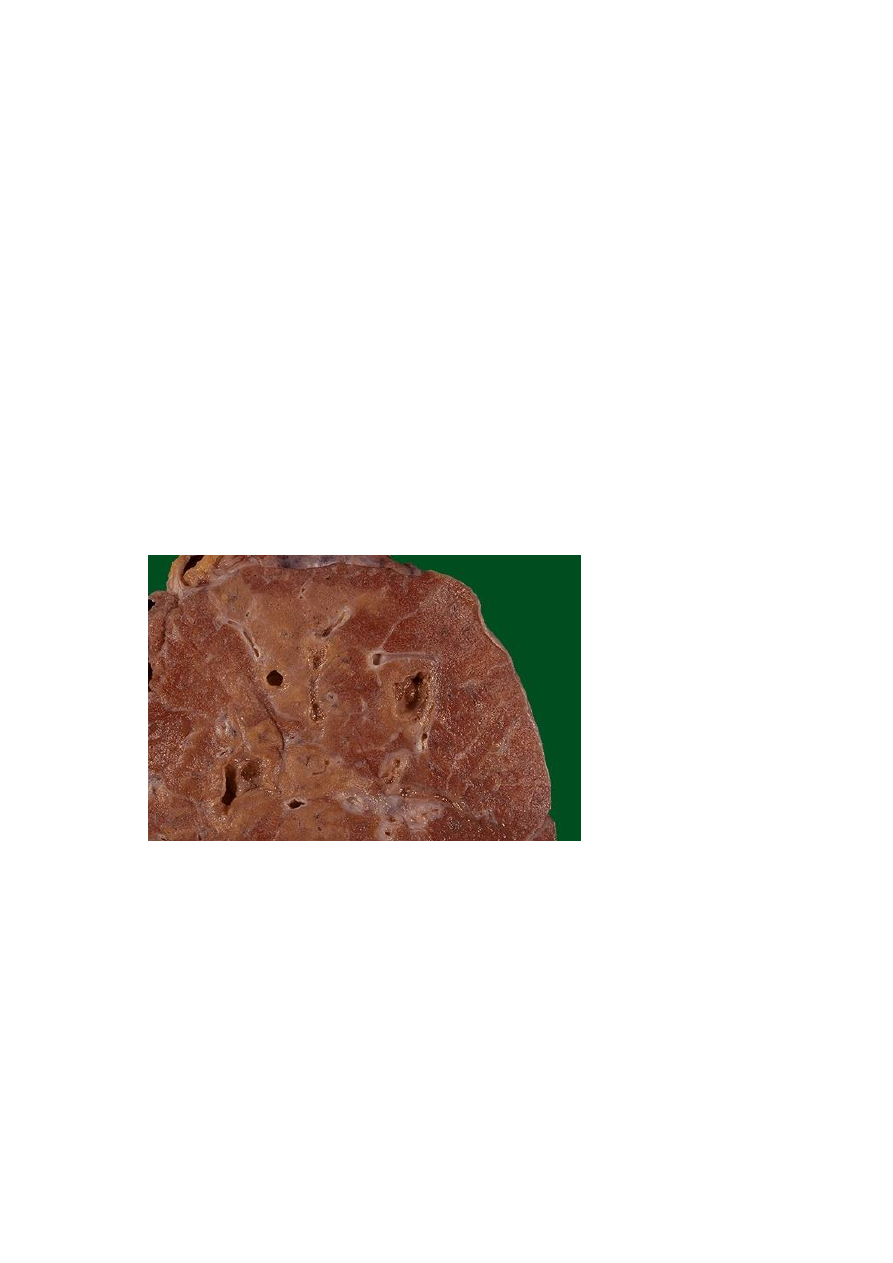
Подобно стафилококковой инфекции в других органах, стафи-
лококковая пневмония характеризуется развитием абсцессов (Рис.6).
В противоположность классическому единичному легочному абсцес-
су, множественные фокусы стафилококковой пневмонии дают много
маленьких абсцессов. В центре очага видно гнойное воспаление с
большим количеством стафилококков, а по периферии – фибринозное
воспаление.
Рис.6 Бронхопнев-
мония. Стафилокок-
ковая пневмония да-
ет очень много не-
больших абсцессов.
Клетки центральной части очага, вблизи скопления микробов,
часто подвергаются некрозу. Иногда некроз распространяется на ме-
жальвеолярные перегородки и стенки бронхов. По периферии участка
некроза образуется вал из зернистых лейкоцитов, кнаружи от него
очаг ограничен тканью легкого с фибринозным и серозным воспале-
нием. Это препятствует распространению гнойного воспаления по ле-
гочной ткани, вследствие чего расширение процесса происходит
бронхогенно.
У детей до 2 лет, и в меньшей степени, у взрослых, мелкие аб-
сцессы могут привести к образованию пневматоцеле (pneumatocele)
тонкостенных кистозных пространств, ограниченных, главным обра-
зом, респираторной тканью. Пневматоцеле может быстро расширять-
ся, сдавливая окружающую легочную ткань, или может прорываться в
плевральную полость, вызывая таким образом сдавливающий пневмо-
торакс. Образование полостей и прорыв в превральную полость
наиболее частые осложнения стафилококковой инфекции, но эмпиема
плевры бывает не часто. Нередко наблюдается развитие гнойного
плеврита при прорыве абсцесса в полость плевры.
Стафилококковая пневмония требует агрессивной антибиотико-
терапии, особенно потому, что имеются многочисленные штаммы, ре-
зистентные к многим антибиотикам.
Стрептококковая пневмония вызывается стрептококками групп
А и В. Впервые была идентифицирована у солдат в начале 19-го сто-
летия, и ее патоморфологическая картина была описана в течение 1-ой
мировой войны. Стрептококковая пневмония обычно следует за ви-
русной инфекцией дыхательных путей, и она являлась общей су-
перинфекцией при пандемии гриппа в 1918-1919 годах. Это редкое
заболевание для обычных людей, но может развиваться у ослаблен-
ных.
При вскрытии легкие пациентов, которые умерли от стрепто-
кокковой пневмонии, тяжелые и пропитаны кровянистой жидкостью
(геморрагический отек). Сухое уплотнение (опеченение) не характер-
но для этой болезни. Микроскопически альвеолы заполнены фибрин-
содержащей жидкостью, но нейтрофилов мало. Часто воспаление за-
хватывает интерстициальные перегородки. При длительно протекаю-
щей пневмонии могут быть альвеолярные некрозы. Иногда возникают
острые абсцессы и бронхоэктазы, нередко развиваются плевриты и
даже эмпиема плевры.
Острые интерстициальные пневмонии.
Острые интерстициальные (межуточные) пневмонии или пнев-
мониты характеризуются острым воспалением в стенке альвеол и ле-
гочном интерстиции с возможным последующим образованием экссу-
дата в просвете альвеол.
Этиология. В 1935 году Л.Хаммен и А.Рич впервые описали
острое заболевание легких с быстро прогрессирующим интерстици-
альным фиброзом, приведшим к острой дыхательной недостаточности
и смерти в течение 2 месяцев. Это заболевание морфологически пред-
ставляло идиопатический фиброзирующий альвеолит и получило
название болезни Хаммена-Рича. Этиологический фактор остался не-
известным.
Интерстициальные пневмонии чаще всего вызываются вируса-
ми, в том числе цитомегаловирусами, а также микоплазмами, гриба-
ми, пневмоцистами. Они могут быть самостоятельной нозологической
формой или быть осложнением какого-то заболевания.
Патогенез. Механизм развития острых интерстициальных
пневмоний связан с действием повреждающего фактора на стенку
альвеол, в результате чего пневмоциты первого и второго порядка ча-
стично погибают. Оставшиеся клетки проявляют тенденцию к гипер-
плазии и усиленной регенерации. Одновременно увеличивается про-
ницаемость капилляров, так как токсическому воздействию вируса
подвергается эндотелий. Это приводит к воспалительным реакциям и
появлению экссудата в просвете альвеол. Особенно выражены экссу-
дация и некроз, если болезнь сопровождается реакциями гиперчув-
ствительности немедленного или замедленного типов.
Вирусная пневмония. Вирусная инфекция легочной паренхимы
вызывает интерстициальную пневмонию, и затем диффузное повре-
ждение альвеол. Вирусы повреждают альвеолярный эпителий и вызы-
вают мононуклеарную инфильтрацию интерстиция легких. Развива-
ются некрозы в эпителиальных клетках 1-го типа, и происходит обра-
зование гиалиновых мембран, которые неотличимы от диффузных
альвеолярных повреждений, имеющих отношение к другим случаям.
Иногда альвеолярное повреждение может быть слабым, в этом случае
болезнь характеризуется гиперплазией пневмоцитов 2-го типа и ин-
терстициальным воспалением. Это явление контрастирует с морфоло-
гической картиной при большинстве бактериальных инфекций, при
которых интраальвеолярный экссудат преобладает, и интерстиций во-
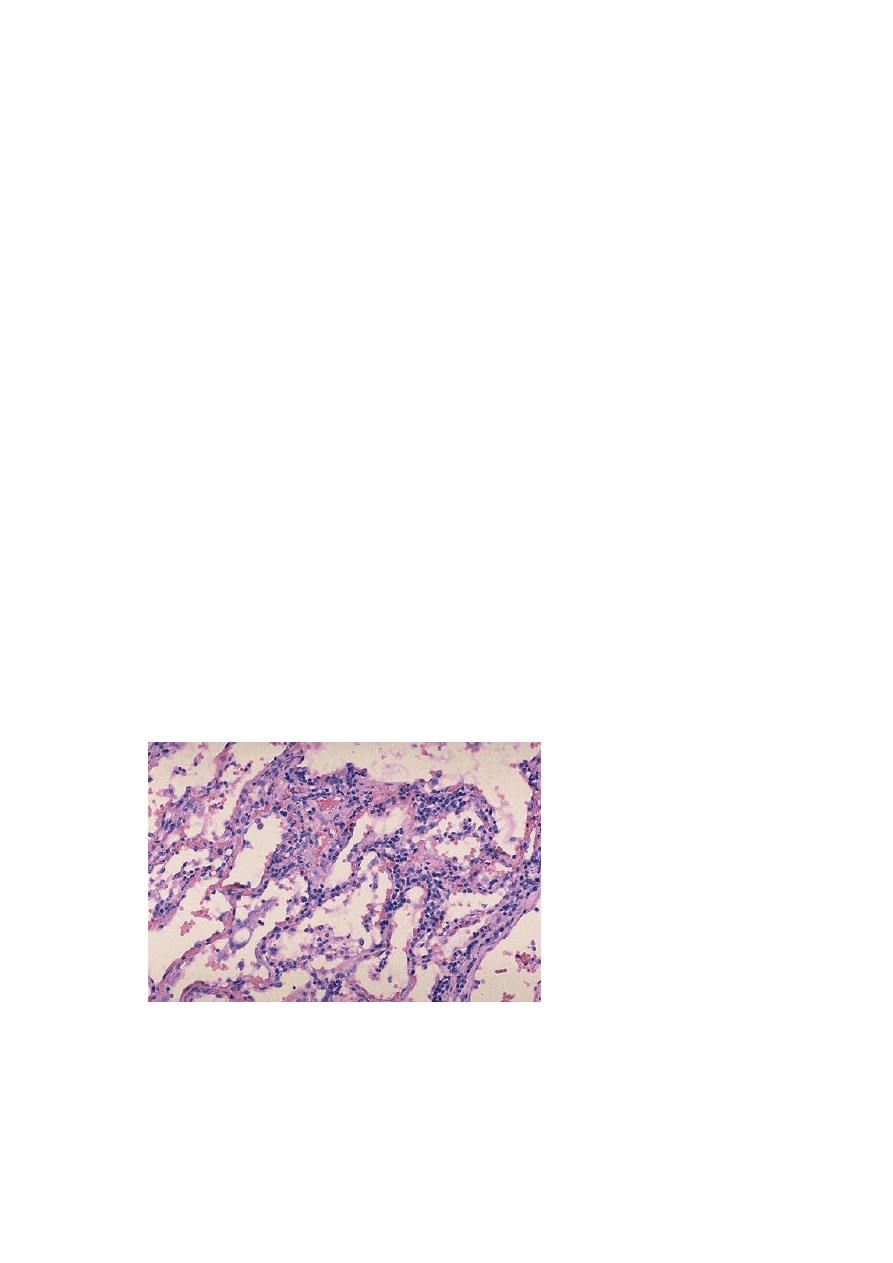
влекается в процесс редко (Рис.7).
Рис.7. Вирусная интер-
стициальная пневмония.
Хорошо видно утолще-
ние стенки альвеол с ин-
терстициальным лимфо-
цитарным инфильтратом.
В просвете альвеол нет
экссудата.
Цитомегаловирусная пневмония вызывает характерную интер-
стициальную пневмонию. Она первоначально была описана у детей.
Сейчас диагностируется у лиц с иммунным дефицитом. Эта вирусная
пневмония характеризуется интерстициальным инфильтратом из