Файл: Дифференциальная диагностика острого инфаркта миокарда и приступа стенокардии.doc
Добавлен: 11.01.2024
Просмотров: 113
Скачиваний: 7
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Министерство образования и науки Российской Федерации
Федеральное государственное бюджетное образовательное учреждение высшего профессионального образования
«Новгородский государственный университет имени Ярослава Мудрого»
Институт: Институт Медицинского Образования
Кафедра дополнительного образования
Направление (специальность): Стоматология хирургическая
Реферат на тему: «Дифференциальная диагностика острого инфаркта миокарда и приступа стенокардии»
Проверил: ассистент
кафедры дополнительного
образования по стоматологическим
специальностям
(_________________) Цыганков А.С.
«___» ______________ 20__г.
Выполнил: ординатор 1-го года, 236 О группы
Специальности стоматология хирургическая
(_________________) Дану О. В.
«___» ______________ 20__г.
г. Великий Новгород
2023г.
Оглавление
Инфаркт миокарда. Определение и клиническая картина 3
Стенокардия. Определение и клиническая картина 6
Дифференциальная диагностика острого инфаркта миокарда и приступа стенокардии 10
Вывод 12
Список литературы: 13
Инфаркт миокарда. Определение и клиническая картина
Инфаркт миокарда - это ограниченный некроз сердечной мышцы. Некрозы в большинстве случаев коронарогенные или ишемические. Реже встречаются некрозы без коронарного повреждения: при стрессе - глюкокортикоиды и катехоламины резко повышают потребность миокарда в кислороде; при некоторых эндокринных нарушениях; при нарушениях электролитного баланса.
Сейчас инфаркт миокарда рассматривается только как ишемический некроз, т.е. как повреждение миокарда вследствие ишемии, обусловленной окклюзией коронарных артерий. Самая частая причина - тромб, реже - эмбол. Возможен также инфаркт миокарда при длительном спазме коронарных артерий. Тромбоз чаще всего наблюдается на фоне атеросклеротического повреждения венечных артерий. При наличии атероматозных бляшек происходит завихрение потока крови. Кроме того, вследствие нарушенного липидного обмена при атеросклерозе увеличивается свертываемость крови, что отчасти связано также со снижением активности тучных клеток, вырабатывающих гепарин. Повышенная свертываемость крови + завихрения способствуют образованию тромбов. Кроме того, к образованию тромбов может вести распад атероматозных бляшек, кровоизлияния в них. Примерно в 1% случаев инфаркт миокарда развивается на фоне коллагенеза, сифилитического поражения артерий, при расслаивающейся аневризме аорты. Выделяют предрасполагающие факторы:
сильное психоэмоциональное перенапряжение, инфекции, резкие изменения погоды. Инфаркт миокарда - очень распространенное заболевание, является самой частой причиной внезапной смерти. Проблема инфаркта до конца не решена, смертность от него продолжает увеличиваться. Сейчас все чаще инфаркт миокарда встречается в молодом возрасте. В возрасте от 35 до 5О лет инфаркт миокарда встречается в 5О раз чаще у мужчин, чем у женщин. У 6О-8О% больных инфаркт миокарда развивается не внезапно, а имеет место прединфарктный (продромальный) синдром, который встречается в трех вариантах:
1) стенокардия в первый раз, с быстрым течением - самый частый вариант;
2) стенокардия протекает спокойно, но вдруг переходит в нестабильную - возникает при других ситуациях, не стало полного снятия болей;
3) приступы острой коронарной недостаточности;
4) стенокардия Принцметалла
Клиника инфаркта миокарда
1-ый период - болевой или ишемический
Заболевание протекает циклически, необходимо учитывать период болезни. Чаще всего инфаркт миокарда начинается с нарастающих болей за грудиной, нередко носящих пульсирующий характер. Характерна обширная иррадиация болей - в руки, спину, живот, голову и т.д. Больные беспокойны, тревожны, иногда отмечают чувство страха смерти. Часто присутствуют признаки сердечной и сосудистой недостаточности - холодные конечности, липкий пот и др. Болевой синдром длительный, не снимается нитроглицерином. Возникают различные расстройства ритма сердца, падение АД.
Длительность 1 периода от нескольких часов до 2-х суток. Объективно в этот период можно найти: увеличение АД (затем снижение); увеличение частоты сердечных сокращений; при аускультации иногда слышен патологический 4-й тон; биохимических изменений крови практически нет, характерные признаки на ЭКГ.
2-ой период - острый (лихорадочный, воспалительный), характеризуется возникновением некроза сердечной мышцы на месте ишемии. Появляются признаки асептического воспаления, начинают всасываться продукты гидролиза некротизированных масс. Боли, как правило. проходят. Длительность острого периода до 2-х недель. Самочувствие больного постепенно улучшается, но сохраняется общая слабость, недомогание, тахикардия. Тоны сердца глухие. Повышение температуры тела, обусловленное воспалительным процессом в миокарде, обычно небольшое, до 38оС, появляется обычно на 3-й день заболевания. К концу первой недели температура, как правило, нормализуется.
При исследовании крови во 2-м периоде находят: лейкоцитоз, возникает к концу 1-х суток, умеренный, нейтрофильный (1О-15 тыс.) со сдвигом до палочек: эозинофилы отсутствуют или эозинопения; постепенное ускорение СОЭ с 3-5 дня заболевания, максимум ко 2-й неделе, к концу 1-го месяца приходит к норме; появляется С-реактивный белок, который сохраняется до 4 недели; повышается активность трансминазы, особенно ГЩУ - через 5-6 часов и держится 3-5-7 дней, достигая 50 ЕД. В меньшей степени увеличивается глутаминовая трансминаза. Повышается также активность лактатдегидрогеназы (5О ЕД), которая возвращается к норме на 1О сутки. Исследования последних лет показали, что более специфичной по отношению к миокарду является креатинфосфокиназа, ее активность повышается при инфаркте миокарда до 4-х ЕД на 1 мл и сохраняется на высоком уровне 3-5 дней. Считается, что существует прямая пропорциональная зависимость между уровнем креатинфосфокиназы и протяженностью зоны очага некроза сердечной мышцы. На ЭКГ ярко представлены признаки инфаркта миокарда. а) при проникающем инфаркте миокарда (т.е. зона некроза распространяется от перикарда до эндокарда): смещение сегмента ST выше изолинии, форма выпуклая кверху - это первый признак проникающего инфаркта миокарда; слияние зубца Т с сегментами ST на 1-3 день; глубокий и широкий зубец Q - основной, главный признак; уменьшение величины зубца R, иногда форма QS; характерные дискордантные изменения - противоположные смещения ST и Т (например, в 1 и 2 стандартном отведениях по сравнению с 3 стандартным отведением); в среднем с 3-го дня наблюдается характерная обратная динамика изменений ЭКГ: сегмент ST приближается к изолинии, появляется равномерный глубокий Т. Зубец Q также претерпевает обратную динамику, но измененный Q и глубокий Т могут сохраняться на всю жизнь. б) при интрамуральном инфаркте миокарда: нет глубокого зубца Q, смещение сегмента ST может быть не только вверх, но и вниз. Для правильной оценки важно повторное снятие ЭКГ.
Хотя ЭКГ-признаки очень помогают диагностике, диагноз должен опираться на все признаки (в критерии) диагностики инфаркта миокарда:
1.Клинические признаки 2. Электрокардиографические признаки 3. Биохимические признаки
3-ий период (подострый или период рубцевания) длится 4-6 недель. Характерным для него является нормализация показателей крови (ферментов), нормализуется температура тела и исчезают все другие признаки острого процесса: изменяется ЭКГ, на месте некроза развивается соединительно-тканный рубец. Субъективно больной чувствует себя здоровым.
4-ый период (период реабилитации, восстановительный) - длится от 6-ти месяцев до 1 года. Клинически никаких признаков нет. В этот период происходит компенсаторная гипертрофия интактных мышечных волокон миокарда, развиваются другие компенсаторные механизмы. Происходит постепенное восстановление функции миокарда. Но на ЭКГ сохраняется патологический зубец Q.
Стенокардия. Определение и клиническая картина
Стенокардия – клинический синдром, проявляющийся чувством стеснения или болью в грудной клетке сжимающего, давящего характера, которая локализуется чаще всего за грудиной и может иррадиировать в левую руку, шею, нижнюю челюсть, эпигастрий. Стенокардия в переводе с древнегреческого языка обозначает «узкое сердце». В англоязычной медицинской литературе применяется термин аngina pectoris, где слово «angina» также произошло от древнегреческого термина “ankhone”, обозначающего ощущение удушения, сдавления.
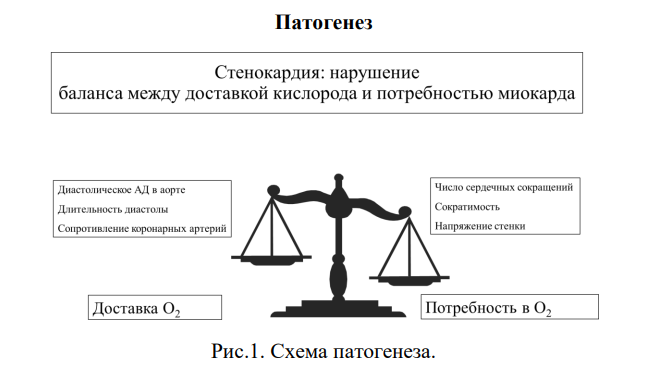
В возникновении ишемии миокарда принимают участие несколько механизмов:
сужение коронарных артерий из-за атеросклероза,
коронарный вазоспазм,
нарушение микроциркуляции коронарных артерий
Выделяют четыре клинические формы стенокардии:
1. Нестабильная;
2. Стабильная (напряжения);
3. Вазоспастическая;
4. Микрососудистая.
Стабильная стенокардия напряжения – самая распространенная форма, 70-80 % всех случаев хронической ИБС. Стабильную стенокардию (или стенокардию напряжения) в зависимости от тяжести принято делить на четыре функциональных класса (ФК).

Клиника стенокардии
Признаки типичной (несомненной) стенокардии напряжения:
1. Боль (или дискомфорт) в области грудины;
2. Боль (или дискомфорт) имеют давящий, сжимающий характер;
3. Иррадиация возможна в левую руку, спину или нижнюю челюсть, реже – в эпигастральную область;
4. Длительность боли от 2 до 5 (менее 20) мин;
5. Вышеописанная боль возникает во время физической нагрузки или выраженного психоэмоционального стресса;
6. Вышеописанная боль быстро исчезает после прекращения физической нагрузки или через 1-3 минуты после приема нитроглицерина.
Эквивалентами боли бывают: одышка, ощущение «тяжести», «жжения». Для подтверждения диагноза типичной (несомненной) стенокардии необходимо наличие у пациента 5-6 вышеперечисленных признаков одновременно. Эквивалентом физической нагрузки может быть кризовое повышение артериального давления (АД) с увеличением нагрузки на миокард, а также обильный прием пищи. Диагноз атипичной стенокардии ставится, если у пациента присутствуют большинство из вышеперечисленных признаков типичной стенокардии.
Признаки неангинозных (нестенокардитических) болей в грудной клетке:
1. Боли локализуются попеременно справа и слева от грудины;
2. Боли носят локальный, «точечный» характер;
3. Боли продолжаются более 30 минут после возникновения (до нескольких часов или суток), могут быть постоянными, «простреливающими» или «внезапно прокалывающими»;
4. Боли не связаны с ходьбой или иной физической нагрузкой, однако зависят от положения тела: возникают при наклонах и поворотах корпуса, в положении лежа (за исключением стенокардии «decubitus» – истинной стенокардии, возникающей в лежачем положении в результате увеличения венозного возврата и увеличения преднагрузки на сердце с увеличением потребности миокарда в кислороде), при длительном нахождении тела в неудобном положении, при глубоком дыхании на высоте вдоха;
5. Боли не купируются приемом нитроглицерина;
6. Боли усиливаются при пальпации грудины и/или грудной клетки по ходу межреберных промежутков.
Особенностью болевого синдрома в грудной клетке при вазоспастической стенокардии является то, что болевой приступ, как правило, очень сильный, локализуется в «типичном» месте – в области грудины. Нередко такие приступы случаются ночью и рано утром, а также при воздействии холода на открытые участки тела. Особенностью болевого синдрома в грудной клетке при микрососудистой стенокардии является то, что ангинозная боль, по качественным признакам и локализации соответствует стенокардии, но возникает через некоторое время после физической нагрузки, а также при эмоциональном напряжении, может возникать в покое и плохо купируется органическими нитратами. Наличие болевого синдрома в грудной клетке должно, прежде всего, настораживать в отношении приступов стенокардии, затем следует искать другие заболевания, которые могут давать сходную симптоматику. Необходимо учитывать, что боль любого генеза (невралгии, гастралгии, боли при холецистите и др.) может провоцировать и усиливать имеющуюся стенокардию. Во время сбора анамнеза у всех пациентов с подозрением на ИБС необходимо выяснить наличие факторов риска (курение, наличие случаев сердечно-сосудистых заболеваний и смерит от них у ближайших кровных родственников и т. д.). Также необходимо уточнить о наличии сопутствующих заболеваний, о предыдущих случаях обращения за медицинской помощью и результаты предшествующих лабораторных и инструментальных исследований.