ВУЗ: Казахский национальный медицинский университет им. С.Д. Асфендиярова
Категория: Лекция
Дисциплина: Медицина
Добавлен: 01.02.2019
Просмотров: 1704
Скачиваний: 4
При подагрическом хроническом артрите коленного сустава назначают оперативную диагностическую артроскопию и санацию. В процессе их проведения производится чистка поверхностного слоя сустава шейверной фрезой от отложений уратных депозитов. После проводится санация посредством обильного промывания физраствором.Травматические заболевания суставов, которые лечатся артроскопией, – это повреждения хряща, разрыв связок, вывих коленной чашечки и др.
Подготовка к операции
Никаких особенных предварительных мероприятий артроскопия не требует. Достаточно прекратить прием сильнодействующих препаратов за 1-2 недели до проведения процедуры, но необходимость такой меры определяет врач. За 12 часов до артроскопического вмешательства пациент не должен употреблять пищу.Что касается анестезии, то ее выбор зависит от сложности предстоящей операции. Может использоваться наркоз четырех видов:колени артроскопия местное обезболивание используется редко ввиду краткости срока действия, чаще всего оно сопровождает диагностическую артроскопию;
проводниковый наркоз заключается во введении 1%-ного раствора Лидокаина, блокирующего некоторые нервы;
спинномозговая анестезия используется чаще всего, ведь после нее есть возможность поддерживать связь с пациентом и при необходимости продлить срок обезболивания с помощью катетера;
общий наркоз назначают только в особо тяжелых случаях, когда проводится именно лечение, а не диагностика.
Реабилитационный период
После проведения диагностической артроскопии коленного сустава в госпитализации нет необходимости, если была лечебная операция, то иногда может быть показано стационарное содержание больного. Чаще всего пациентам достаточно пройти амбулаторное лечение, которое предполагает следующие процедуры реабилитации:
перевязки, которые проводятся на первые, третьи и девятые сутки после операции;
крайне редко назначают прием обезболивающих препаратов;
стимуляция мышц электричеством и массаж;
лимфодренаж – это особый вид массажа, который усиливает естественный отток лимфы, что способствует притоку к оперированной конечности свежей крови. Эти меры призваны ускорить восстановление поврежденного колена и оптимизировать процесс реабилитации организма в целом.
Назначение процедур проводится врачом в соответствии со степенью их целесообразности. Это первый этап реабилитации, после которого обычно рекомендуют физические нагрузки и назначают ЛФК.
Оптическое оборудование все время совершенствуется, благодаря чему появляется возможность создавать особо миниатюрные артроскопы. Это важно, поскольку позволяет уменьшить связанный с процедурой травматизм и избежать осложнений после нее, а также упростить процесс восстановления тканей. В настоящее время артроскопия является ключевым инструментом диагностики и лечения в ортопедии и травматологии.
Артроскопия — это малотравматичная хирургическая процедура, которая проводится с целью лечения суставных заболеваний, а также для постановки или уточнения диагноза.
При проведении артроскопии на коже в области сустава проводятся несколько небольших разрезов (длиной 5-20 мм), в которые вводится артроскоп, одна из разновидностей эндоскопа. На гибких трубках, которые вводятся в разрезы на коже, закреплена миниатюрная видеокамера и осветительный прибор, освещающий полость сустава.
Изображение с камеры передается на монитор, благодаря чему хирург может осмотреть весь сустав со всех ракурсов — всего лишь перемещая артроскоп внутри сустава. Перед проведением процедуры в полость сустава вводится специальная жидкость, обеспечивающая более четкое изображение, передающееся с камеры.
Медикаментозное лечение после артроскопии
Во время проведения операции, а также в течение нескольких дней после нее назначается антибактериальная терапия с целью свести к минимуму риск инфицирования полости сустава и хирургической раны.Кроме того, назначаются антикоагулянты (в инъекциях или таблетках), которые предупреждают образование тромбов в прооперированном суставе.Другие назначения могут быть обоснованы индивидуальными особенностями операции и наличием каких-либо системных заболеваний у пациента.
На каких суставах проводится артроскопия?
Эта процедура может проводиться на любом суставе, но наибольшую распространенность получила артроскопия коленного, локтевого, плечевого, тазобедренного и голеностопного суставов. Это связано, в первую очередь, с тем, что эти крупные сочленения подвергаются более сильным нагрузкам по сравнению с мелкими суставами и, соответственно, чаще страдают от износа, травм и воспалительных процессов.Но мелкие суставы также могут быть исследованы с помощью артроскопии (при наличии в клинике оборудования, предназначенного для этой процедуры).
Преимущества и недостатки
Главным преимуществом артроскопии является отсутствие необходимости в полном вскрытии сустава. Это в свою очередь обеспечивает более быстрое восстановление после операции, а также служит профилактической мерой, предотвращающей инфицирование прооперированной области. По сравнению с «полноценным» хирургическим вмешательством, при котором риск инфицирования хирургической раны составляет 6%, при артроскопии эта вероятность снижается до 0.7%.К условным недостаткам артроскопии можно отнести некоторое количество противопоказаний к проведению данной процедуры, а также недостаточная распространенность специально оборудованных кабинетов артроскопии, что делает эту операцию доступной не всем.
Показания
Показания к артроскопии разделяются на общие и специальные.
Общие показания:
◦жалобы пациента на боль, тугоподвижность сустава и при этом малая информативность других методов исследования (УЗИ, рентгенография и пр.);
◦необходимость в объективных показателях динамики лечения после оперативного вмешательства на суставе;
◦послеоперационный болевой синдром невыясненного происхождения.
Специальные показания:
◦любые дегенеративные, воспалительные или травматические состояния сустава, которые требуют детализации с целью оптимизировать лечение. Диагностическая артроскопия назначается с целью оценить следующие факторы: ◦локализация и размеры повреждения (разрыва связки, мениска, синовиальной оболочки, хряща и пр.);
◦степень распространения воспалительного процесса на ткани, прилегающие к поврежденному суставу;
◦наличие/отсутствие кровоизлияния в полость сустава;
◦существует ли необходимость в хирургическом вмешательстве для лечения какого-либо заболевания сустава у конкретного пациента.
◦Артроскопия, проводимая с целью устранить определенные дефекты сустава, назначается в следующих случаях: ◦Ревматоидный артрит с неоднородной деформацией сустава, при которой происходит разрастание синовиальных оболочек, разрушение суставных поверхностей и сужение суставной щели. Артроскопия назначается для хирургического удаления синовиальной оболочки и очищения поверхности сустава;
◦При деформирующем артрозе проводится хирургическое удаление патологически измененных тканей, затрудняющих или делающих невозможными движения в суставе;
◦Ушивание разрывов связок и хрящевых тканей, а также восстановление сустава при внутрисуставном переломе, который не требует открытой операции на суставе;
◦Ряд других суставных заболеваний, требующих точной информации о состоянии сустава для назначения правильного лечения или коррекции уже проводимой терапии.
Артроскопия может назначаться во многих случаях, но в любом из них решение принимается лечащим врачом, который взвешивает риски и преимущества данной операции.
Противопоказания.Несмотря на малую травматичность артроскопии и ее очевидную пользу, существует ряд противопоказаний, которые следует учитывать:
◦острые и хронические воспалительные процессы в суставе, обусловленные инфекцией;
◦общие противопоказания к проведению наркоза (сердечная и дыхательная недостаточность, тяжелое течение бронхиальной астмы и пр.);
◦наличие в суставе спаечного процесса с ограниченностью подвижности сустава, фиброзный анкилоз;
◦амплитуда сгибательных движений коленного или локтевого сустава составляет менее 60о.
Восстановительный период
Любое оперативное вмешательство требует внимательного и ответственного отношения к восстановительному периоду. Артроскопия — не исключение. После проведения операции необходимо соблюдать следующие рекомендации:
◦полное исключение физических нагрузок на сустав в течение 2-4 дней (в зависимости от сложности операции);
◦ношение компрессирующей повязки (накладывание эластичного бинта или специальных трикотажных «рукавов») на прооперированной конечности в течение 5-7 дней;
◦в первые 1-2 суток после операции необходимо подключать пассивную нагрузку на сустав — напряжение и расслабление мышц в прооперированной конечности, небольшими сериями (по 5-7 раз) 2-3 раза в день;
◦обязательный прием лекарственных препаратов, назначенных врачом, в указанной ним дозировке;
Возвращение к привычному образу жизни после процедуры «артроскопия» с полными нагрузками на сустав возможно только после разрешения лечащего врача.
 устройство
для хирургического лечения сколиоза
устройство
для хирургического лечения сколиоза

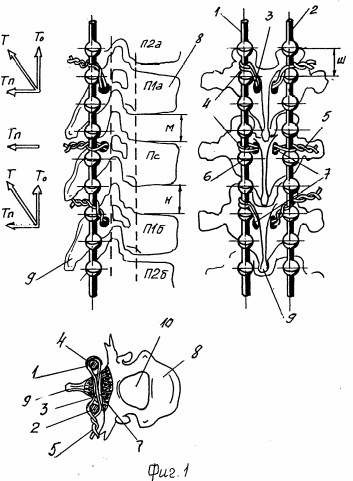
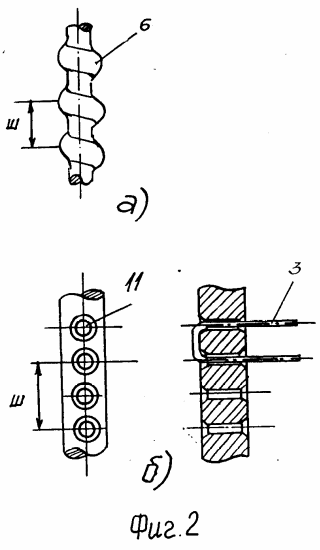
Использование: изобретение относится к медицине, а конкретно к методам и устройствам хирургического лечения позвоночника. Задача изобретения - уменьшение риска повреждения спинного мозга и его инфекции, ускорение операции, упрощение конструкции стержневой системы и снижение ее веса. Способ хирургической коррекции и стабилизации позвоночника, в котором биологически нейтральные металлические стержни предварительно заданной кривизны с осевыми фиксаторами располагают по обе стороны остистых отростков позвонков, закрепляют их на поврежденном участке позвоночника, сверлят сквозные отверстия в основаниях остистых отростков и фиксируют каждый позвонок проволокой, протянутой через отверстие, и прикручивают ее к стержню, при этом каждый отрезок проволоки сгибают полной петлей посредине и надевают на один стержень, оба конца каждой проволоки протягивают в отверстие и располагают по обе стороны другого стержня, стягивают их так, что оба стержня фиксируют пространственное положение каждого позвонка и закрепляют закруткой; крепление ведут, начиная с позвонка вершины дуги деформации и попеременно повторяют крепление остальных позвонков к стержням. Причем для осевого растяжения петлю и закрутку располагают от отверстия на 1-3 фиксатора ближе к концам стержней, а для их осевого сжатия - на 1-3 фиксатора ближе к центру. Стержневая система Дулаева для осуществления способа хирургической коррекции и стабилизации позвоночника содержит стержни, осевые фиксаторы и гибкие тяги-крепления, при этом осевые фиксаторы выполнены в виде парных элементов периодически повторяющихся утолщений на стрежнях и проволочных петель, охватывающих стержни. Диаметр утолщений 6-8 мм, диаметр углублений 3-5 мм при шаге 0,3-1,0 высоты одного позвонка. Периодически утолщения могут быть выполнены в виде винтовой выпуклой линии или в виде периодически расположенных в осевой плоскости стержня парных отверстий с зенковкой диаметром, 1,5 - 2,0 диаметра проволоки 2 с. и 2 з.п. ф-лы 5 ил.
Изобретение относится к медицине, в частности к методам хирургического лечения травм и заболеваний позвоночника, а конкретно для его осевых, поперечных и поворотно-поперечных коррекций с помощью стержневых систем.Попытки коррекции позвоночника при заболеваниях и травмах известны давно, но были неэффективны, пока в 1960 г. Харрингтон не предложил новый метод коррекции, имеющей до настоящего времени широкое применение. Он заключается в применении стержневой системы растяжения (сжатия) позвоночника в осевом направлении. При этом Г-образные крюки-фиксаторы вставляются между крайними (нейтральными) позвонками дуги деформации в эпидуральное пространство (канал спинного мозга), двигая которые вдоль стержней, можно растягивать (сжимать) позвоночник. Недостаток этого способа в том, что поскольку стержни закреплены только в двух крайних точках, то это не исключает поперечных и поворотных движений позвонков и возможность нарушения процесса коррекции позвоночника (Journal Bone Joint Surdery. 1973, 55A, 983).
В 1970 г. Люке развил этот метод путем крепления каждого позвонка к стрежням с помощью плоской проволоки, протянутой вокруг пластичных частей душек позвонка в эпидуральное пространство и затем закрученной на этих стержнях [2] Хотя этот метод резко снижал вероятность поперечных и поворотных сдвигов, но многократно усугублял другой недостаток метода Харрингтона вероятность нейроповреждения спинного мозга, его корешков и оболочек, увеличивая опасность нейроинфекции. Возникал еще один недостаток уменьшалось поле регенерации костного тела при операции трансплантации костного тела в местах прохождения проволок. Кроме того, время операции возрастало на 45 мин. Причем некоторые работы (Journal, Bone Joint Surgery, 1983, 65A, 1939; Journal Orthopedic Trans, 1984, 8, 172) отмечают поломку проволок в канале позвонка. При этом извлечение фрагментов проволоки из него трудная задача при неизбежности травм и инфецирования спинного мозга.
Друммонд в 1984 г. значительно исправил метод Люке. Здесь каждый позвонок крепится двумя проволоками с дисками, закрепленными на середине каждой проволоки. Концы проволоки протягиваются через отверстие, сделанное хирургом в основании остистого отростка позвонка так, чтобы диски оказались по обе стороны основания. Натягивая проволоки и закручивая их вокруг стержней, закрепляют позвонки [1] Jhe spinal instr Catalog, 1987, D-30). При этом видно, что осевые фиксации стержней и растяжение позвоночника остались старыми Харрингтона помещение в канал мозга Г-образных крюков-фиксаторов, расположенных на краях стержня (круг А, который с поворотом по стрелке Б увеличенно показан с размером по Y-Y. В разрезе видно, что шнур мозга 20 сдавлен Г-образным крюком 14, который перемещают по стержню гайкой 16. Метод Друммонда и его стержневая система наиболее близки к заявляемым и приняты за прототипы.
Недостатки прототипов те же, что описаны выше: опасность повреждения спинного мозга и его нейроинфекции; длительность операции, так как поворот гайки ключом ограничен отростками позвонков в пределах 30-40o за один захват гайки ключом, а также за счет времени потребном более, чем вдвое на протягивание четырех концов двух проволок в одно и то же отверстие; сложность осевых Г-образных крюков-фиксаторов и относительная сложность их крепления.Целью изобретения является уменьшение риска повреждений спинного мозга и его инфекции, ускорение операции, а также упрощение конструкции стержневой системы и снижение ее веса.Цель в способе достигается тем, что метод хирургической коррекции и стабилизации позвоночника, при котором биологически нейтральные металлические стержни предварительно заданной кривизны с осевыми фиксаторами располагают по обе стороны остистых отростков позвонков, закрепляют их на поврежденном участке позвоночника, сверлят сквозные отверстия в основании остистых отростков и фиксируют каждый позвонок проволокой, протянутой через отверстие и прикручивают ее к стержню, при этом согласно изобретению, каждый отрезок проволоки сгибают полной петлей посредине и надевают на один стержень, оба конца каждой проволоки протягивают в отверстие и располагают по обе стороны другого стержня, стягивают их так, что оба стержня фиксируют пространственное положение каждого позвонка и закрепляют проволоки закруткой, причем стягивают и закручивают их, начиная с позвонка вершины дуги деформации и попеременно повторяют крепление остальных позвонков к стержням. При этом для осевого растяжения и фиксации позвонков петлю и закрутку располагают от отверстия на 1-3 фиксатора ближе к концам стержней, а для их осевого сжатия на 1-3 фиксатора ближе к центру.