Файл: Курсовая работа пм. 02 Участие в лечебнодиагностическом и реабилитационном процессах.docx
Добавлен: 25.10.2023
Просмотров: 208
Скачиваний: 7
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Вывод по 1 главе
Следует отметить, что медицинский работник может варьировать тесты в зависимости от обстоятельств и симптомов конкретного пациента. Различные диагностические процедуры помогают медицинскому работнику определить степень тяжести ХОБЛ и разработать комплексный план лечения. Эти тесты включают в себя историю болезни, физический осмотр, функциональные легочные тесты, рентген грудной клетки, анализ мокроты, анализ газа в крови, сканирование КТ и анализ крови. Медицинский работник использует результаты анализов, чтобы определить правильный диагноз пациента, степень тяжести заболевания и составить подходящую схему лечения. Пациенты должны проконсультироваться со своим лечащим врачом по любым вопросам о тестах, о том, как к ним подготовиться и что они включают в себя.
ГЛАВА 2. Участие медицинской сестры в диагностике пациентов с хронической обструктивной болезнью легких
2.1 Приоритетные, потенциальные проблемы пациентов с хронической обструктивной болезнью легких
Факторы риска развития хронической обструктивной болезни легких
Факторы риска – это определенные особенности организма, которые могут способствовать развитию заболевания. Они могут быть модифицируемыми, на которые мы можем воздействовать, и не модифицируемыми.
Устранимые (модифицируемые) факторы: 1. Курение является основной причиной развития ХОБЛ. Если пациент продолжает курить, это будет негативно влиять на прогрессирование заболевания. Поэтому важно прекратить курение и избегать вторичного курения. 2. Избегание вредных веществ: работа в условиях, связанных с высоким уровнем загрязнения воздуха, пылью, токсическими газами и химическими веществами может ухудшать ХОБЛ. Пациентам рекомендуется избегать таких вредных веществ и, если возможно, сменить рабочее место или принять меры по снижению контакта с ними. 3. Инфекции дыхательных путей: респираторные инфекции, такие как простуда или грипп, могут ухудшить симптомы ХОБЛ. Пациентам рекомендуется избегать контакта с инфекционными людьми, соблюдать гигиену рук и регулярно прививаться против гриппа и пневмококков. 4. Загрязнение воздуха: высокий уровень загрязнения воздуха, особенно от выбросов автомобилей и промышленных предприятий, может усугублять симптомы ХОБЛ. Пациентам рекомендуется избегать прогулок в районах с загрязненным воздухом и оставаться в помещении во время периодов плохой экологической обстановки. 5. Поддержание физической активности: физическая активность может помочь улучшить общее состояние пациента с ХОБЛ. Регулярные физические упражнения, адаптированные к индивидуальным возможностям пациента, могут укрепить мышцы дыхания и улучшить дыхательную функцию. 6. Оптимальное управление лекарствами: Применение лекарственных препаратов, таких как бронходилататоры и стероиды, согласно рекомендациям врача, может помочь контролировать симптомы ХОБЛ и замедлить прогрессирование заболевания[20].
Немодифицируемые факторы: т.е., устранение которых невозможно, поэтому необходимо обратить пристальное внимание на коррекцию других факторов риска.К ним относятся: 1. Генетическая предрасположенность: наследственность играет роль в развитии ХОБЛ. Некоторые люди могут иметь генетические варианты, которые делают их более подверженными развитию заболевания при воздействии нарушающих факторов, таких как курение или загрязнение воздуха. 2. Возраст: риск развития ХОБЛ возрастает с возрастом. Обычно симптомы начинают проявляться после 40-50 лет, и риск увеличивается с возрастом. 3. Пол: мужчины имеют более высокую предрасположенность к развитию ХОБЛ по сравнению с женщинами. Это связано как с биологическими различиями, так и с различными образами жизни и курением. 4. Расовая принадлежность: Некоторые этнические группы имеют повышенный риск развития ХОБЛ. Например, люди африканского происхождения часто имеют более высокую частоту развития и тяжесть ХОБЛ[22].
Приоритетные проблемы пациентов схронической обструктивной болезнью легких
При хронической обструктивной болезни легких приоритетные симптомы могут включать:
-
Приступы удушья (бронхообструктивный синдром). Приступы удушья, также известные как экзасербации или обострения, являются серьезными событиями для пациентов с хронической обструктивной болезнью легких (ХОБЛ). -
Кашель: постоянный кашель, особенно утром, является одним из первых и наиболее распространенных симптомов ХОБЛ. Кашель может быть сухим или с обильным мокрот отделением. -
Затруднение дыхания: пациенты с ХОБЛ часто ощущают одышку или затруднение дыхания, особенно при физической нагрузке или во время приступа обструкции дыхательных путей. -
Увеличение объема мокроты: ХОБЛ может вызывать увеличение количества и изменение консистенции мокроты, которая может быть трудноотделяемой и содержать слизь или гной. -
Возможно повышение температуры (до 39,0 0 С). -
Усталость и слабость: избыточная нагрузка на дыхательную систему может приводить к утомляемости и слабости у пациентов с ХОБЛ. -
Грудная боль: некоторые пациенты с ХОБЛ могут испытывать грудную боль, которая может быть связана с усиленной работой дыхательных мышц или развитием осложнений, таких как пневмония или пневмоторакс [10].
Потенциальные проблемы пациентов с хронической обструктивной болезнью легких:
1) астматический статус (statusastmaticus);2) дыхательная недостаточность острая, хроническая; 3) эмфизема; 4) тромбоэмболия лёгочной артерии; 5) сердечная недостаточность острая; 6) пневмоторакс (скоплению воздуха в пространстве между лёгким и грудной стенкой);7) комбинированные осложнения;8) рак лёгкого; 9) лёгочное кровотечение [11].
2.2. Сестринский процесс (зависимые, взаимозависимые, независимые вмешательства) при хронической обструктивной болезни легких
2.2.1 Алгоритм сестринского диагноза при хронической обструктивной болезни легких
Зависимые сестринские вмешательства:
Действия медсестры, выполняемые по назначению врача, но требующие знания и умения среднего медперсонала. Например, выполнение назначений врача (постановка инъекций).
Медицинская сестра должна знать какие мероприятия будет проводитьврач с пациентом. Поэтому зависимые мероприятия можно характеризовать как выбор при хроническом бронхите определённого режима; питания - ПР МЗ РФ № 330, 2003; назначенные лекарственные препараты(Антибактериальные лекарственные препараты,муколитические лекарственные препараты, ингаляционные глюкокортикостероидные препараты, неингаляцинные системные ГКС, метилксантиновые препараты, противокашлевые средства (супрессанты кашля) периферического и центрального действия)(приложение 1).[12, 13, 14]
Также медицинская сестра должна рассказать пациентам о назначенном лекарственном препарате, его дозе, количестве введения, способ введен, побочный эффект. Это необходимо для правильного и эффективного лечения, с дальнейшим повышением качества жизни пациента с пневмонией. При этом предупредить осложнения (дыхательная недостаточность острая (ОДН), хроническая (ХДН); эмфизема;тромбоэмболия лёгочной артерии (ТЭЛА);сердечная недостаточность острая (ОСН), хроническая (ХСН); пневмоторакс (скоплению воздуха в пространстве между лёгким и грудной стенкой); комбинированные осложнения) [8, 11].
Взаимозависимые сестринские вмешательства:
Действия медсестры, предусматривает совместную деятельность с врачом, а также с другими специалистами. Например, лабораторные и инструментальные методы исследования.
1) Исследование газового состава крови;2) флюорографическое исследование;3) исследование мокроты:- общий анализ мокроты (при наличии);- микроскопия мокроты с окраской по грамму;- бактериологическое исследование мокроты;- микроскопия мокроты на туберкулёз (БК);4) спирография, спирометрия (определение максимальные объёмные скорости – МОС, др.);5) рентгенография органов грудной клетки (по показаниям);6) пульсоксиметрия - неинвазивный метод, определяет степень насыщения крови кислородом;7) электрокардиография;8) компьютерная томография грудной клетки (по показаниям);9) фибробронхоскопия (по показаниям) [17].
Независимые сестринские вмешательства:
Действия медсестры, предусматривает действие, осуществляемые по собственной инициативе, руководствуясь собственными соображениями, без прямого требования со стороны врача. Например, обучение пациента гигиеническим навыкам, организация досуга пациента.
1) Контроль соблюдения пациентом постельного или полупостельного режима, 2) Контроль соблюдения диеты и лечения, назначенного врачом: питание (особенности): ПР МЗ РФ № 330, 2003 (высококалорийная диета с повышенным содержанием белка из расчета 1,5 г/кг/сутки)(приложение 2)[16, 18].
3) Обеспечение достаточного отдыха и сна, ограничение физической нагрузки;
4) Обеспечение правильного положения в постели с приподнятым изголовьем: положение Фаулерапредполагает размещение пациента в постели, при котором он находится в полусидячем положении(45—60°) с согнутыми или прямыми коленями. Благодаря такому положению тела мышцы живота расслабляются, что способствует улучшению дыхания пациента [23].
5) ежедневное наблюдение за отеками и диурезом, измерение АД и пульса;
6) обучения пациента и его родственников навыкам контроля состояния пациента, измерение АД, пульса, ЧСС, ЧДД, температуры телакаждые 2-3 часа;
7) информировать пациента о способах профилактики осложнений при бронхитах;
8) профилактика осложнений и выявление первых признаков;
9) подготовка пациентов к обследованию;
10) Организация и контроль над соблюдением лечебно-охранительного режима:Лечебно-охранительный режимвключает:1) санитарно-гигиенический режим внутренней отделке помещений; 2) санитарно-противоэпидемические мероприятия, направленные на предупреждение распространения внутрибольничной инфекции; 3) санитарно-гигиенические требования к содержанию лечебных учреждений предусматриваеттекущую и генеральную уборку; 4) комплекс мероприятий по обеспечению личной гигиены пациента, медицинского работника; 5) правила этики и деонтологии медицинских работников[23].
11) осуществление ухода за кожей, слизистыми, своевременной смены нательного и постельного белья, соблюдения правил гигиены при физиологических отправлениях;
12) научить правилам пользования пикфлоуметром, небулайзером;
13) Обучение культуре кашля, обеспечение пациента индивидуальной плевательницей.
Культура кашля:
1) сглотнуть слюну;
2) вдохнуть, как бы принюхиваясь;
3)задержать воздух (закрыть нос и рот);
4)между отдельными фазами с задержкой воздуха, дальше дышать поверхностно, сосредотачивая при этом внимание на дыхательных движениях;
5) сначала медленно вдохнуть, (что бы расширить дыхательные пути) затем задержать воздух и лишь после этого делать короткий вдох и выдох;
6) положение: голова выше уровня туловища, попробовать исходные положения, облегчающие дыхание;
14) Контроль за количеством и качеством мокроты, проводить дезинфекцию плевательницы.
Дезинфекция плевательницы:
Мокроту больных спускают в канализационную сеть, а в туберкулезных больницах сжигают в специальных печах. Карманную плевательницу следует опорожнять ежедневно, промывать горячей водой и кипятить в 2% растворе натрия гидрокарбоната в течение 30 мин.
2.3 Анализ профилактической подготовленности населения города Новосибирска
В ходе исследования в рамках профилактической деятельности медицинской сестры, хотелось бы выявить уровень профилактической подготовки населения. Для этого было проведено анкетирование населения города Новосибирска(приложение 3).
Количество респондентов, которые поучаствовали в опросе, составило 20 (100%) человек из них 10 (50%) мужчин, 10 (50%) женщин, разных возрастных групп от 20 до 55 лет, должностей. Порядок проведения опроса - были разработаны вопросы для анкеты, который отданы населению.
Результаты изучения уровня медицинской активности населения, участвовавших в анкетировании и занимающих различные должности
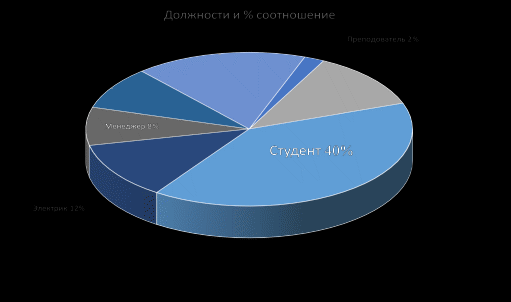
Диаграмма 1. Социальный статус населения.
Вывод: Большинство опрошенных (12-40%) – студенты 8 (40%), военнослужащие 3 (17%), электрики – 2 (12%), железнодорожники – 2 (12%); остальные - безработный – 1 (9%), менеджер – 1 (8%), преподаватель – 1 (2%).
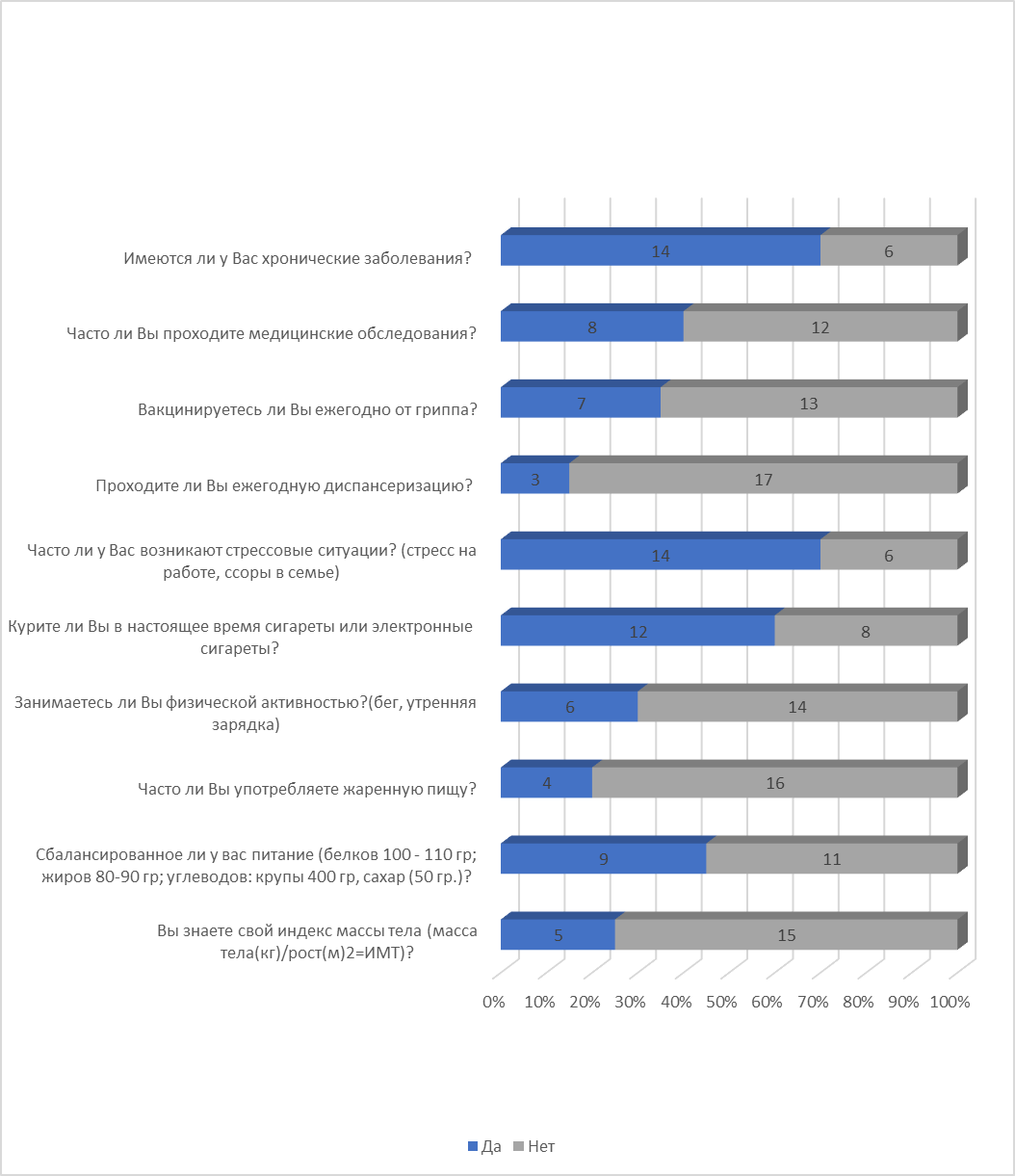
Приложение 2
Диаграмма 2. Оценка мнения респондентов о приверженностипрофилактических мероприятий к здоровому образу жизни.
Вывод: Большая часть (45-84%) респондентов стрессонеустоичивые, с вредными привычками,физически не активны, также питаются не сбалансированно и не посещают диспансеризацию, при этом не знают свой индекс массы тела и имеют хронические заболевания. Остальные не вакцинируются.