Файл: Анатомофизиологические особенности эндокринной системы у детей. Методика обследования эндокринных желез. Семиотика синдромов гипер и гипофункций отдельных эндокринных желез и заболеваний эндокринной системы у детей. Неотложная доврачебная помощь при диабе.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 23.11.2023
Просмотров: 76
Скачиваний: 3
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
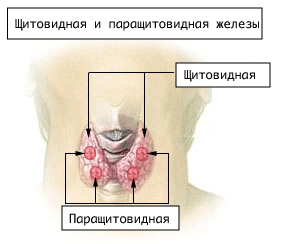
Околощитовидные (паращитовидные) железы
Паращитовидные железы (паратиреоидные железы, околощитовидные железы) - четыре небольших железы, расположенные около щитовидной железы или погруженных внутрь ее, попарно у верхушки и основания.
Главные (оксифильные) клетки этих желез вырабатывают паратгормон, или паратиреоидный гормон (ПТГ). Паратгормон регулирует обмен кальция в организме и поддерживает его уровень в крови. В костной ткани паратгормон усиливает функцию остеокластов, что приводит к деминерализации кости и повышению содержания кальция в плазме крови (гиперкальциемия). В почках паратгормон усиливает реабсорбцию кальция. В кишечнике способствует повышению реабсорбции кальция. Под влиянием паратгормона происходит активация витамина D3 в печени и почках. Влияя на обмен кальция, паратгормон одновременно воздействует и на обмен фосфора в организме: он угнетает обратное всасывание фосфатов и усиливает их выведение с мочой (фосфатурия).
Активность околощитовидных желез определяется содержанием кальция в плазме крови. Если в крови концентрация кальция возрастает, то это приводит к снижению секреции паратгормона. Уменьшение уровня кальция в крови вызывает усиление выработки паратгормона.
Гипопаратиреоз (hypoparathyreosis) - снижение функции паращитовидных желез. Клиническая картина гипопаратиреоза отличается полиморфизмом и характеризуется сочетанием синдромов, связанных с гипокальциемией. Неврологические симптомы характеризуются судорожными припадками, имеющими сходство с большими или малыми приступами эпилепсии, у детей раннего возраста может быть ларингоспазм. Старшие дети жалуются на оцепенение, усталость, мышечные спазмы, ощущение покалывания в руках, ногах, вокруг рта. Дети отличаются возбудимостью, могут отставать в психическом развитии. В связи с повышением нервно-мышечной возбудимости кишечника развивается диарея. Часто встречаются
изменения органов зрения: светобоязнь, кератит, конъюнктивит, катаракта; зубов (дистрофия эмали), волос (жесткие, тонкие, пестрые, могут выпадать), изменение ресниц и бровей (тонкие, короткие, могут выпадать). Выявляются симптомы скрытой спазмофилии: Хвостека, Труссо, Люста.
Поджелудочная железа
Поджелудочная железа относится к железам со смешанной функцией. Эндокринная функция осуществляется за счет продукции гормонов панкреатическими островками Лангерганса (Па́уль Лангерга́нс - Paul Langerhans; 1849-1888 -- немецкий анатом и гистолог).
Островки расположены преимущественно в хвостовой части железы, и небольшое их количество находится в головном отделе. В островках имеется несколько типов клеток:
-
альфа-клетки (α) составляют 15-20% пула островковых клеток, вырабатывают глюкагон (естественный антагонист инсулина); -
бета-клетки (β) составляют 65-80% пула островковых клеток, продуцируют инсулин; -
дельта-клетки (δ) составляют 3-10% пула островковых клеток, синтезируют соматостатин, который угнетает секрецию инсулина и глюкагона; -
ПП-клетки составляют 3-5% пула островковых клеток , вырабатывают панкреатический полипептид - антагонист холецистокинина, подавляет секрецию поджелудочной железы и стимулирует секрецию желудочного сока.
Инсулин влияет на все виды обмена веществ, но прежде всего на углеводный. Под воздействием инсулина происходит уменьшение концентрации глюкозы в плазме крови (гипогликемия). Инсулин повышает проницаемость клеточной мембраны для глюкозы, что усиливает ее утилизацию.
Инсулин также способствует превращению глюкозы в гликоген в печени и мышцах (гликогенез). Он активирует ферменты, участвующие в превращении глюкозы в гликоген печени, и ингибирует ферменты, расщепляющие гликоген. Кроме того, инсулин угнетает активность ферментов, обеспечивающих глюконеогенез, за счет чего тормозится образование глюкозы из аминокислот. Инсулин стимулирует синтез белка из аминокислот и уменьшает катаболизм белка. Инсулин регулирует жировой обмен, усиливая процессы липогенеза: способствует образованию жирных кислот из продуктов углеводного обмена, тормозит мобилизацию жира из жировой ткани и способствует отложению жира в жировых депо.
Образование инсулина регулируется уровнем глюкозы в плазме крови. Гипергликемия способствует увеличению выработки инсулина, гипогликемия уменьшает образование и поступление гормона в кровь. Некоторые гормоны желудочно-кишечного тракта, такие как желудочный ингибирующий пептид, холецистокинин, секретин, увеличивают выход инсулина в кровь. Блуждающий нерв и ацетилхолин усиливают продукцию инсулина, симпатические нервы и норадреналин подавляют секрецию инсулина.
Антагонистами инсулина по характеру действия на углеводный обмен являются глюкагон, АКТГ, соматотропин, глюкокортикоиды, адреналин, тироксин.
Сахарный диабет (diabetesmellītus) - группа заболеваний, развивающихся вследствие абсолютной или относительной недостаточности инсулина.
Термин «диабет» впервые был использован греческим врачом Деметриосом из Апамании (II век до н.э.), происходит от др.-греч. διαβαίνω, что означает «перехожу, пересекаю». В то время было представление о диабете как о состоянии, при котором человек непрерывно теряет жидкость и её восполняет, «как сифон», что относится к одному из основных симптомов диабета -- полиурии.
В 1675 году Томас Уиллис показал, что при полиурии моча может быть «сладкой», а может быть и «безвкусной». В первом случае он добавил к слову диабет (лат. diabetes) слово mellitus, что с латинского означает «сладкий, как мёд» (лат. diabetes mellitus), а во втором -- «insipidus», что означает «безвкусный».
Инсулинзависимый сахарный диабет (ИЗСД) - сахарный диабет I типа- болезнь, вызванная разрушением β-клеток островков поджелудочной железы. Как правило, ИЗСД поражает детей, подростков и молодых людей (отсюда его прежнее название: ювенильный диабет), но может начинаться в любом возрасте. Современное название болезни - инсулинзависимый сахарный диабет - указывает на пожизненную потребность больных в инсулине.
Генетическая предрасположенность к ИЗСД обусловлена несколькими генами. Главная причина ИЗСД - разрушение β-клеток. В большинстве случаев это разрушение β-клеток имеет аутоиммунную природу. Аутоиммунную реакцию против β-клеток у лиц с генетической предрасположенностью к диабету могут индуцировать вирусные инфекции(вирус Коксаки, вирусы эпидемического паротита, краснухи, ветряной оспы, кори, цитомегаловирус), а также токсические вещества, избирательно поражающие β-клетки и индуцирующие аутоиммунную реакцию.
Как правило, разрушение β-клеток происходит медленно и постепенно и сначала не сопровождается нарушениями углеводного обмена. Эту фазу развития болезни называют латентным диабетом или доклиническим периодом диабета.
Когда погибает 80-95% β-клеток, возникает абсолютный дефицит инсулина, развиваются тяжелые метаболические нарушения и наступает клинический период болезни .
Классические симптомы диабета:
-
полиурия - резко увеличенный объем выделяемой мочи. Гипергликемия приводит к усиленной экскреции глюкозы. Осмотически активная глюкоза увлекает за собой воду. Для детей младшего возраста характерно недержание мочи. -
полидипсия - употребление большого количества воды, так как потеря воды (полиурия) вызывает постоянную жажду. -
полифагия - употребление большого количества пищи. Постоянное чувство голода вызвано нарушением утилизации глюкозы и потерей глюкозы с мочой. -
потеря веса- признак, патогномоничный для ИЗСД (у больных с инсулиннезависимым сахарным диабетом обычно наблюдается избыточный вес). Потеря веса к моменту клинического проявления диабета особенно характерна для детей. Главные причины - экскреция глюкозы (потеря калорий) и полиурия.
Другие клинические признаки диабета:
-
сухость слизистых и кожи вызвана потерей воды; -
диабетический «румянец» - порозовение кожи на щеках, подбородке и надбровных дугах; -
утомляемость и слабость обусловлены нарушением утилизации глюкозы и сдвигами электролитного обмена; -
частые инфекции, особенно кожные;
Основные лабораторные критерии диагностики диабета - гипергликемия, глюкозурия, кетонурия. Аутоантитела к островковым клеткам, аутоантитела к инсулину присутствуют в сыворотке у 80-95% больных с впервые выявленным диабетом.
К сожалению, в 20% случаев первыми проявлениями диабета у детей оказываются диабетический кетоацидоз или кетоацидотическая кома.
При диабетическом кетоацидозе в крови накапливаются кетокислоты (кетоновые тела): ацетон, ацетоуксусная кислота, β-оксимасляная кислота, что приводит к ацидозу. Клинические проявления: гипотермия, гипорефлексия, снижение тургора и сухость кожи, нарушение дыхания (Куссмауля), тахикардия, тошнота и рвота, запах ацетона (или фруктовый) изо рта. При прогрессировании ацидоза возникает артериальная гипотония, сопор и кома.
Неотложная помощь при диабетическом кетоацидозе (прекоматозное состояние):
1. Укрыть ребенка одеялом.
2. Промыть желудок раствором 2% соды.
2. Поставить очистительную, а затем лечебную клизму с теплым раствором 2% соды в объеме 150-200 мл.
3. Провести инфузионную терапию физиологическим раствором, подогретым до 37º С.
4. Инсулинотерапия проводится из расчета 0,1 Ед/кг/час (детям дошкольного возраста - 0,05 Ед/кг/час).
Кроме классического инсулинзависимого сахарного диабета (диабет I-го типа), дети могут заболевать и диабетом инсулиннезависимым (II-го типа), который может быть вторичным, возникающим на фоне муковисцидоза или первичным на фоне ожирения.