Файл: Отчет о профессиональной деятельности за 2018 2021 годы Носкова Александра Петровича, врачабактериолога.docx
Добавлен: 30.11.2023
Просмотров: 333
Скачиваний: 5
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
В Федеральных клинических рекомендациях отдельно выделяют несколько категорий комплексной устойчивости микобактерий туберкулёза.
Первой показательной категорией является наличие у пациента культуры МБТ, устойчивой как минимум к изониазиду и рифампицину, без учета других противотуберкулёзных препаратов – множественная лекарственная устойчивость (МЛУ).
Второй категорией, важной для мониторинга устойчивости микобактерий туберкулёза, является пред-широкая лекарственная устойчивость (пред-ШЛУ) – устойчивость выделенной культуры к изониазиду и рифампицину в сочетании с устойчивостью к фторхинолону (офлоксацин) или к аминогликозиду/полипептиду (канамицин, и/или амикацин, и/или капреомицин).
Третьей важной категорией является наличие у пациента широкой лекарственной устойчивости (ШЛУ) - культуры МБТ, устойчивой как минимум к изониазиду, рифампицину, фторхинолону (офлоксацину) и одному из внутривенных противотуберкулезных препаратов (канамицин, и/или амикацин, и/или капреомицин).
Результаты определения лекарственной устойчивости МБТ у всех категорий пациентов: ранее не леченные больные или принимающие противотуберкулезные препараты менее одного месяца, ранее леченные больные с рецидивом туберкулеза, остальные случаи повторного лечения представлены в таблице 5:
Таблица 5
Лекарственная устойчивость
| | 2018г. | 2019г. | |||
| Обследовано на лекарственную чувствительность | 1204 | % | 1346 | % | |
| Чувствительные | 220 | 18,3 | 264 | 19,6 | |
| Устойчивые | 984 | 81,7 | 1082 | 80,4 | |
| МЛУ (Н+R+другие) | 675 | 56,1 | 682 | 50,7 | |
| ШЛУ(МЛУ+Ofx+Km/Cm) | 230 | 19,1 | 208 | 15,5 | |
| | 2020г. | 2021г. 1 полугодие | |||
| Обследовано на лекарственную чувствительность | 873 | % | 427 | % | |
| Чувствительные | 186 | 22,2 | 83 | 19,4 | |
| Устойчивые | 687 | 77,8 | 344 | 80,6 | |
| МЛУ (Н+R+другие) | 446 | 51,1 | 219 | 51,3 | |
| ШЛУ(МЛУ+Ofx+Km/Cm) | 140 | 16,0 | 68 | 15,9 | |
*Н – изониазид; R – рифампицин; Ofx – офлоксацин; Km- канамицин;
Cm-капреомицин.
Из анализа результатов исследований антибиотикорезистентности, выполненных у всех категорий пациентов, следует, что лекарственная устойчивость к ПТП снизилась за три года на 3,9 % - с 81,7% в 2018 году до 77,8% в 2020 году, соответственно повысилась доля чувствительных штаммов с 18,3% в 2018г до 22,2 % в 2020г. Но в 2021 году происходит увеличение устойчивых штаммов с 77,8% до 80,6%, с соответственным уменьшением количества чувствительных микроорганизмов. Количество МЛУ снижалось за 2018-2019 годы, с 56,1% до 50,7%. За 2020 год и 1 полугодие 2021 года произошло незначительное увеличение штаммов с множественной лекарственной устойчивостью с 50,7% в 2019 году до 51,1% в 2020 и до 51,3% в 1 полугодии 2021 года. Количество больных туберкулёзом с широкой лекарственной устойчивостью (ШЛУ) тоже снизилось за отчётный период на 3,2% - с 19,1% в 2018 году, до 15,9% за 1 полугодие 2021 года.
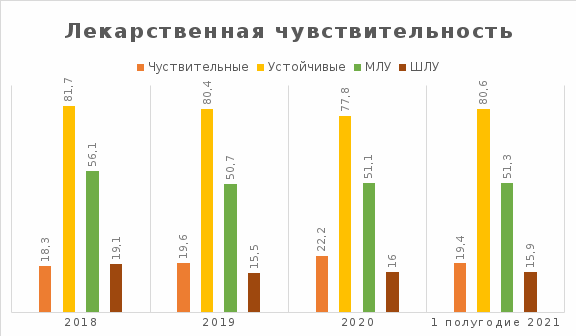
Рисунок 8 - Процентное отображение лекарственной чувствительности
У больных при впервые установленном диагнозе ТОД для выявления бактериовыделения проводится комплексное обследование до начала химиотерапии. Схема обследования включает комплекс исследований:
-
Посев на жидкие питательные среды; -
Посев на твердые питательные среды; -
Определение лекарственной чувствительности методом абсолютных концентраций и методом пропорций. -
Люминесцентная микроскопия -
Определение ДНК микобактерий туберкулёза с использованием картриджной технологии GeneXpert
Результаты определения лекарственной устойчивости у вновь выявленных больных за последние три года приведены в таблице 6
Таблица 6
Лекарственная устойчивость за 2018-2020 гг.
| Показатели | 2018г. | 2019г. | ||
| Первичная ЛУ | Первичная ЛУ | |||
| Абс. число | % | Абс. число | % | |
| Зарегистрировано больных | 663 | | 786 | |
| Всего больных с положительным посевом | 185 | 27,9 | 221 | 28,1 |
| Обследовано на ЛЧ | 183 | 98,9 | 220 | 99,5 |
| Чувствительные | 46 | 25,1 | 61 | 27,7 |
| Устойчивые | 137 | 74,9 | 159 | 72,3 |
| Устойчивые к 1 АБП | 15 | 8,2 | 20 | 9,1 |
| H | 5 | 2,7 | 13 | 5,9 |
| R | 4 | 2,2 | - | |
| S | 5 | 2,7 | 4 | 1,8 |
| E | 1 | 0,5 | 3 | 1,4 |
| H + другие | 24 | 13,1 | 30 | 13,6 |
| H + S | 20 | 10,9 | 26 | 11,8 |
| H + E | 2 | 1,1 | 1 | 0,5 |
| H + S + E | 2 | 1,1 | 3 | 1,4 |
| R + другие | 2 | 1,1 | 5 | 2,3 |
| R + S | 2 | 1,1 | 1 | 0,5 |
| R + E | - | - | 3 | 1,4 |
| R + S + E | - | - | 1 | 0,5 |
| S + E | 2 | 1,1 | 4 | 1,8 |
| MЛУ(H+R+/другие) | 94 | 51,4 | 100 | 47,3 |
| H + R | 5 | 2,7 | 6 | 3,6 |
| H + R + S | 25 | 13,7 | 19 | 9,5 |
| H + R + E | 2 | 1,1 | 12 | 5,5 |
| H + R + S + E | 62 | 33,9 | 63 | 28,6 |
| ШЛУ(МЛУ+Of+K) | 30 | 16,4 | 32 | 14,5 |
| H+R+Ofx+Km | 10 | 5,5 | 10 | 4,5 |
| H+R+Ofx+Cm | 4 | 2,2 | 8 | 3,6 |
| H+R+Qfx+Km+Cm | 16 | 8,7 | 14 | 6,4 |
| Общая устойчивость к рифампицину | 130 | 71,0 | 141 | 64,1 |
| Полирезистентность | 2 | 1,4 | 7 | 7,7 |
| Показатели | 2020г. | 2021г. 1 полугодие | ||
| Первичная ЛУ | Первичная ЛУ | |||
| Абс. число | % | Абс. число | % | |
| Зарегистрировано больных | 586 | | 290 | |
| Всего больных с положительным посевом | 213 | 36,3 | 103 | 35,5 |
| Обследовано на ЛЧ | 207 | 97,2 | 101 | 98,1 |
| Чувствительные | 81 | 39,1 | 23 | 22,8 |
| Устойчивые | 126 | 60,9 | 78 | 77,2 |
| Устойчивые к 1 АБП | 11 | 5,3 | 4 | 3,9 |
| H | 5 | 3,2 | 3 | 2,9 |
| R | 2 | 1 | - | - |
| S | 3 | 1,5 | 1 | 0,9 |
| E | 1 | 0,5 | - | - |
| H + другие | 21 | 10,1 | 13 | 12,8 |
| H + S | 18 | 8,7 | 10 | 9,9 |
| H + E | 1 | 0,5 | 1 | 0,9 |
| H + S + E | 2 | 1 | 2 | 1,9 |
| R + другие | 3 | 1,5 | - | - |
| R + S | - | | - | - |
| R + E | 2 | 1 | - | - |
| R + S + E | 1 | 0,5 | - | - |
| S + E | 1 | 0,5 | - | - |
| MЛУ(H+R+/другие) | 90 | 43,5 | 61 | 60,4 |
| H + R | 5 | 2,4 | 3 | 2,9 |
| H + R + S | 32 | 15,5 | 19 | 18,8 |
| H + R + E | 4 | 1,9 | - | - |
| H + R + S + E | 49 | 23,7 | 39 | 38,6 |
| ШЛУ(МЛУ+Of+K) | 21 | 10,1 | 19 | 18,8 |
| H+R+Ofx+Km | 7 | 3,4 | 10 | 9,9 |
| H+R+Ofx+Cm | 7 | 3,4 | - | - |
| H+R+Qfx+Km+Cm | 7 | 3,4 | 9 | 8,9 |
| Общая устойчивость к рифампицину | 95 | 45,9 | 61 | 60,4 |
| Полирезистентность | 4 | 1,9 | 1 | 0,9 |
Из таблицы 6 и рисунка 9 следует, что устойчивость культур к противотуберкулезным препаратам снижалась в период с 2018 по 2020 года с 74,9% в 2018г до 60,9 % в 2020 году с одновременным повышением чувствительности с 25,1% в 2018 до 39,1% в 2020г. Происходит незначительное понижение устойчивости к 1 ПТП (монорезистентность) с 8,2% до 5,3% в 2020 году, снижение показателей с МЛУ с 51,4%в 2018 году до 43,5%, и снижение показателя широкой лекарственной устойчивости с 18,8% в 2018 году до 10,1% в 2020 году. В 2021 отмечается увеличение общей устойчивости по сравнению с прошлым годом: устойчивость увеличилась с 60,9% в 2020 до 77,2% за 1 полугодие 2021 года. В 2021 году продолжается падение количества монорезистентности с 5,3% в 2020 году, до 3,9% в 2021 году. В 2021 году произошло полное исчезновение результатов устойчивости рифампицина без изониазида – с 1,5% в 2020 году, до 0 в 1 полугодии 2021 года. По остальным показателям за 1 полугодие 2021 года наблюдается увеличение остальных показателей, а именно: рост резистентности изониазида без рифампицина с 10,1% в 2020 году до 12,8% в 2021. Рост показателя МЛУ с 43,5% в 2020 году до 60,4% в 2021 году. Рост ШЛУ с 10,1% в 2020 до 18,8% за 1 полугодие 2021 года. Оба показателя, МЛУ и ШЛУ, в 1 полугодии 2021 года являются максимальными по отношению ко всему описываемому периоду.
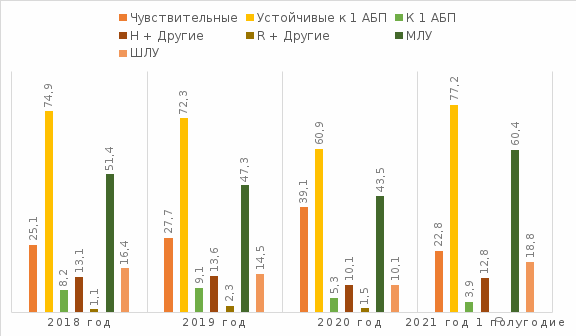 Рисунок 9 - Графическое изображение устойчивости у впервые выявленных больных ТОД
Рисунок 9 - Графическое изображение устойчивости у впервые выявленных больных ТОДНа базе баклаборатории ОГБУЗ ИОКТБ проводится идентификация туберкулезных микобактерий от нетуберкулезных (нетуберкулезные микобактерии - НТМБ). Наряду с классическими методами идентификации (скорость роста на плотных и жидких питательных средах, пигментообразование, морфология колоний, характер расположения, размера и формы микробных клеток в мазке) применяется метод иммунохроматографии, который заключается в реакции антиген-антитело и получении цветного изображения в виде двух полос при положительном результате.
Несмотря на то, что в международной классификации болезней микобактериозы выделены в отдельные нозологические формы, в России они не считаются самостоятельными заболеваниями. Из-за этого качество диагностики и лечения остаются на низком уровне: не используются современные методы диагностики микобактериозов, врачи не знают особенностей течения и лечения этой патологии, нет специальных курсов обучения. Сегодня остается открытым вопрос - в каких учреждениях должны лечиться такие пациенты, было бы неправильно размещать эту категорию пациентов в противотуберкулезных учреждениях, что имеет место в нашей системе.
По актуальным приказам Министерства здравоохранения все микобактерии делят на две большие группы:
-
МБТ - Микобактерии туберкулёзного комплекса (заболевания, вызванные возбудителем из этого комплекса называют туберкулезом) -
НТМБ - Нетуберкулёзные микобактерии (заболевания, вызванные ими, называют микобактериозами)
Нетуберкулёзные микобактерии принято классифицировать по скорости роста:
-
Быстрорастущие микобактерии - рост от 4 до 7 суток (M.absessus, M.fortuitum, M.smegmatis, M.gordonae, M.chelonae) -
Медленнорастущие микобактерии - рост от 7 до 90 суток (M.kansasi, M.marinum, M.avium, M.gordonae)
НТМБ могут вызывать заболевания у людей с ослабленным иммунитетом, с ВИЧ инфекцией, с онкологией и туберкулёзом в анамнезе.
Из таблицы 8 и рисунка 10 видно, что из общего количества посевов на выделение микобактерий туберкулеза (17287 в 2018г.) выделено НТМБ 22, что составляет 0,13%. Из 6680 посевов в 2021г. выделено НТМБ 22, что составляет 0,3%. Наряду с увеличением процентного выделения МБТ (17,7% в 2018 г. и 18.7% в 2021г.) из таблицы 8 наблюдается незначительное увеличение микобактерий нетуберкулезного комплекса с 0,13% 2018г. до 0,3% 2021г.
Таблица 8
Высеваемость НТМБ
| | Всего посевов | Выделено МБТ+ | % МБТ | Выделено НТМБ | % НТМБ |
| 2018 год | 17287 | 3057 | 17,7 | 22 | 0,13 |
| 2019 год | 16811 | 3377 | 20,1 | 49 | 0,3 |
| 2020 год | 11576 | 2293 | 19,8 | 26 | 0,2 |
| 2021 год 1 полугодие | 6680 | 1252 | 18,74 | 20 | 0,3 |
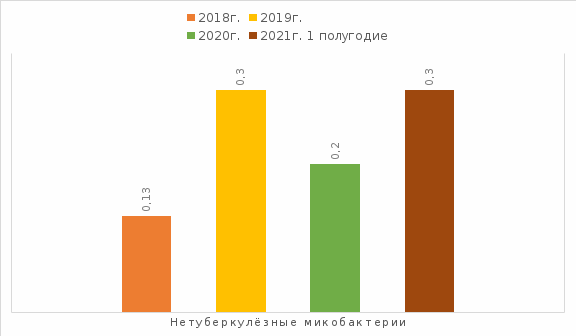
Рисунок 10 - Процент высеваемости НТМБ
Глава 3
Владею и провожу следующие виды исследований:
-
Исследование диагностического материала на микобактерии туберкулеза (разбор выделенных культур, описание, подсчет колоний, идентификация бактерий, определение лекарственной чувствительности выделенных культур микобактерий туберкулеза к противотуберкулезным препаратам методом абсолютных концентраций на плотных питательных средах и методом пропорций с использованием бактериологического анализатора BACTEC; разведение противотуберкулезных препаратов 1 и 2 рядов для приготовления сред). -
Заполнение и обработка бактериограмм на вновь выявленных больных туберкулезом легких, ведение регистра лекарственной устойчивости на всех больных с туберкулезом органов дыхания. -
Обладаю навыками исследования материала на неспецифическую микрофлору. -
Провожу работу по контролю качества выполняемых исследований, внутрилабораторный и внешний контроль качества исследований. -
Участвую в составлении ежемесячных отчётов по бактериологической лаборатории для экономического отдела и отдела мониторинга туберкулёза. Участвую в составлении годовых и ежеквартальных сводных отчетов.
Выводы
Бактериологическая лаборатория ОГБУЗ ИОКТБ является организационно-методическим, координационным и учебным центром по фтизиобактериологии Иркутской области.
Основными видами исследований являются посев диагностического материала на твердые (классические) и жидкие питательные среды (MGIT-технология) для выделения микобактерий туберкулеза, определение лекарственной чувствительности выделенных культур к противотуберкулезным препаратам первого и второго рядов (методом абсолютных концентраций на плотных питательных средах и методом пропорций с использованием автоматизированной системы ВАСТЕС), исследование диагностического материала на неспецифическую микрофлору.
Количество микробиологических исследований на микобактерии туберкулеза классическим методом снизилось с 14064 в 2018 году до 12758 в 2019 году вероятно из-за незначительного уменьшения контингентов больных туберкулезом и населения в целом, и до 10331 в 2020 году в связи с пандемией COVID-19. Повысился процент высеваемости на плотных средах с 12,8% в 2018 году до 13,4% в 2021 году. Одновременно увеличилось количество исследований ускоренным методом на автоматизированной системе ВАСТЕС с 3223 в 2018 году до 4053 в 2019 году из-за более полного охвата новых пациентов Иркутской области на выявление туберкулеза по кольцевому забору материала и соответственно повысилась высеваемость с 38,8% до 40,4%, а устойчивость микобактерий туберкулеза к противотуберкулезным препаратам снизилась с 81,7 % в 2018 году до 80,6% в 2021 году, возросла чувствительность с 18,3% в 2018 г до 19,4% в 2021г.