ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 30.11.2023
Просмотров: 214
Скачиваний: 2
СОДЕРЖАНИЕ
Классификация инфекционных заболеваний
Причины инфекционных заболеваний
Инфекционные заболевания: симптомы
Диагностика инфекционных заболеваний людей
Лечение инфекционных заболеваний людей
Инфекционные заболевания: профилактика
Внутрибольничные инфекции: профилактика, возбудители, пути передачи, распространение, источники
2) Особенности санэпидрежима в инфекционных стационарах
Как снизить риск заболеть инфекционными болезнями
Профилактика воздушно-капельных заболеваний инфекционного характера
Профилактика фекально-оральных заболеваний инфекционного характера
Профилактика контактно-бытовых заболеваний инфекционного характера
Профилактика трансмиссионных заболеваний инфекционного характера
Сестринский процесс при сибирской язве
Диагностика
В первые дни заболевание проявляется нейтрофильным лейкоцитозом, затем — лейкопенией и нарастанием лимфомоноцитоза. Бактериологический метод диагностики из-за ограничительных возможностей и трудоемкости используют очень редко. Серологическая диагностика (парные сыворотки) проводится на 7–15-й день болезни с использованием РНГА, РПГА и РА. С 6–10-го дня применяется ИФА, возможно проведение ПЦР. Ранее выполнялась специфическая и быстрая диагностика с постановкой кожно-аллергической пробы с тулярином и оценкой результатов через 24, 48 и 72 часа после инъекции.
Профилактика туляремии
Специфическая профилактика заключается в иммунизации живой туляремийной вакциной. Прививка рекомендована людям, живущим в местах с высоким риском заболевания туляремией, охотникам и рыбакам, геологам, сельскохозяйственным работникам и лесозаготовителям. Иммунитет при вакцинации сохраняется до 5 лет.
Неспецифическая профилактика включает ношение защитной одежды при посещении лесов и тщательный осмотр тела на предмет обнаружения клещей после возвращения, применение репеллентов для защиты от насекомых. Нельзя пить некипяченую воду из природных водоемов. Не рекомендуется дотрагиваться до трупов животных (особенно грызунов), а если нужно это сделать, использовать защитные прорезиненные перчатки и маски.
Лабораторная диагностика
-
Клинический анализ крови — в начале болезни количество лейкоцитов снижается (лейкопения), а затем выраженно увеличивается (лейкоцитоз). Также отмечается палочкоядерный нейтрофильный сдвиг формулы крови, значительная токсическая зернистость нейтрофилов, растёт уровень моноцитов и лимфоцитов, снижается количество эозинофилов и повышается СОЭ. -
Общий анализ мочи — умеренно повышается уровень белка, цилиндров и эритроцитов. -
Биохимический анализ крови — умеренно повышается АЛТ, АСТ, креатинкиназа, снижается уровень натрия. -
Прямая микроскопия образцов тканей с флуоресцентно-меченными антителами — позволяет быстро получить результат. -
ПЦР-диагностика отделяемого кожной язвы, содержимого лимфоузлов при пункции, мокроты при кашле, мазков с конъюнктивы, из ротоглотки, испражнений и крови. Метод позволяет выявить возбудителя. -
Серологическая диагностика — ИФА крови на антитела классов М и G, РА (титр 1:160 и выше), РМА и РПГА — имеет значение 4-х кратное нарастание титра в парных сыворотках. -
Бактериологическое исследование — посев отделяемого язв, бубонов, мокроты, кала и крови для выявления возбудителя. -
Ультразвуковое исследование лимфоузлов (УЗИ) — узлы увеличены и воспалены. -
Рентгенография или компьютерная томография (КТ) органов грудной клетки — картина пневмонии и увеличение внутригрудных лимфоузлов при лёгочных формах. -
Эмиссионная компьютерная томография (ЭКТ) — при тяжёлой интоксикации появляются признаки миокардита
Как осуществляется уход за больными?
Во время лихорадочного периода уход за больным туляремией осуществляется таким же образом, как и за любым лихорадящим больным. Для облегчения местных явлений при бубонной форме используется сухое тепло на бубон, при вскрытии бубона накладываются повязки с тетрациклиновой мазью. Больному глазо-бубонной формой по утрам необходимо промывать пораженный глаз кипяченой водой с последующим закапыванием в глаз 20 % раствора сульфацилнатрия. В случае ангинозно-бубонной формы полезны полоскания зева антисептическими растворами (раствор фурацилина 1:5000 и др.)
В палате (боксе), где размещены больные туляремией, регулярно проводится влажная уборка с использованием дезинфицирующих средств
Особенности сестринского ухода:
1.Контроль соблюдения постельного режима до нормализации температуры.
2.Если температура тела высокая, подвесить над головой больного пузырь со льдом, раскрыть больного, положить холодные компрессы на шею, локтевой сгиб, паховую область.
3. Обеспечение в период постельного режима максимального комфорта.
4. Для облегчения местных явлений при бубонной форме используется сухое тепло на бубон.
5. При вскрытии бубона накладывать повязки с тетрациклиновой мазью.
6. Промывание больному глазо-бубонной формой по утрам пораженного глаза кипяченой водой с последующим закапыванием в глаз 20 % раствора сульфацил-натрия.
7.Полоскание зева при ангинозно-бубонной форме антисептическими растворами (раствор фурациллина 1:5000 и др.)
9. Обеспечение применения дезинфицирующих средств при проведении влажной уборки палаты не реже 3-х раз в сутки.
10. Контролировать зуд кожи в области эритемы. Применять бенадрил или хлор-трименол.
11. Обеспечить контроль за своевременным приёмом пациентом в присутствии медсестры назначенных препаратов (тетрациклина в дозе 2,0 г в сутки, доксициклина – 0,2 г в сутки, левомицетина – 2–2,5 г в сутки), запивая не менее 0,5 стакана кипячёной воды.
12. Ежедневное сестринское обследование, выявление проблем пациента и решение их путём выполнения независимых сестринских вмешательств.
Клиника:
· озноб,
· температура тела повышается до 38–40 оС.
· сильная головная боль,
· головокружение,
Реклама
· мышечные боли,
· слабость,
· гиперемия и пастозность лица,
· инъекция сосудов склер,
· на слизистой рта точечные кровоизлияния,
· экзантема,
· сухой кашель,
· увеличение печени и селезенки.
Длительность лихорадочного периода при туляремии – от 5–7 до 30 дней, общая продолжительность заболевания составляет в большинстве случаев 16–18 суток. По локализации процесса выделяют следующие клинические формы:
1) туляремия с поражением кожи, слизистых оболочек и лимфоузлов:
· бубонная -на 2‑3‑й день появляется отчетливая болезненность, в последующие дни узел заметно увеличивается, достигая размеров от 2 до 8‑10 см. Кожа не спаяна с ним и долго сохраняет нормальную окраску.В течение 1–4 месяцев бубоны рассасываются, в других случаях через 3–4 недели туляремийные бубоны нагнаиваются, кожа над ними становится отечной, затем прорывается, и густой гной молочно‑белого цвета выходит через свищ наружу;
18.
Сибирская язва - острое инфекционное заболевание, протекающее с лихорадкой, образованием на коже карбункула, а в более редких случаях - с поражением кишечника или легких.
Причины появления сибирской язвы
Bacillus anthracis – это крупная неподвижная грамположительная палочка, существующая в двух формах – вегетативной и споровой. В споровой форме бактерия существует в почве, а в вегетативной – в организме больных животных и людей. Возбудитель в вегетативной форме может иметь капсулу, быстро гибнет под прямыми солнечными лучами, при нагревании и под воздействием дезинфицирующих средств. В споровой форме B. anthtacis исключительно устойчива во внешней среде и сохраняет жизнеспособность в течение десятилетий, при автоклавировании погибает через 10 минут, а при кипячении – через 30. В дубленых шкурах споры могут существовать годами.
Среди животных наиболее восприимчивы к сибирской язве коровы, овцы, лошади, козы, верблюды, свиньи, олени – они заражаются через корм, воду или укусы насекомых. Также чувствительны к инфекции белые мыши, морские свинки, кролики, хомяки, обезьяны, более устойчивы – собаки и кошки. Случаи сибирской язвы у животных, как правило, встречаются в летний и осенний сезоны. Больное животное выделяет возбудителя в окружающую среду с мочой, калом, слюной.
Человек может заразиться сибирской язвой, ухаживая за больным животным, при забое скота, разделке туши, соприкосновении с продуктами животноводства (шкурами, кожей, меховыми изделиями, шерстью, щетиной), обсемененными спорами возбудителя. Кроме того, заражение может произойти при вдыхании инфицированной пыли, костной муки, при употреблении в пищу сырого или недостаточно термически обработанного мяса зараженного животного или через укус насекомого (слепней, мух-жигалок, комаров). Еще один источник опасности – почва, а точнее – скотомогильники.
Восприимчивость к сибирской язве у человека не связана с возрастом, полом, сопутствующими заболеваниями, но зависит от инфекционной нагрузки и пути заражения.
Например, контактный путь передачи осуществляется только при нарушении целостности кожи и слизистых (при этом заболевает около 20% контактировавших), а если человек употребляет в пищу зараженное мясо или вдыхает возбудителя (воздушно-пылевой путь передачи) – восприимчивость составляет почти 100%.
Отметим, что заболевший человек почти не представляет опасности для окружающих.
Входные ворота инфекции — кожа (95-98%), слизистые оболочки дыхательных путей, желудочно-кишечный тракт.
Сначала возбудитель локализуется в месте проникновения и в ближайших лимфатических узлах. Через несколько часов от момента заражения бактерии начинают размножаться и выделять токсин, что приводит к возникновению сибиреязвенного карбункула – очага серозно-геморрагического воспаления с некрозом поверхностных слоев кожи и образованием буро-черной корки, напоминающей уголь - отсюда и англоязычное название болезни Anthrax
Клиническая картина
Продолжительность инкубационного периода колеблется от нескольких часов до дней, чаще всего составляет 2—3 дня. Заболевание может протекать в локализованной (кожной) или генерализованной (лёгочной и кишечной) форме.
Кожная форма сибирской язвы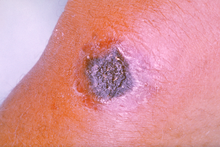
Встречается в 98—99 % всех случаев сибирской язвы. Наиболее частой её разновидностью является карбункулёзная форма, реже встречаются эдематозная, буллёзная и эризипелоидная формы заболевания. Поражаются преимущественно открытые части тела; особенно тяжело протекает болезнь при локализации карбункулов на голове, шее, слизистых оболочках рта и носа.
Клиника генерализации сибиреязвенной инфекции, вне зависимости от формы — кожной или висцеральной, — при крайнем многообразии проявлений в начальном периоде болезни в терминальной стадии однотипна: она сопровождается выходом в периферическую кровь сибиреязвенных бактерий, концентрация которых достигает сотен тысяч и миллионов бактериальных клеток в 1 мм³ крови, что может рассматриваться как сибиреязвенный сепсис, и представляет собой клинику инфекционно-токсического шока. Это тяжёлые нарушения свертывающей и антисвертывающей систем крови, ацидоз, острая почечная недостаточность, падение температуры тела ниже нормы, сильнейшая интоксикация.
Обычно карбункул бывает один, но иногда их количество доходит до 10-20 и более. На месте входных ворот инфекции последовательно развивается пятно, папула,