Файл: Некроз гибель тканей, целых органов или их частей в живом организме.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 09.12.2023
Просмотров: 42
Скачиваний: 1
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Для топической диагностики поражения сосудов необходимо определение пульсации магистральных сосудов, проведение допплерографии и ангиографии.
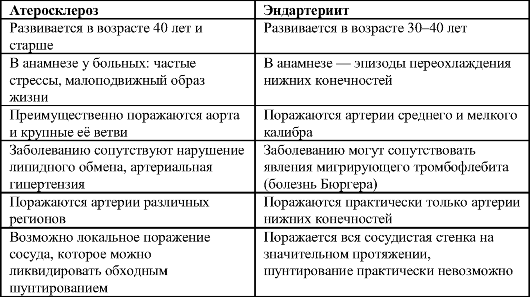
Клинические различия облитерирующего атеросклероза и эндартериита
Несмотря на то что и облитерирующий атеросклероз и облитерирующий эндартериит вызывают развитие хронической ишемии конечностей, они имеют ряд существенных различий. Основные особенности клинического течения заболеваний представлены в табл. 13-1.
| |
Таблица 13.1. Клинические отличия облитерирующего атеросклероза и облитерирующего эндартериита
Методы лечения хронического нарушения артериальной проходимости делят на консервативные и хирургические.
Консервативное лечение
Проводят комплексное лечение. С учётом особенностей заболевания, показаний и противопоказаний применяют следующие препараты и методы:
• спазмолитики (дротаверин, никотиновая кислота);
• дезагреганты (ацетилсалициловая кислота, дипиридамол, пентоксифиллин);
• антикоагулянты (гепарин натрий, фениндион);
• методы и препараты для улучшения реологических свойств крови (УФО и лазерное облучение аутокрови, декстран [мол.масса 30 000-40 000]);
• ангиопротекторы (пентоксифиллин);
• препараты простагландина Е (алпростадил);
• препараты, повышающие устойчивость тканей к гипоксии;
• физиотерапевтическое воздействие на поясничные симпатические ганглии.
Хирургическое лечение
• Поясничная симпатэктомия прерывает симпатическую иннервацию, уменьшая спастическое сокращение сосудов нижних конечностей, способствует раскрытию коллатералей. Улучшение кровотока
нерадикальное, что делает метод близким к консервативному лечению заболевания.
• Интимотромбэктомия (эндартерэктомия) - удаление атеросклеротической бляшки с тромботическими массами вместе с интимой сосуда. Используют при локальном сужении сосуда вследствие патологического процесса. Различают открытую и полузакрытую интимотромбэктомию (рис. 13-2).
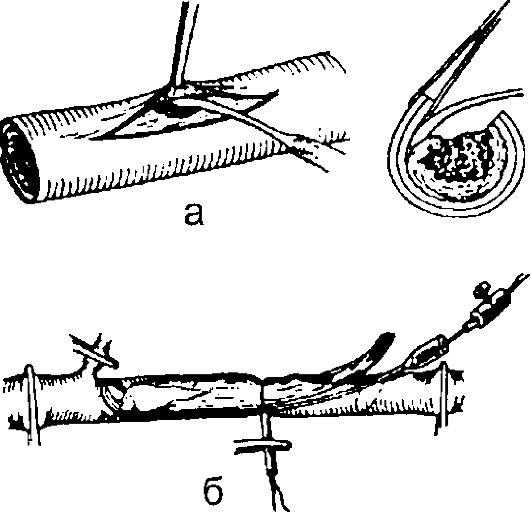
Рис. 13-2. Интимотробэктомия по Dos Santos: а - открытая; б - по- лузакрытая (с помощью петли и дезоблитеротома)
• Протезирование и шунтирование. Поражённый участок сосуда замещают протезом (протезирование) или
выше и ниже места стенозирования в сосуд
| |
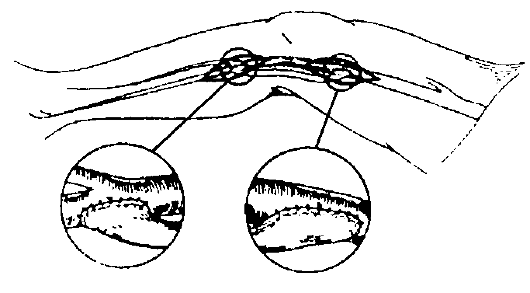
Рис. 13-3. Бедренноподколенное шунтирование аутовеной
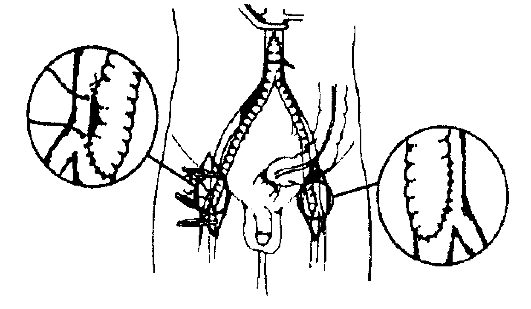
Рис. 13-4. Аортобедренное бифуркационное шунтирование синтетическим протезом
вшивают шунт, создавая условия для окольного тока крови (шунтирование). В качестве протезов чаще используют аутовену (большая подкожная вена бедра больного) или синтетические протезы из лавсана, велюра и пр. (рис. 13-3 и 13-4). В некоторых случаях применяют аллотрансплантат из сосудов пуповины. Для шунтирования сосудов среднего и мелкого калибра используют методику шунтирования «bypass in situ» (вместо поражённой артерии кровоток «пускают» по расположенной здесь же вене в обратном направлении с помощью проксимального и дистального анастомозов с соответствующими артериями, предварительно разрушив специальным стриптором клапаны вены).
• Методы эндоваскулярной хирургии основаны на введении в просвет артерии специальных катетеров и инструментов, позволяющих под рентгеновским контролем произвести дилатацию стенозированного участка артерии (с помощью специального катетера с баллоном на конце), лазерную реканализацию (атеросклеротическая бляшка «прожигается» лазерным лучом), установку внутри сосуда своеобразного каркаса сосуда (стента).
Острое нарушение венозного оттока
Острое нарушение венозного оттока может быть вызвано острым тромбофлебитом, тромбозом и повреждением магистральных вен.
Для развития некрозов имеет значение поражение глубоких вен нижних конечностей. Поражение поверхностных вен представляет опасность только как источник тромбоэмболии.
Клиническая картина
Острый тромбоз глубоких вен проявляется внезапным появлением умеренных ноющих болей в конечности, усиливающихся при движении, а также прогрессирующим отёком и синюшностью кожных покровов. Чётко контурируются, выбухают поверхностные вены. При пальпации возникает резкая болезненность по ходу сосудисто-нервного пучка.
Похожие симптомы, за исключением болей и болезненности, возникают при повреждении (сдавлении) глубоких вен. Явная клиническая картина обычно не требует применения специальных методов диагностики. Подтвердить диагноз можно с помощью допплеровского исследования.
При острых нарушениях венозного оттока некрозы появляются обычно в отдалённом периоде и представлены трофическими язвами. Обширные некрозы в остром периоде встречаются редко.
| |
Лечение
Острое нарушение венозного оттока лечат консервативно с применением следующих препаратов:
• дезагреганты (ацетилсалициловая кислота, дипиридамол, пентоксифиллин);
• антикоагулянты (гепарин натрий, эноксапарин натрий, фениндион);
• методы и препараты для улучшения реологических свойств крови (УФО и лазерное облучение аутокрови, декстран [мол.масса 30 000-40 000]);
• противовоспалительные препараты (диклофенак, кетопрофен, напроксен и др.);
• ангиопротекторы и венотонизирующие средства (диосмин + гесперидин, троксерутин).
Показания к оперативному вмешательству возникают при тромбофлебите поверхностных вен в следующих случаях:
• восходящий тромбофлебит с риском перехода процесса на глубокие вены и развития тромбоэмболии - проксимальнее производят перевязку и пересечение вены;
• абсцедирование - производят вскрытие абсцессов или иссечение тромбированных вен вместе с окружающей их клетчаткой.
Хроническое нарушение венозного оттока
Среди хронических заболеваний вен в развитии некрозов основное значение имеют два: варикозная и посттромботическая болезни нижних конечностей.
Варикозная болезнь
Клиническая картина. Наиболее характерное проявление - варикозное расширение подкожных вен: подкожные вены в вертикальном положении пациента выбухают, напряжены, имеют извитой характер. Больные жалуются на косметический дефект, а также на чувство тяжести в конечности к концу дня, судороги по ночам. Заболевание обычно медленно прогрессирует. Замедление кровотока в расширенных венах способствует развитию трофических нарушений. Постепенно появляется отёк, цианоз, индурация тканей и пигментация кожи.
Трофические расстройства наиболее выражены в нижней трети голени, в области медиальной лодыжки, где впоследствии и появляется очаг некроза - трофическая язва.
| |
Для определения тактики лечения применяют специальные пробы (маршевая, двухбинтовая пробы и др.), а также дополнительные мето-
ды исследования (реовазография, допплерография, рентгеноконстрастная флебография).
Хирургическое лечение. Выполняют флебэктомию - удаление варикозно расширенных вен, при этом обычно удаляют основной ствол большой подкожной вены, перевязывают несостоятельные коммуникантные вены. При несостоятельности клапанов глубоких вен с помощью специальных спиралей осуществляют их экстравазальную коррекцию.
Склерозирующая терапия. В варикозно расширенные вены вводят специальные вещества (лауромакрогол 400), вызывающие тромбоз и склерозирующий процесс с полной облитерацией вены.
Консервативное лечение не вылечивает заболевание, но препятствует его прогрессированию. Основные методы: ношение эластических бинтов, применение ангиопротекторов и венотонизирующих средств (диосмин + гесперидин, троксерутин).
Посттромботическая болезнь
Клиническая картина. Посттромботическая болезнь обычно начинается с острого тромбоза глубоких вен. В результате перенесённого процесса нарушается отток по глубоким венам, что сопровождается возникновением отёка конечности, чувства тяжести в ней, цианоза. Постепенно появляются и прогрессируют трофические расстройства: индурация и пигментация кожи в нижней трети голени, затем образуются трофические язвы. Возможно развитие вторичного варикозного расширения подкожных вен, на которые ложится основная нагрузка по обеспечению оттока крови. В последующем проходимость глубоких вен может восстановиться (стадия реканализации).
Нарушение проходимости глубоких вен выявляют клинически, а также с помощью допплерографии и рентгеноконтрастной флебографии.
Консервативное лечение - основной метод. Раз в 5-6 мес пациентам проводят курс сосудистой терапии:
| |
• дезагреганты (ацетилсалициловая кислота, дипиридамол, пентоксифиллин);
• антикоагулянты (фениндион);
• методы и препараты для улучшения реологических свойств крови (УФО и лазерное облучение аутокрови, декстран [мол.масса 30 000-40 000]);
• ангиопротекторы и венотонизирующие средства (диосмин + гесперидин, троксерутин).
Хирургическое лечение. В случае полной закупорки вен илеофеморального сегмента применяют оперативные вмешательства по восстановлению венозного оттока от конечности. Наиболее распространена опера-
ция Пальма: на здоровой конечности выделяют v. saphena magna, отсекают в нижней трети бедра при сохранении устья; отсечённый дистальный конец вены проводят над лоном на противоположную сторону и анастомозируют с глубокой веной бедра ниже места закупорки. Таким образом, отток от больной конечности по перемещённой v. saphena magna осуществляется через глубокие вены здоровой конечности.
Восстановление проходимости вен путём их хирургической реканализации (подобно реканализации артерий) обычно не производят, что связано с высокой частотой тромбозов, а также опасностью повреждения тонкой венозной стенки.
Нарушение микроциркуляции
Основные виды некрозов
Все указанные выше заболевания приводят к развитию некрозов. Но виды самих некрозов различны, что оказывает существенное влияние на тактику лечения.
Сухой и влажный некрозы
Принципиально важно разделение всех некрозов на сухие и влажные.
• Сухой (коагуляционный) некроз характеризуется постепенным подсыханием погибших тканей с уменьшением их объёма (мумификация) и образованием чёткой демаркационной линии, разделяющей погибшие ткани от нормальных, жизнеспособных. При этом инфекция не присоединяется, воспалительная реакция практически отсутствует. Общая реакция организма не выражена, признаков интоксикации нет.
• Влажный (колликвационный) некроз характеризуется развитием отёка, воспалением, увеличением органа в объёме, при этом вокруг очагов некротизированных тканей выражена гиперемия, имеются пузыри с прозрачной или геморрагической жидкостью, истечение мутного экссудата из дефектов кожи. Чёткой границы поражённых и интактных тканей нет: воспаление и отёк распространяются за пределы некротизированных тканей на значительное расстояние. Характерно присоединение гнойной инфекции. При влажном некрозе развивается тяжёлая интоксикация (высокая лихорадка, озноб, тахикардия, одышка, головные боли, слабость, обильный пот, изменения в анализах крови воспалительного и токсического характера), которая при прогрессировании процесса может привести к нарушению функции органов и гибели пациента. Различия сухого и влажного некроза представлены в табл. 13-2.