ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 23.11.2023
Просмотров: 33
Скачиваний: 2
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
ФГБОУ ВО «Волгоградский государственный медицинский университет»
Министерства здравоохранения Российской Федерации
САМОСТОЯТЕЛЬНАЯ РАБОТА СТУДЕНТА
Тема: «Патологическая анатомия лепры»
Выполнила: студентка 3 курса 13 группы
Лечебного факультета
Кущенко Татьяна Алексеевна
Волгоград, 2023 г
Оглавление
Введение 3
Патогенез и патанатомия. 4
Симптомы и течение. 6
Диагноз и дифференциальный диагноз. 8
Список литературы 11
Введение
Лепра (синонимы: проказа, болезнь Гансена; leprosy - англ., Aussatz - нем.; la lepre - франц.) - хроническая генерализованная болезнь, поражающая преимущественно кожу и нервную систему (периферические нервы), реже внутренние органы.
Возбудитель - Mycobacterium lepreae (бацилла Гансена) был открыт норвежским врачом Hansen в 1874 году. Представляет собой кислото-устойчивую палочковидную бактерию, относящуюся к семейству Mycobacteriaceae. Она не растет на искусственных питательных средах, а также в культурах тканей. Размножение возбудителя наблюдается при заражении мышей в подушечки лапок, при заражении броненосцев и некоторых видов обезьян. Размножение происходит чрезвычайно медленно. Чувствительна к рифампицину и некоторым сульфаниламидным препаратам.
Лепра широко распространена в странах Африки, Азии и Южной Америки. В период с середины 1960-х до середины 1980-х годов число больных лепрой в мире было довольно стабильным и составляло 10-12 млн. Применение во многих странах комбинированной терапии привело к снижению в 1991 году числа больных до 5,5 млн. Число лиц с деформациями вследствие лепры (включая излечившихся) составляло 2-3 млн человек. На 25 стран приходится 95% больных, а на 5 из них - 82% больных лепрой. Наиболее распространена лепра в Индии (около 3 млн), Нигерии, Бразилии, Индонезии, Вьетнаме. В США и странах Европы спорадические случаи лепры выявляются у иммигрантов из эндемичных регионов. Передача инфекции происходит при тесном и длительном контакте с больным (между супругами, от родителей к детям). При контакте с нелеченными больными лепрой риск заражения около 10%. Инфицирование детей в семьях чаще происходит в возрасте до 10 лет. Резервуаром инфекции в природе могут быть дикие броненосцы и низшие приматы, но случаев заражения от них человека не описано. Мужчины заболевают чаще, чем женщины.
Патогенез и патанатомия.
Основным способом размножения микобактерии лепры является деление материнской клетки путем врастания поперечной перегородки. Микобактерия лепры является облигатным внутриклеточным паразитом тканевых макрофагов или ретикуло-эндотелиальной системы, проявляет выраженный тропизм к коже и периферическим нервам, но на последних стадиях развития процесса встречается также на многих других клетках и тканях организма.
В тканевой клетке микобактерии лепры размножаются только в цитоплазме, внутриядерный паразитизм для них не характерен.
Микобактерии в лепрозных клетках иногда ограничены от цитоплазмы клетки-хозяина фагосомной мембраной. На поздних стадиях инфекции паразитирование возбудителей лепры человека сопровождается нарушением строения эндоплазматического ретикулума и митохондрий клетки-хозяина.
Попавший в организм возбудитель лепры, преодолев слизистые барьеры, проникает в нервные окончания, в лимфатическую и кровеносную системы и медленно диссеминирует, не вызывая на месте внедрения видимых изменений (локализация входных ворот в виде "лепрозного шанкра" не установлена). При достаточной иммунологической резистентности макроорганизма возбудитель лепры либо погибает, либо вызывает персистентную латентную инфекцию, без явных клинических признаков. В других случаях развивается абортивная лепра, туберкулоидный или лепроматозный тип болезни. При неустойчивой резистентности организма развивается недифференцированный тип проказы, который может переходить в лепроматозный или туберкулоидный тип. О степени аллергизации организма к возбудителю лепры и, следовательно, о возможности развития того или иного варианта заболевания можно судить по лепроминовой пробе (реакция Митсуда), которая обычно положительна у больных туберкулоидной лепрой и у здоровых лиц, но отрицательна у больных лепроматозной лепрой.
При туберкулезной и недифференцированной лепре патологическая картина развивается в кожных покровах и периферических нервах, а при лепроматозной поражение распространяется на слизистые оболочки верхних дыхательных путей, глаза, различные внутренние органы, костную систему.
В гранулеме лепроматозного типа образуются крупные клетки с вакуолизированной цитоплазмой ("пенистые", лепрозные клетки); обнаруживаются лимфоциты, плазмоциты, фибробласты и различные включения. В цитоплазме "лепрозных" клеток выделяются компактные скопления возбудителя. В пораженных тканях определяются отложения иммунных комплексов.
Туберкулоидная гранулема образуется из эпителиоидных и гигантских клеток в центре, а по окружности из лимфоцитов. В зоне поражения изменены нервные окончания, расширены сосуды, определяется отек. Количество микобактерии лепры незначительно, или они не обнаруживаются. При туберкулоидной лепре, во многих случаях пограничной лепры в развитии поражения нервов важную роль играет клеточный иммунитет. При недифференцированной лепре очаги поражения состоят преимущественно из лимфоцитов, образующих периневральный инфильтрат. В нервах развиваются дегенеративные и дистрофические изменения в виде вздутий и утолщений, нервные стволы обызвествляются. Вследствие этого появляются амиотрофии, контрактуры конечностей. Резорбция, секвестрация костного скелета приводит к мутиляциям (лепре мутилянс).
Клиническая картина
Инкубационный период при лепре составляет в среднем 3-7 лет. Известны случаи удлинения инкубационного периода до 15-20 лет и более. Редко инкубационный период составляет несколько месяцев. Продромальные явления (предшествующие заболеванию) обычно отсутствуют. Заболевание, как правило, развивается медленно.
Симптомы и течение.
Инкубационный период колеблется от 6 мес до нескольких десятилетий (чаще 3-5 лет). По клинико-гистологическим данным болезнь подразделяют на две формы: лепроматозная и туберкулоидная. При первой наиболее выражены кожные поражения, в меньшей степени поражаются нервы. При туберкулоидной форме кожные изменения менее заметны и более выражены поражения нервных стволов. Есть и пограничные формы.
Болезнь развивается постепенно. У некоторых больных может отмечаться повышение температуры тела, слабость, боли в суставах, у других лихорадка отсутствует, отмечается анемия, слабость, сонливость, могут быть парестезии, расстройства потоотделения. Типичным проявлением ранней лепры считается появление кожных изменений. Появляется одно или несколько гипопигментированных пятен или гиперпигментированных бляшек, в области которых чувствительность полностью отсутствует или отмечается парестезия. При локализации очагов поражения на лице чувствительность может сохраняться.
Туберкулоидная лепра впервые описана Ядассоном в 1898 г. В начальной стадии часто проявляется четко отграниченными пятнами гипопигментации кожи с пониженной чувствительностью. Позднее очаги увеличиваются в размерах, края их приподнимаются и приобретают кольцевидную форму. Отмечается периферическое распространение и заживление в центре. Сформировавшиеся очаги полностью утрачивают чувствительность и кожные образования (потовые железы и волосяные фолликулы). Наблюдаются и другие варианты кожных изменений (простые эритематозные изменения без признаков инфильтрации, папулезные, сходные с сифилитическими папулами, бугорковые и др.). Нервы рано вовлекаются в процесс. Поверхностные нервы, идущие от очага поражения, могут увеличиваться в размерах. Увеличенные периферические нервы (особенно локтевой, малоберцовый и некоторые другие)
могут пальпироваться, а иногда становятся заметными при осмотре. В результате повреждения нервов развивается атрофия мышц кисти, контрактуры кисти и стопы. Развиваются подошвенные язвы (результаты травм), потери фаланг, кератит, изъязвление роговой оболочки с потерей зрения.
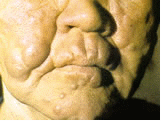 Характерные изменения кожи лица при лепре. Характерные изменения кожи лица при лепре. | |
| Лепроматозная форма характеризуется резко выраженными изменениями кожи, слизистых оболочек и лимфатических узлов. Кожные очаги проявляются в виде пятен, узлов, бляшек. Пятна обычно гипопигментированы, имеют нечеткие границы, а центральные участки их приподняты за счет уплотнения и инфильтрации, а не вогнуты, как при туберкулоидной форме лепры. Между очагами также можно обнаружить инфильтрацию кожи. Очаги кожных поражений чаще всего располагаются на лице (нос, щеки, брови), ушных раковинах, запястьях, локтевых суставах, ягодицах, коленных суставах. Выраженность инфильтрации, уплотнения и других поражений кожи постепенно прогрессирует. Характерно выпадение бровей (особенно боковых участков), свисание мочек ушных раковин, западает спинка носа. Мощная глубокая инфильтрация кожи лица приводит к образованию крупных складок, особенно на лбу (львиное лицо). Характерным является поражение слизистой оболочки носа, что приводит к затруднению носового дыхания, носовым кровотечениям, иногда к полной обструкции носовых ходов, разрушению носовой перегородки, нос становится седловидным. Могут наблюдаться ларингит, кератит, иридоциклит. У мужчин инфильтрация и рубцевание яичек приводит к стерильности, часто развивается гинекомастия. Паховые и подмышечные лимфатические узлы значительно увеличены, но безболезненны. Выраженных изменений периферических нервов не отмечается, однако чувствительность дистальных отделов конечностей существенно снижена. 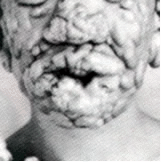 Лепроматозная форма. Тяжелое течение. | |
Пограничная лепра сочетает признаки туберкулоидной и лепроматозной формы болезни.
Осложнения. Травмы и повторные вторичные
инфекции приводят к деформации кисти, потере пальцев и дистальных отделов конечностей, могут развиваться слепота, амилоидоз.
Диагноз и дифференциальный диагноз.
При распознавании учитывают эпидемиологические предпосылки (длительное пребывание в эндемичных регионах, контакт с больными лепрой) и характерные клинические проявления (поражения кожи, периферических нервов и др.). Подтверждением диагноза является обнаружение кислотоустойчивых микобактерий в материале из кожных очагов, полученных методом соскоба-иссечения, гистологическое исследование биоптатов кожи (особенно доказательным являются признаки поражения периферических нервов). Разработаны серологические методы, позволяющие выявлять специфические антитела у 50-95% больных лепрой. Дифференцировать необходимо от красной волчанки, саркоидоза, кожного лейшманиоза и многих кожных болезней (различные дерматозы, эритемы и пр.).
Список литературы
1.Справочник практического врача. Под. ред. Воробьева А.И. – Медицина, М. 1981
2.Внутренние болезни. Под. ред. Рябова С.И., Алмазова В.А., Шляхто Е. В. – СпецЛит, С-П. 2000.
3.Руководство по гематологии, под ред. А.И. Воробьева, т. 2, с. 339, М., 1985;