Файл: Билет 1 История отечественной педиатрии. Основные этапы развития и становления педиатрии в нашей стране.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 25.10.2023
Просмотров: 1022
Скачиваний: 5
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
1) АД = 100 + 2n (n - возраст в годах) (Попов А. М.);
2) АД = 80 + 2n (Молчанов В. И.);
3) АД = 90 + 2n (Воловик А. Б.).
Измерение АД на ногах проводится при положении ребенка на животе. Манжетка накладывается на дистальный конец бедра, на 2 см выше подколенного сгиба так, чтобы под нее можно было свободно подвести один палец. Стетофонендоскоп прикладывают в подколенном сгибе на бедренную артерию. АД на ногах несколько выше, чем на руках.
2. Панкреатит у детей. Этиология, патогенез, классификация, клиника, диагностика, лечение.
Острыйпанкреатит – воспаление поджелудочной железы.
Этиология
Основные этиологические факторы острого панкреатита следующие.
• Острые вирусные заболевания (например, эпидемический паротит, вирусный гепатит).
• Бактериальные инфекции (например, дизентерия, сепсис).
• Травматическое поражение поджелудочной железы.
• Патология желудка и двенадцатиперстной кишки.
• Заболевания жёлчных путей.
• Тяжёлая аллергическая реакция.
Патогенез
Поступая в кровь и лимфу, панкреатические ферменты, продукты ферментативного расщепления белков и липидов активизируют кининовую и плазминовую системы и вызывают токсемию, что отражается на функциях ЦНС, гемодинамике и состоянии паренхиматозных органов. У большинства детей в результате воздействия ингибирующих систем процесс может прерваться на стадии отёка поджелудочной железы, тогда панкреатит претерпевает обратное развитие.
Классификация
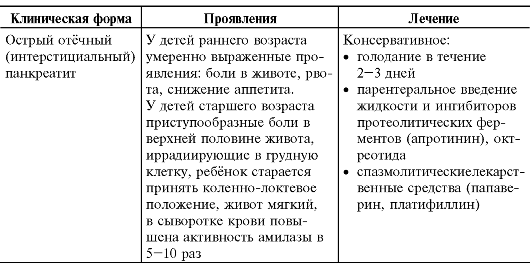
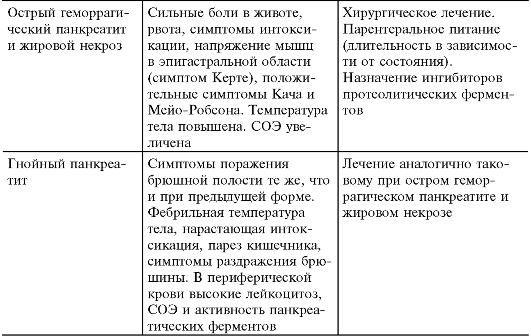
Клинико-морфологическая классификация острого панкреатита включает отёчную форму, жировой панкреонекроз и геморрагический панкреонекроз. В зависимости от клинической картины выделяют острый отёчный (интерстициальный), геморрагический и гнойный панкреатит.
Клиническая картина
Симптомы заболевания во многом зависят от его клинической формы и возраста ребёнка
И независимо от природы и течения заболевания панкреатит имеет ряд общих клинических проявлений, объединяемых в следующие синдромы:
• болевой;
• диспепсический;
• экзокринной недостаточности;
• эндокринной недостаточности.
Болевой синдром характеризуется болями в верхней половине живота, слева и справа от срединной линии тела, которые иррадиируют в поясницу, левую ногу, носят опоясывающий характер. Боли усиливаются при приеме любой пищи, облегчаются голодом, холодом и покоем. Интенсивность болей может быть различной, однако чаще всего они интенсивные, продолжаются несколько часов, плохо купируются.
Диспепсический синдром проявляется тошнотой, рвотой, не приносящей облегчения, метеоризмом.
Синдром экзокринной (внешнесекреторной) недостаточности связан с дефицитом пищеварительных ферментов: амилазы (амилорея - выделение с калом крахмала), трипсина (креаторея - непереваренные мышечные волокна), липазы (стеаторея I типа - выделение более 9% нейтрального жира при содержании в суточном рационе 100 г жиров) и определяется по данным копрограммы. Характерна полифекалия (более 400 г/сут). Отсутствует стеаторея II типа - выделение большого количества жирных кислот (патология тонкого кишечника).
Синдром эндокринной (внутрисекреторной) недостаточности проявляется гипергликемией и кетозом.
Вследствие изменения баланса в системе «протеазы- антипротеазы» развивается системный воспалительный ответ, обусловливающий полиорганную недостаточность (как при обширных травмах, ожогах, сепсисе), основные проявления которого включают:
• дыхательную недостаточность;
• артериальную гипотензию;
• преренальную азотемию;
• тубулярный некроз;
• диссеминированное внутрисосудистое свертывание
(ДВС);
• панкреатический шок.
Диагностика
Диагноз устанавливают на основании клинической картины и данных лабораторных и инструментальных исследований.
| |
• В общем анализе крови выявляют лейкоцитоз со сдвигом лейкоцитарной формулы влево, повышение гематокрита.
• В биохимическом анализе отмечают повышенное содержание амилазы. Для ранней диагностики заболевания используют повторные (через 6-12 ч) исследования активности амилазы в крови и моче. Однако её содержание не служит критерием тяжести процесса. Так, умеренно выраженный отёчный панкреатит может сопровождаться высоким содержанием амилазы, а тяжёлый геморрагический - минимальным. При панкреонекрозе её концентрация в крови падает.
• При УЗИ выявляют увеличение размеров поджелудочной железы, её уплотнение и отёчность.
На основании активности фосфолипазы А2 в сыворотке крови оценивают нарушения в легких; по уровню сывороточной рибонуклеазы (РНКазы) - фазу острого деструктивного панкреатита. Повышение алкалинфосфата, трансаминаз и билирубина является диагностическим критерием непроходимости билиарного тракта.
Другими биохимическими признаками являются гиперкоагуляция, гипопротеинемия, увеличение уровня мочевины. У 15% детей с панкреатитом развивается гипокальциемия и до 25% имеют гипергликемию во время острого приступа.
Неблагоприятные прогностические признаки острого панкреатита:
• лейкоцитоз более 15 000х109/л;
• гиперкоагуляция (фибриноген >6 г/л);
• амилаземия >6 норм;
• амилозурия >4 норм;
• гипербилирубинемия >4 норм;
• гипергликемия >2 норм;
• повышение мочевины >2 норм;
• гипопротеинемия <60 г/л.
Важный диагностический критерий - тест с использованием моноклональных антител, при котором выявляется снижение активности эластазы-1 в кале. Показатели: в норме - 200 мкг/г кала и более; умеренная, легкая степень экзокринной недостаточности - 100-200; тяжелая степень - менее 100 мкг/г кала.
Лечение
Экстренная госпитализация. Терапия комплексная, консервативная. Назначают строгий постельный режим, холод на живот.
Диетотерапия
• Голод на 1-3 сут или низкокалорийная диета; разрешают несладкий и некрепкий чай, сухарики из белого хлеба, протертые каши на воде, слизистые супы, омлет. * Далее назначают стол № 5II (панкреатический) по М.И. Певзнеру пониженной энергетической ценности. Физиологическая норма белка (1/3 - животного происхождения), резкое ограничение жиров и углеводов. Энергетическая ценность - 1800 ккал; белков - 80 г, жиров 40 60 г, углеводов 200 г, свободной жидкости - 1,5 2 л, поваренной соли - 8 10 г. Пищу готовят в измельченном и протертом виде на воде, на пару, запекают. Очень горячие и холодные блюда исключаются.
Режим питания - 6 раз в день.
• Рекомендуют нежирные сорта мяса, рыбы и птицы, продукты, содержащие естественные ингибиторы ферментов: овсяную кашу, сою, картофель, яичный белок.
• Исключают продукты, вызывающие вздутие кишечника, содержащие грубую клетчатку, богатые экстрактивными веществами, стимулирующие секрецию пищеварительных соков.
Показаны парентеральное введение жидкостей (солевых растворов, 5-10% растворы глюкозы с инсулином) до 1-3 л, препараты калия, кальция, низкомолекулярные плазмозаменители, белковые препараты.
При ферментемии и ферментурии показано внутривенное введение антиферментных препаратов (антикининов), таких как апротинин (трасилол*, контрикал*, гордокс*), доза которых зависит от тяжести процесса. Антибактериальную терапию проводят при угрозе осложнений.
Эффективны регуляторные пептиды, соматостатины. Октреотит (сандостатин*) применяют в РД 50-100 мкг 2-3 раза в день подкожно, в/м, в/в в течение 3-5 дней. При необходимости назначают противовоспалительные, антигистаминные и мочегонные препараты.
Назначают также холинолитические, спазмолитические и ганглиоблокирующие препараты, купирующие болевой синдром и спазм сфинктера Одди: дротаверин (но-шпа*), папаверин, мебеверин (дюспаталин*), платифиллин, атропин, ганглефен (ганглерон*), метамизол натрия (анальгин*, баралгин*). Платифиллин назначают в 0,2% растворе для инъекций № 10, в таблетках - по 5 мг.
Угнетает функциональную активность поджелудочной железы м-холинолитик пирензепин (гастроцепин*), который назначают в таблетках по 25 и 50 мг. Детям 4-7 лет назначают по 12,5 мг (1/2 таблетки), 8-15 лет - по 25 мг 3 раза в день в течение 2-3 нед с постепенной отменой.
3. Ротавирусная инфекция у детей. Этиология, эпидемиология, классификация, клиника, диагностика, лечение, профилактика.
Ротавирусная инфекция – острое антропонозное инфекционное заболевание с
фекально-оральным механизмом передачи, вызываемое ротавирусом, и характеризующееся поражением желудочно-кишечного тракта по типу гастроэнтерита с развитием синдрома дегидратации.
Этиология, эпидемиология
Источник инфекции - больной манифестной формой заболевания или носитель,
выделяющий ротавирусы с калом. Вирусы в фекалиях заболевших появляются одновременно с развитием клинических симптомов, причем наибольшая их концентрация (до 109-1011 вирусных частиц в 1 г) регистрируется в первые 3-5 дней болезни. В эти дни больные представляют наибольшую эпидемическую опасность. Выделение возбудителя уменьшается по мере нормализации стула. Примерно у 70% детей экскреция ротавирусов продолжается до 20-го дня при отсутствии каких-либо симптомов болезни.
Ротавирусная инфекция - преимущественно детское заболевание, поэтому и основным источником инфекции (в том числе для взрослых) исходно являются дети из организованных коллективов.
Особенностью эпидемического процесса при ротавирусной инфекции является достаточно четко выраженная зимне-весенняя сезонность, хотя спорадические случаи заболевания и регистрируются в течение всего года.
Основной механизм передачи - фекально-оральный, реализуемый с участием
различных путей и множества факторов передачи. Зарегистрированы водные и пищевые вспышки ротавирусной инфекции. При спорадической заболеваемости распространение ротавируса осуществляется преимущественно контактно-бытовым путем.
Ротавирусную инфекцию классифицируют по степени тяжести и клинической форме.
Выделяют три степени тяжести:
-
лёгкую; -
среднетяжёлую; -
тяжёлую.
Тяжесть заболевания определяется количеством эпизодов рвоты, жидкого стула и развитием синдрома дегидратации. При лёгкой степени тяжести признаков обезвоживания не отмечается. При среднетяжёлой наблюдается обезвоживание 1-2 степени. Для тяжёлого течения характерна клиническая картина шока: полуобморочное состояние, жажда, тахикардия, побледнение кожи, падение артериального давления.
60>