Файл: Блок умений уметь обозначать внешние ориентиры переднебоковой.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 26.10.2023
Просмотров: 278
Скачиваний: 2
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
А.- правое 3х-стороннее отверстие; Б.- правое 4х-стороннее отверстие; 1.- край малой круглой мышцы; 2.- край большой круглой мышцы; 3.- длинная головка трехглавой мышцы плеча; 4.- хирургическая шейка плечевой кости; 5.- артерия, огибающая лопатку; 6.- артерия, огибающая плечевую кость сзади; 7.- подмышечный нерв.
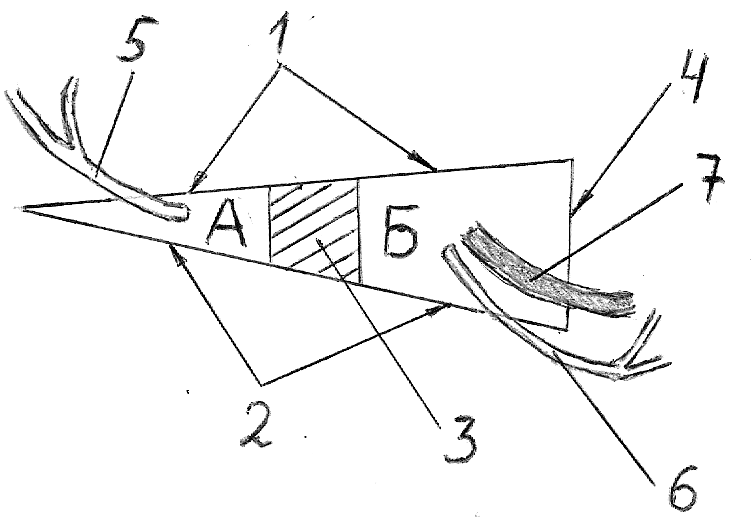 В проекции ключично-грудного треугольника плечевое сплетение состоит из трех пучков: латерального, медиального и заднего (рис. 6.4.2). Эти пучки получили свои названия в зависимости от своего положения по отношению к подмышечной артерии. Латеральный пучок плечевого сплетения занимает в подключичном (подмышечном) сосудисто-нервном пучке самое латеральное, верхнее и глубокое положение. Задний пучок этого сплетения находится позади артерии, а медиальный – кнутри от артерии, но кнаружи от вены (между этими сосудами). В проекции подгрудного треугольника от заднего пучка плечевого сплетения образуются: подмышечный нерв и лучевой нерв. От латерального пучка плечевого сплетения образуются: кожномышечный нерв и латеральная ножка срединного нерва. От медиального пучка плечевого сплетения образуются (снаружи вовнутрь): медиальная ножка срединного нерва, локтевой нерв, медиальный кожный нерв предплечья и медиальный кожный нерв плеча. В проекции подгрудного треугольника в подмышечном сосудисто-нервном пучке нервы продолжают занимать такое же положение, какое занимали пучки, от которых они образовались. Например, локтевой нерв располагается кнутри от артерии, но кнаружи от вены. Срединный нерв, который образуется сразу от двух пучков, обычно лежит кпереди и кнаружи от подмышечной артерии. В проекции подгрудного треугольника от подмышечной артерии образуются: подлопаточная артерия (a. subscapularis) и артерии, огибающие плечевую кость спереди и сзади (a. circumflexa humeri anterior et posterior), см. рис. 6.4.1. Подлопаточная артерия делится на грудоспинную (a. thoracodorsalis) и артерию, огибающую лопатку (a. circumflexa scapulae). Артерия, огибающая лопатку, направляется из подмышечной области в лопаточную (через 3х-стороннее отверстие), где участвует в формировании анастомозов с ветвями подключичной артерии. Артерия, огибающая плечевую кость сзади, вместе с подмышечным нервом направляется из подмышечной области в дельтовидную (через
В проекции ключично-грудного треугольника плечевое сплетение состоит из трех пучков: латерального, медиального и заднего (рис. 6.4.2). Эти пучки получили свои названия в зависимости от своего положения по отношению к подмышечной артерии. Латеральный пучок плечевого сплетения занимает в подключичном (подмышечном) сосудисто-нервном пучке самое латеральное, верхнее и глубокое положение. Задний пучок этого сплетения находится позади артерии, а медиальный – кнутри от артерии, но кнаружи от вены (между этими сосудами). В проекции подгрудного треугольника от заднего пучка плечевого сплетения образуются: подмышечный нерв и лучевой нерв. От латерального пучка плечевого сплетения образуются: кожномышечный нерв и латеральная ножка срединного нерва. От медиального пучка плечевого сплетения образуются (снаружи вовнутрь): медиальная ножка срединного нерва, локтевой нерв, медиальный кожный нерв предплечья и медиальный кожный нерв плеча. В проекции подгрудного треугольника в подмышечном сосудисто-нервном пучке нервы продолжают занимать такое же положение, какое занимали пучки, от которых они образовались. Например, локтевой нерв располагается кнутри от артерии, но кнаружи от вены. Срединный нерв, который образуется сразу от двух пучков, обычно лежит кпереди и кнаружи от подмышечной артерии. В проекции подгрудного треугольника от подмышечной артерии образуются: подлопаточная артерия (a. subscapularis) и артерии, огибающие плечевую кость спереди и сзади (a. circumflexa humeri anterior et posterior), см. рис. 6.4.1. Подлопаточная артерия делится на грудоспинную (a. thoracodorsalis) и артерию, огибающую лопатку (a. circumflexa scapulae). Артерия, огибающая лопатку, направляется из подмышечной области в лопаточную (через 3х-стороннее отверстие), где участвует в формировании анастомозов с ветвями подключичной артерии. Артерия, огибающая плечевую кость сзади, вместе с подмышечным нервом направляется из подмышечной области в дельтовидную (через
4х-стороннее отверстие), см. рис 6.4.3 и 6.4.4. Подмышечный нерв (n. axillaris) часто повреждается при вывихах в плечевом суставе. Такие вывихи обычно осуществляются по пути наименьшего сопротивления, в сторону подмышечной ямки («аксиллярный» вывих).
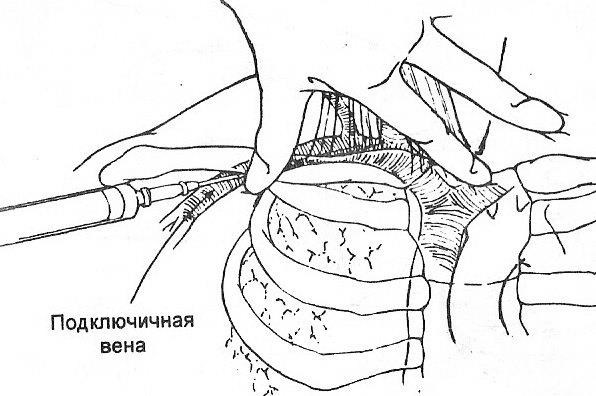 24. обосновывать и моделировать пункцию вен верхней конечности (подключичной (по Сельдингеру), поверхностных вен локтевой ямки), определять возможные ошибки и осложнения; Венепункция (прокол вены) подключичной вены широко используется для экстренного введения лекарственных препаратов в венозную систему (если поверхностные вены плохо контурируются), а также с целью катетеризации этой вены при необходимости длительного внутривенного введения лекарственных препаратов. Описано много точек, которые могут быть использованы для венепункции подключичной вены, однако наиболее часто (по Сельдингеру) используют точку, расположенную между средней и медиальной третью ключицы, ниже нее на 1,5-2 см (см. рис. 6.4.12). Эта точка учитывает расположение подключичной вены относительно ключицы (вена располагается кнутри от артерии, а артерия обычно пересекает ключицу посередине, или кнутри от середины). Для нахождения этой точки ключицу (от ключично-грудинного до ключично-акромиального сочленения) делят на три равные части, затем отмечают границу между внутренней и средней третью ключицы и отступают от нее вниз на 1,5-2 см (чем толще ткани, тем ниже). После обработки места пункции антисептиком и создания «лимонной корочки» осуществляют вкол иглой, соединенной со шприцом, в направлении снизу вверх и снаружи вовнутрь. Более конкретно, угол между иглой и ключицей должен составлять около 45º, а по отношению к коже – около 15-20º. Такое направление иглы учитывает направление вены и уменьшает вероятность повреждения других компонентов подключичного сосудисто-нервного пучка (подключичной артерии и плечевого сплетения) и прокола вены насквозь по инерции. При проколе вены насквозь возникает гематома, при проколе подключичной артерии шприц заполняется алой артериальной кровью. При возникновении этого осложнения пункцию прекращают, на место вкола укладывают тяжесть и холод
24. обосновывать и моделировать пункцию вен верхней конечности (подключичной (по Сельдингеру), поверхностных вен локтевой ямки), определять возможные ошибки и осложнения; Венепункция (прокол вены) подключичной вены широко используется для экстренного введения лекарственных препаратов в венозную систему (если поверхностные вены плохо контурируются), а также с целью катетеризации этой вены при необходимости длительного внутривенного введения лекарственных препаратов. Описано много точек, которые могут быть использованы для венепункции подключичной вены, однако наиболее часто (по Сельдингеру) используют точку, расположенную между средней и медиальной третью ключицы, ниже нее на 1,5-2 см (см. рис. 6.4.12). Эта точка учитывает расположение подключичной вены относительно ключицы (вена располагается кнутри от артерии, а артерия обычно пересекает ключицу посередине, или кнутри от середины). Для нахождения этой точки ключицу (от ключично-грудинного до ключично-акромиального сочленения) делят на три равные части, затем отмечают границу между внутренней и средней третью ключицы и отступают от нее вниз на 1,5-2 см (чем толще ткани, тем ниже). После обработки места пункции антисептиком и создания «лимонной корочки» осуществляют вкол иглой, соединенной со шприцом, в направлении снизу вверх и снаружи вовнутрь. Более конкретно, угол между иглой и ключицей должен составлять около 45º, а по отношению к коже – около 15-20º. Такое направление иглы учитывает направление вены и уменьшает вероятность повреждения других компонентов подключичного сосудисто-нервного пучка (подключичной артерии и плечевого сплетения) и прокола вены насквозь по инерции. При проколе вены насквозь возникает гематома, при проколе подключичной артерии шприц заполняется алой артериальной кровью. При возникновении этого осложнения пункцию прекращают, на место вкола укладывают тяжесть и холод
, а пункцию пробуют осуществить с противоположной стороны. Срез иглы должен быть обращен от поверхности кожи, что обеспечивает прокол вены при соблюдении достаточно острого угла наклона иглы по отношению к ней. Если направить срез иглы на поверхность кожи, то игла будет царапать переднюю стенку вены, а не прокалывать ее. Глубина вкола определяется индивидуально по расстоянию от места вкола до задней поверхности ключицы. При слишком глубоком введении иглы, промахнувшись мимо вены, можно повредить париетальную плевру и легкое. Если игла при этом не будет соединена со шприцом, то может возникнуть пневмоторакс. Однако основная причина, по которой игла обязательно должна быть соединена со шприцом, заключается в том, что через просвет иглы воздух может попасть в подключичную вену (воздушная эмболия), так как в этой вене может быть отрицательное давление вследствие присасывающего действия со стороны грудной полости. По большому кругу кровообращения воздушный эмбол попадет в сердце, а затем по малому кругу кровообращения – в легочные артерии, что может привести к рефлекторной остановке сердца. Прокол передней стенки вены обычно сопровождается характерным хрустом и чувством преодоления сопротивления (за счет прокалывания соединительнотканных перемычек, фиксирующих подключичную вену к задней поверхности ключицы). Появление в шприце темной венозной крови подтверждает прокол подключичной вены. Если венозная кровь не появляется в шприце после введения иглы на достаточную глубину, поршень шприца следует медленно потянуть на себя, так как в вене может быть отрицательное давление. Катетеризацию подключичной вены удобнее всего осуществить посредством ее пункции специальной иглой с присоединенным к ней катетером. После выполнения пункции такой иглой остается только обеспечить фиксацию иглы путем ее подшивания к коже за специальные «крылышки». При отсутствии таких игл можно осуществить катетеризацию по проводнику. Для этого шприц отсоединяется от иглы, введенной в подключичную вену (просвет иглы при этом прижимается пальцем во избежание возникновения воздушной эмболии), и через просвет иглы вводится проводник – обладающая достаточной жесткостью нить с диаметром, меньшим, чем у иглы. После этого игла удаляется, а проводник остается в вене. Затем по проводнику насаживается катетер
, попадающий в подключичную вену, и проводник удаляется через катетер. Наружная часть катетера подшивается к коже или фиксируется с помощью лейкопластыря.
Если есть время и условия для выполнения венесекции (вскрытия вены), то гораздо безопаснее для пациента осуществить катетеризацию подключичной вены посредством венесекции головной вены в дельтовидногрудной борозде.
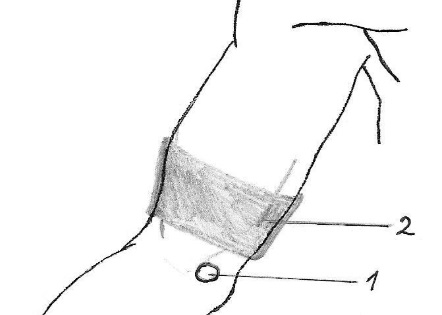 25. обосновывать и моделировать определение пульса на верхней конечности (на артерии локтевого сгиба, лучевой артерии), наложение кровеостанавливающего жгута на верхнюю конечность, определять возможные ошибки и осложнения; Пульсационная точка артерии локтевого сгиба находится кнутри от основного сухожилия двуглавой мышцы плеча (между ним и медиальным мыщелком плечевой кости). Сухожилие двуглавой мышцы плеча легко определяется при слегка согнутой в локте верхней конечности по своему продольному направлению и расположению приблизительно посередине локтевой ямки. Для увеличения «полезной площади» при определении пульса рационально одновременно использовать подушечки 2-4 пальцев, при этом оказывая 1-ым пальцем встречное давление сзади. Предварительное определение пульса на артерии локтевого сгиба облегчает выслушивание тонов Короткова при определении артериального давления традиционным способом. Манжету при этом следует накладывать в нижней трети плеча.
25. обосновывать и моделировать определение пульса на верхней конечности (на артерии локтевого сгиба, лучевой артерии), наложение кровеостанавливающего жгута на верхнюю конечность, определять возможные ошибки и осложнения; Пульсационная точка артерии локтевого сгиба находится кнутри от основного сухожилия двуглавой мышцы плеча (между ним и медиальным мыщелком плечевой кости). Сухожилие двуглавой мышцы плеча легко определяется при слегка согнутой в локте верхней конечности по своему продольному направлению и расположению приблизительно посередине локтевой ямки. Для увеличения «полезной площади» при определении пульса рационально одновременно использовать подушечки 2-4 пальцев, при этом оказывая 1-ым пальцем встречное давление сзади. Предварительное определение пульса на артерии локтевого сгиба облегчает выслушивание тонов Короткова при определении артериального давления традиционным способом. Манжету при этом следует накладывать в нижней трети плеча.
26. определять возможные места локализации гнойных процессов на верхней конечности и пути их распространения, проводить проекции и обосновывать разрезы для вскрытия гнойных процессов на верхней конечности (в т.ч. – при панарициях, флегмоне пространства Пирогова-Парона), определять возможные ошибки и осложнения (в т.ч. – запретная зона Канавелла);
Панариций – это острый воспалительный процесс в области пальцев. В зависимости от локализации патологического очага выделяют следующие формы панарициев:
Кожный панариций проявляется отслойкой ороговевшего эпидермиса. Хирургическое лечение такой формы панариция не требует обезболивания и заключается в удалении отслоенного эпидермиса.
При подногтевом панариции обычно используют П-образный разрез у корня ногтя (горизонтальная часть разреза занимает дистальное положение), с помощью которого формируется тыльный лоскут (рис. 6.6.6). Хирургическое лечение при такой форме панариция состоит в удалении отслоенной части ногтя.
Подкожные панариции являются самой распространенной формой панарициев, протекают они по типу абсцесса. Наличие соединительнотканных тяжей между кожей и костно-фиброзными каналами сухожилий способствует распространению воспалительного процесса вглубь, поэтому подкожный панариций может осложниться тендовагинитом (сухожильной формой панариция). Если при хирургическом лечении подкожного панариция не создаются достаточно хорошие условия для оттока гнойного содержимого, то это приводит к обострению патологического процесса и способствует развитию осложнений. Оперативное лечение подкожных панарициев заключается в их вскрытии и дренировании (для создания условий к оттоку гнойного содержимого). При подкожных панарициях обычно применяют парные, продольные разрезы на передне-боковых поверхностях фаланги, не пересекающие межфаланговые складки (рис. 6.6.7). Разрезы должны быть парными (на лучевой и локтевой поверхности фаланги) для улучшения условий к оттоку гнойного содержимого. Продольное направление разрезов соответствует направлению сосудисто-нервных пучков и сухожилий, то есть уменьшает вероятность их повреждения. Межфаланговые складки пересекать нельзя, чтобы не отсечь сухожилия в местах их прикрепления.
При сухожильных панарициях 2-4 пальцев (если синовиальные влагалища этих пальцев не сообщаются с синовиальными сумками) применяют такие же разрезы, как и при подкожных панарициях, но в области проксимальной и средней фаланги – всего четыре разреза, не пересекающих межфаланговой складки. Сухожильный панариций 1-ого или 5-ого пальца (если синовиальное влагалище этого пальца, как это бывает обычно, сообщается с лучевой синовиальной сумкой (1-ый палец) или с локтевой сумкой (5-ый палец)) осложняется флегмоной пространства Пирогова-Парона. Поэтому при сухожильных панарициях 1-ого и 5-ого пальца следует обеспечить дренирование синовиального влагалища (продольные парные разрезы в области проксимальной фаланги пальца), соответствующей синовиальной сумки
 В проекции ключично-грудного треугольника плечевое сплетение состоит из трех пучков: латерального, медиального и заднего (рис. 6.4.2). Эти пучки получили свои названия в зависимости от своего положения по отношению к подмышечной артерии. Латеральный пучок плечевого сплетения занимает в подключичном (подмышечном) сосудисто-нервном пучке самое латеральное, верхнее и глубокое положение. Задний пучок этого сплетения находится позади артерии, а медиальный – кнутри от артерии, но кнаружи от вены (между этими сосудами). В проекции подгрудного треугольника от заднего пучка плечевого сплетения образуются: подмышечный нерв и лучевой нерв. От латерального пучка плечевого сплетения образуются: кожномышечный нерв и латеральная ножка срединного нерва. От медиального пучка плечевого сплетения образуются (снаружи вовнутрь): медиальная ножка срединного нерва, локтевой нерв, медиальный кожный нерв предплечья и медиальный кожный нерв плеча. В проекции подгрудного треугольника в подмышечном сосудисто-нервном пучке нервы продолжают занимать такое же положение, какое занимали пучки, от которых они образовались. Например, локтевой нерв располагается кнутри от артерии, но кнаружи от вены. Срединный нерв, который образуется сразу от двух пучков, обычно лежит кпереди и кнаружи от подмышечной артерии. В проекции подгрудного треугольника от подмышечной артерии образуются: подлопаточная артерия (a. subscapularis) и артерии, огибающие плечевую кость спереди и сзади (a. circumflexa humeri anterior et posterior), см. рис. 6.4.1. Подлопаточная артерия делится на грудоспинную (a. thoracodorsalis) и артерию, огибающую лопатку (a. circumflexa scapulae). Артерия, огибающая лопатку, направляется из подмышечной области в лопаточную (через 3х-стороннее отверстие), где участвует в формировании анастомозов с ветвями подключичной артерии. Артерия, огибающая плечевую кость сзади, вместе с подмышечным нервом направляется из подмышечной области в дельтовидную (через
В проекции ключично-грудного треугольника плечевое сплетение состоит из трех пучков: латерального, медиального и заднего (рис. 6.4.2). Эти пучки получили свои названия в зависимости от своего положения по отношению к подмышечной артерии. Латеральный пучок плечевого сплетения занимает в подключичном (подмышечном) сосудисто-нервном пучке самое латеральное, верхнее и глубокое положение. Задний пучок этого сплетения находится позади артерии, а медиальный – кнутри от артерии, но кнаружи от вены (между этими сосудами). В проекции подгрудного треугольника от заднего пучка плечевого сплетения образуются: подмышечный нерв и лучевой нерв. От латерального пучка плечевого сплетения образуются: кожномышечный нерв и латеральная ножка срединного нерва. От медиального пучка плечевого сплетения образуются (снаружи вовнутрь): медиальная ножка срединного нерва, локтевой нерв, медиальный кожный нерв предплечья и медиальный кожный нерв плеча. В проекции подгрудного треугольника в подмышечном сосудисто-нервном пучке нервы продолжают занимать такое же положение, какое занимали пучки, от которых они образовались. Например, локтевой нерв располагается кнутри от артерии, но кнаружи от вены. Срединный нерв, который образуется сразу от двух пучков, обычно лежит кпереди и кнаружи от подмышечной артерии. В проекции подгрудного треугольника от подмышечной артерии образуются: подлопаточная артерия (a. subscapularis) и артерии, огибающие плечевую кость спереди и сзади (a. circumflexa humeri anterior et posterior), см. рис. 6.4.1. Подлопаточная артерия делится на грудоспинную (a. thoracodorsalis) и артерию, огибающую лопатку (a. circumflexa scapulae). Артерия, огибающая лопатку, направляется из подмышечной области в лопаточную (через 3х-стороннее отверстие), где участвует в формировании анастомозов с ветвями подключичной артерии. Артерия, огибающая плечевую кость сзади, вместе с подмышечным нервом направляется из подмышечной области в дельтовидную (через
4х-стороннее отверстие), см. рис 6.4.3 и 6.4.4. Подмышечный нерв (n. axillaris) часто повреждается при вывихах в плечевом суставе. Такие вывихи обычно осуществляются по пути наименьшего сопротивления, в сторону подмышечной ямки («аксиллярный» вывих).
 24. обосновывать и моделировать пункцию вен верхней конечности (подключичной (по Сельдингеру), поверхностных вен локтевой ямки), определять возможные ошибки и осложнения; Венепункция (прокол вены) подключичной вены широко используется для экстренного введения лекарственных препаратов в венозную систему (если поверхностные вены плохо контурируются), а также с целью катетеризации этой вены при необходимости длительного внутривенного введения лекарственных препаратов. Описано много точек, которые могут быть использованы для венепункции подключичной вены, однако наиболее часто (по Сельдингеру) используют точку, расположенную между средней и медиальной третью ключицы, ниже нее на 1,5-2 см (см. рис. 6.4.12). Эта точка учитывает расположение подключичной вены относительно ключицы (вена располагается кнутри от артерии, а артерия обычно пересекает ключицу посередине, или кнутри от середины). Для нахождения этой точки ключицу (от ключично-грудинного до ключично-акромиального сочленения) делят на три равные части, затем отмечают границу между внутренней и средней третью ключицы и отступают от нее вниз на 1,5-2 см (чем толще ткани, тем ниже). После обработки места пункции антисептиком и создания «лимонной корочки» осуществляют вкол иглой, соединенной со шприцом, в направлении снизу вверх и снаружи вовнутрь. Более конкретно, угол между иглой и ключицей должен составлять около 45º, а по отношению к коже – около 15-20º. Такое направление иглы учитывает направление вены и уменьшает вероятность повреждения других компонентов подключичного сосудисто-нервного пучка (подключичной артерии и плечевого сплетения) и прокола вены насквозь по инерции. При проколе вены насквозь возникает гематома, при проколе подключичной артерии шприц заполняется алой артериальной кровью. При возникновении этого осложнения пункцию прекращают, на место вкола укладывают тяжесть и холод
24. обосновывать и моделировать пункцию вен верхней конечности (подключичной (по Сельдингеру), поверхностных вен локтевой ямки), определять возможные ошибки и осложнения; Венепункция (прокол вены) подключичной вены широко используется для экстренного введения лекарственных препаратов в венозную систему (если поверхностные вены плохо контурируются), а также с целью катетеризации этой вены при необходимости длительного внутривенного введения лекарственных препаратов. Описано много точек, которые могут быть использованы для венепункции подключичной вены, однако наиболее часто (по Сельдингеру) используют точку, расположенную между средней и медиальной третью ключицы, ниже нее на 1,5-2 см (см. рис. 6.4.12). Эта точка учитывает расположение подключичной вены относительно ключицы (вена располагается кнутри от артерии, а артерия обычно пересекает ключицу посередине, или кнутри от середины). Для нахождения этой точки ключицу (от ключично-грудинного до ключично-акромиального сочленения) делят на три равные части, затем отмечают границу между внутренней и средней третью ключицы и отступают от нее вниз на 1,5-2 см (чем толще ткани, тем ниже). После обработки места пункции антисептиком и создания «лимонной корочки» осуществляют вкол иглой, соединенной со шприцом, в направлении снизу вверх и снаружи вовнутрь. Более конкретно, угол между иглой и ключицей должен составлять около 45º, а по отношению к коже – около 15-20º. Такое направление иглы учитывает направление вены и уменьшает вероятность повреждения других компонентов подключичного сосудисто-нервного пучка (подключичной артерии и плечевого сплетения) и прокола вены насквозь по инерции. При проколе вены насквозь возникает гематома, при проколе подключичной артерии шприц заполняется алой артериальной кровью. При возникновении этого осложнения пункцию прекращают, на место вкола укладывают тяжесть и холод
, а пункцию пробуют осуществить с противоположной стороны. Срез иглы должен быть обращен от поверхности кожи, что обеспечивает прокол вены при соблюдении достаточно острого угла наклона иглы по отношению к ней. Если направить срез иглы на поверхность кожи, то игла будет царапать переднюю стенку вены, а не прокалывать ее. Глубина вкола определяется индивидуально по расстоянию от места вкола до задней поверхности ключицы. При слишком глубоком введении иглы, промахнувшись мимо вены, можно повредить париетальную плевру и легкое. Если игла при этом не будет соединена со шприцом, то может возникнуть пневмоторакс. Однако основная причина, по которой игла обязательно должна быть соединена со шприцом, заключается в том, что через просвет иглы воздух может попасть в подключичную вену (воздушная эмболия), так как в этой вене может быть отрицательное давление вследствие присасывающего действия со стороны грудной полости. По большому кругу кровообращения воздушный эмбол попадет в сердце, а затем по малому кругу кровообращения – в легочные артерии, что может привести к рефлекторной остановке сердца. Прокол передней стенки вены обычно сопровождается характерным хрустом и чувством преодоления сопротивления (за счет прокалывания соединительнотканных перемычек, фиксирующих подключичную вену к задней поверхности ключицы). Появление в шприце темной венозной крови подтверждает прокол подключичной вены. Если венозная кровь не появляется в шприце после введения иглы на достаточную глубину, поршень шприца следует медленно потянуть на себя, так как в вене может быть отрицательное давление. Катетеризацию подключичной вены удобнее всего осуществить посредством ее пункции специальной иглой с присоединенным к ней катетером. После выполнения пункции такой иглой остается только обеспечить фиксацию иглы путем ее подшивания к коже за специальные «крылышки». При отсутствии таких игл можно осуществить катетеризацию по проводнику. Для этого шприц отсоединяется от иглы, введенной в подключичную вену (просвет иглы при этом прижимается пальцем во избежание возникновения воздушной эмболии), и через просвет иглы вводится проводник – обладающая достаточной жесткостью нить с диаметром, меньшим, чем у иглы. После этого игла удаляется, а проводник остается в вене. Затем по проводнику насаживается катетер
, попадающий в подключичную вену, и проводник удаляется через катетер. Наружная часть катетера подшивается к коже или фиксируется с помощью лейкопластыря.
Если есть время и условия для выполнения венесекции (вскрытия вены), то гораздо безопаснее для пациента осуществить катетеризацию подключичной вены посредством венесекции головной вены в дельтовидногрудной борозде.
 25. обосновывать и моделировать определение пульса на верхней конечности (на артерии локтевого сгиба, лучевой артерии), наложение кровеостанавливающего жгута на верхнюю конечность, определять возможные ошибки и осложнения; Пульсационная точка артерии локтевого сгиба находится кнутри от основного сухожилия двуглавой мышцы плеча (между ним и медиальным мыщелком плечевой кости). Сухожилие двуглавой мышцы плеча легко определяется при слегка согнутой в локте верхней конечности по своему продольному направлению и расположению приблизительно посередине локтевой ямки. Для увеличения «полезной площади» при определении пульса рационально одновременно использовать подушечки 2-4 пальцев, при этом оказывая 1-ым пальцем встречное давление сзади. Предварительное определение пульса на артерии локтевого сгиба облегчает выслушивание тонов Короткова при определении артериального давления традиционным способом. Манжету при этом следует накладывать в нижней трети плеча.
25. обосновывать и моделировать определение пульса на верхней конечности (на артерии локтевого сгиба, лучевой артерии), наложение кровеостанавливающего жгута на верхнюю конечность, определять возможные ошибки и осложнения; Пульсационная точка артерии локтевого сгиба находится кнутри от основного сухожилия двуглавой мышцы плеча (между ним и медиальным мыщелком плечевой кости). Сухожилие двуглавой мышцы плеча легко определяется при слегка согнутой в локте верхней конечности по своему продольному направлению и расположению приблизительно посередине локтевой ямки. Для увеличения «полезной площади» при определении пульса рационально одновременно использовать подушечки 2-4 пальцев, при этом оказывая 1-ым пальцем встречное давление сзади. Предварительное определение пульса на артерии локтевого сгиба облегчает выслушивание тонов Короткова при определении артериального давления традиционным способом. Манжету при этом следует накладывать в нижней трети плеча. 26. определять возможные места локализации гнойных процессов на верхней конечности и пути их распространения, проводить проекции и обосновывать разрезы для вскрытия гнойных процессов на верхней конечности (в т.ч. – при панарициях, флегмоне пространства Пирогова-Парона), определять возможные ошибки и осложнения (в т.ч. – запретная зона Канавелла);
Панариций – это острый воспалительный процесс в области пальцев. В зависимости от локализации патологического очага выделяют следующие формы панарициев:
-
кожный; -
ногтевой (паронихия (гнойное воспаление валика ногтя) и подногтевой); -
подкожный; -
сухожильный (тендовагинит); -
суставной; -
костный; -
панпанариций (с вовлечением всех тканей), пандактилит.
Кожный панариций проявляется отслойкой ороговевшего эпидермиса. Хирургическое лечение такой формы панариция не требует обезболивания и заключается в удалении отслоенного эпидермиса.
При подногтевом панариции обычно используют П-образный разрез у корня ногтя (горизонтальная часть разреза занимает дистальное положение), с помощью которого формируется тыльный лоскут (рис. 6.6.6). Хирургическое лечение при такой форме панариция состоит в удалении отслоенной части ногтя.
Подкожные панариции являются самой распространенной формой панарициев, протекают они по типу абсцесса. Наличие соединительнотканных тяжей между кожей и костно-фиброзными каналами сухожилий способствует распространению воспалительного процесса вглубь, поэтому подкожный панариций может осложниться тендовагинитом (сухожильной формой панариция). Если при хирургическом лечении подкожного панариция не создаются достаточно хорошие условия для оттока гнойного содержимого, то это приводит к обострению патологического процесса и способствует развитию осложнений. Оперативное лечение подкожных панарициев заключается в их вскрытии и дренировании (для создания условий к оттоку гнойного содержимого). При подкожных панарициях обычно применяют парные, продольные разрезы на передне-боковых поверхностях фаланги, не пересекающие межфаланговые складки (рис. 6.6.7). Разрезы должны быть парными (на лучевой и локтевой поверхности фаланги) для улучшения условий к оттоку гнойного содержимого. Продольное направление разрезов соответствует направлению сосудисто-нервных пучков и сухожилий, то есть уменьшает вероятность их повреждения. Межфаланговые складки пересекать нельзя, чтобы не отсечь сухожилия в местах их прикрепления.
При сухожильных панарициях 2-4 пальцев (если синовиальные влагалища этих пальцев не сообщаются с синовиальными сумками) применяют такие же разрезы, как и при подкожных панарициях, но в области проксимальной и средней фаланги – всего четыре разреза, не пересекающих межфаланговой складки. Сухожильный панариций 1-ого или 5-ого пальца (если синовиальное влагалище этого пальца, как это бывает обычно, сообщается с лучевой синовиальной сумкой (1-ый палец) или с локтевой сумкой (5-ый палец)) осложняется флегмоной пространства Пирогова-Парона. Поэтому при сухожильных панарициях 1-ого и 5-ого пальца следует обеспечить дренирование синовиального влагалища (продольные парные разрезы в области проксимальной фаланги пальца), соответствующей синовиальной сумки