Файл: Определение болезни. Причины заболевания Дискоординация родовой деятельности.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 29.10.2023
Просмотров: 25
Скачиваний: 2
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Определение болезни. Причины заболевания
Дискоординация родовой деятельности — это нарушение сократительной деятельности матки, при котором разные отделы матки (правая и левая её половины, дно, тело и нижние отделы) сокращаются хаотично, несогласованно [1][12].
Главными признаками нормальной родовой деятельности являются:
-
наличие регулярных схваток, не менее двух за 10 минут; -
структурные изменения в шейке матки (от размягчения и сглаживания до раскрытия маточного зева), которые возникают и развиваются в ответ на маточные сокращения [32].
Если развивается дискоординация родовой деятельности, схватки могут быть очень частыми (6-10 за 10 минут), различными по силе и продолжительности. Однако шейка матки при этом не раскрывается, либо это происходит очень медленно. Матка между сильными схватками не успевает расслабиться, что причиняет сильную боль роженице [3][5][12]. Выраженный болевой синдром утомляет женщину и вызывает тревогу.
В качестве первичной патологии, то есть наступившей у условно здоровой роженицы, эта аномалия родовой деятельности встречается нечасто — всего в 1-3 % родов [2][4][9].
Причины дискоординированной родовой деятельности
Среди основных причин дискоординированной родовой деятельности практикующие врачи-акушеры выделяют неготовность организма к родам, на что с высокой степенью вероятности указывает "незрелая" шейка матки. Степень зрелости матки можно определить по шкале Бишопа.
Таблица 1 — Схема оценки зрелости шейки матки по Бишопу [33]
| Факторы | Оценка (балл) | |||
| 0 | 1 | 2 | 3 | |
| Раскрытие (см) | закрыта | 1-2 | 2-4 | более 4 |
| Длина шейки матки (см) | более 4 | 3-4 | 1-2 | менее 1 |
| Консистенция шейки матки | плотная | частично размягчена | мягкая | |
| Положение шейки относительно проводной оси таза | кзади | среднее | по проводной оси | |
| Расположение предлежащей части относительно седалищных остей (см) | на 3 см выше | на 2 см выше | на 1 см выше или на уровне остей | на 1-2 см ниже |
Подготовка организма женщины к предстоящим родам включает в себя целый ряд изменений:
1. Смена доминанты беременности на доминанту родов. Термин "материнская доминанта" обозначает психологическую готовность женщины к вынашиванию, рождению и вскармливанию ребёнка. При этом в организме женщины на уровне центральной нервной системы (ЦНС) формируется очаг возбуждения, который характеризуется доминирующими (преобладающими) идеями беременности и острым желанием иметь здорового ребёнка, что отражается в том числе и на гормональном балансе. Термин "материнская доминанта" был предложен российским физиологом И. А. Аршавским в 60-х годах XX века. В это понятие включены доминанты беременности (гестационная доминанта), родов и вскармливания, которые в норме последовательно сменяют друг друга [23][24].
Наблюдения учёных доказывают, что если женщина готова вынашивать ребёнка, но к моменту родов у неё не сформировалась доминанта родов, то родовая деятельность разворачивается неактивно, либо возникают осложнения. В этом случае приходится пересматривать план родов в сторону операции "кесарево сечение" [23][24].
2. Гормональные колебания — ещё один механизм начала родов. Под гормональными колебаниями подразумевается повышение уровня эстрогенов и снижение прогестерона. Прогестерон предотвращает возбудимость матки во время беременности и тем самым препятствует выталкиванию плода. Эстрогены, наоборот, увеличивают сократительную активность матки.
3. Метаболические изменения, например увеличение скорости потребления кислорода, также влияют на наступление родов.
Таким образом, под влиянием специфических изменений возбудимости ЦНС, а также в результате гормональных колебаний и метаболических изменений в организме матери происходят структурные изменения в матке и шейке матки. Нарушения на каком-либо из этапов подготовки организма к рождению ребёнка повышают риски осложнений в родах, в частности увеличивается риск возникновения дискоординированной родовой деятельности [5][14][17].
Точные причины дискоординации родовой деятельности изучены недостаточно, однако выделяют основные факторы (Сидорова И. С., 2006) [33]:
1. Нарушение работы вегетативной нервной системы, которая регулирует деятельность внутренних органов, желёз внутренней и внешней секреции, кровеносных и лимфатических сосудов:
-
Перевозбуждение гипоталамуса. -
Ослабление ведущей роли ЦНС. -
Отсутствие доминанты родов.
Такие нарушения могут возникнуть из-за вегетоневрозов, стрессов и сильного переутомления. В результате нервного возбуждения, неготовности сотрудничать с доктором и слушать советы акушерской бригады, у женщины нарушается дыхание во время родов, что мешает матке расслабиться вне схватки, чтобы сохранить продуктивность родовой деятельности.
2. Патология миометрия и шейки матки:
-
Пороки развития и гипоплазия (недоразвитие) матки.Аномалии развития матки означают её неправильное строение: двурогая/однорогая, седловидная, двойная матка или внутриматочная перегородка. Если у женщины есть подобная патология, то могут возникнуть осложнения как при планировании беременности, так и на этапе вынашивания и в родах, так как аномалии развития матки предрасполагают к неправильному положению плода при родах.
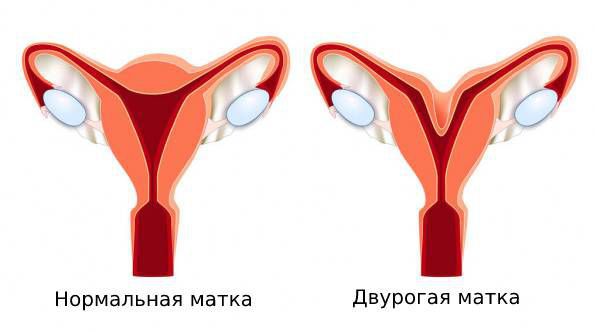
-
Воспалительная и рубцовая деформация нижнего отдела матки, например в результате эндомиометрита — воспаления внутреннего слизистого слоя матки (эндометрия) и мышечного слоя (миометрия). -
"Жёсткая" шейка матки из-за замещения мышечных и коллагеновых волокон соединительной тканью. Причиной такого замещения может быть лечение патологии шейки матки (например, прижигание при дисплазии шейки матки), родовой травматизм при предшествующих родах (разрыв шейки матки), нелечение воспалительных заболеваний шейки матки и влагалища (цервицит, кольпит и др.).
3. Наличие механического препятствия в родах:
-
Изменения анатомии таза. Могут быть врождёнными или приобретёнными, например в результате травм, опухолей, перенесённых в детстве полиомиелита или рахита и др. Изменения строения таза подразумевают разные виды так называемого узкого таза: поперечно суженный таз, простой плоский таз, общеравномерно суженный таз. Существуют и более редкие формы, среди которых кососмещённый таз или таз, суженный экзостозами (костными выступами или опухолями) вследствие переломов и травм таза или крестцовой области позвоночника. Основным отличием нормального таза от анатомически узкого является уменьшение хотя бы одного из размеров таза в сравнении с нормой на 1,5-2 см.
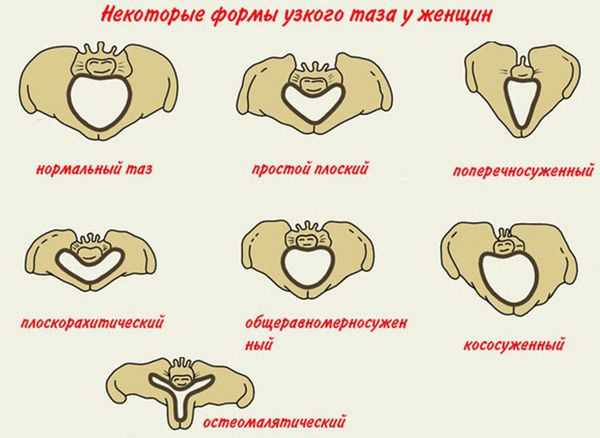
-
Асинклитические вставления плода. Асинклитизм — это патологическое вставление головки плода в плоскость малого таза, при которой сагиттальный шов на головке младенца отклонен к крестце или лобковому симфизу, что препятствует продвижению по родовым путям. Однако такая патология встречается редко: 0,1-0,3 % всех родов [1].
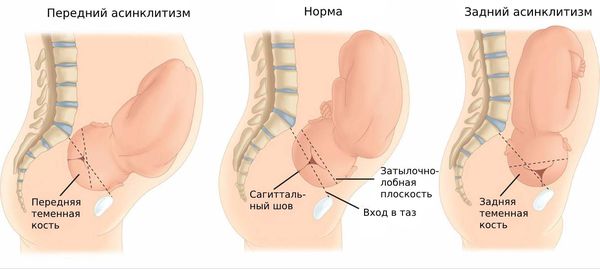
-
Плотный амнион (внутренняя плодная оболочка), который создаёт функциональную неполноценность плодного пузыря. -
Наличие миоматозных узлов в нижнем сегменте матки, в том числе на шейке.
Чтобы преодолеть эти препятствия, матка работает более усиленно (т. е. находится в гипертонусе) и иногда это приводит к нарушению синхронности сокращений.
4. Фетоплацентарная недостаточность (нарушение функции и строения плаценты). Считается, что именно от взаимосвязи фетоплацентарной системы и материнского организма зависит, как будет протекать беременность и роды.
5. Несинхронная подготовка организмов женщины и плода к процессу родов.
6. Снижение защитного действия антистрессовой системы мозга роженицы:уменьшение продукции нейрогормонов — эндорфинов, энкефалинов, динорфинов. Такая ситуация возможна при психологической неготовности матери к родам, которая выражается страхом за себя из-за повышенного порога болевой чувствительности, боязни больницы, белого халата или инъекций и страхом за ребёнка. Тревога подобного рода может появиться после рассказов подруг/знакомых или просмотра видео в интернете. В итоге низкая информированность будущих мам о процессе родов и послеродовом восстановлении мешает организму настроиться на роды [22].
7. Ятрогенные факторы, т. е. спровоцированные действиями медицинских работников:
-
Гиперстимуляция родов окситоцином при отсутствии показаний или без учета противопоказаний. Окситоцин по-прежнему остаётся основным средством искусственной стимуляции родов. Однако есть строгие показания к его применению, кроме этого важна методика и непосредственно дозировка препарата. Существующие схемы применения для стимуляции родов различаются дозой и интервалом её увеличения. В связи с этим выделяют низкодозированные и высокодозированные схемы. В практическом акушерстве широко распространена техника последовательного применения амниотомии (вскрытия околоплодного пузыря) и введения окситоцина для искусственной стимуляции родового процесса, хотя нет доказательных данных относительно технологии проведения и эффективности этой методики. В то же время современные данные, а именно клинический протокол по подготовке шейки матки к родам и родовозбуждению от 2012 года, базовый протокол ведения родов, с поправками от 2019 года, а также руководство по индукции родов Королевского колледжа акушеров-гинекологов (RCOG, 2008) не рекомендуют одновременное применение амниотомии и введение окситоцина. Также не рекомендуется последовательный выбор амниотомии и инфузии окситоцина в качестве основного способа родовозбуждения из-за высокой вероятности развития гиперстимуляции матки и дискоординированной родовой деятельности [6][20][21]. -
Недостаточное обезболивание родов, которое приводит к общему мышечному напряжению. -
Несвоевременное устранение плоского плодного пузыря. -
Грубые исследования и манипуляции.
Кроме названных, выделяют и другие факторы аномалий родовых сил (Айламазян Э. К., Кулаков В. И., 2009) [1][40]:
1. Акушерские факторы:
-
Преждевременное излитие вод. -
Тазоголовная диспропорция (клинический узкий таз). Это состояние, при котором есть несоответствие размеров плода и таза роженицы вне зависимости от размеров последнего. Такая ситуация может выражаться в начале родовой деятельности чрезмерными, дискоординированными маточными сокращениями, которые не поддаются консервативной терапии. -
Перерастяжение матки, наступившее в результате развития многоплодной беременности, многоводия, изменения положения плода или перенашивания беременности (более 42 недель). -
Предлежание плаценты (плацента находится в нижних отделах матки и полностью или частично перекрывает внутренний зев матки). -
Гестоз (поздний токсикоз беременных). -
Анемия беременных.
2. Факторы, которые связаны с патологией репродуктивной системы:
-
Инфантилизм (отставание в физическом развитии). -
Возраст женщины старше 30 и моложе 18 лет. Исследования О. Р. Баева (2005 год) [8] указывают на высокую частоту развития дискоординации маточных сокращений у юных первородящих [22]. -
Нарушения менструального цикла, и низкая стрессоустойчивость, согласно исследованию Бологова М. А. и Пенжоян Г. А. (2018 год) [7], также входят в группу возможных причин возникновения данной патологии. -
Нейроэндокринные нарушения: предменструальный синдром (ПМС), синдром поликистозных яичников (СПКЯ), синдром гиперпролактинемии и др. -
Искусственные аборты в анамнезе. -
Невынашивание беременности. -
Операции на матке. -
Воспалительные заболевания шейки матки и влагалища.
3. Общесоматические заболевания: ожирение, метаболический синдром, а также гипертензивные осложнения беременности(повышение артериального давления), которые развиваются на фоне хронической артериальной гипертензии или впервые возникают после 20 недели беременности (гестационные) [1][12][13].
4. Плодные факторы:
-
Задержка развития плода — это несоответствие физиологических параметров плода нормам, которые характерны для определённого срока беременности. -
Внутриутробные инфекции плода: краснуха, цитомегаловирусная инфекция, вирусный гепатит и др. -
Пороки развития, например анэнцефалия, при которой полностью отсутствуют структуры больших полушарий мозга. -
Перезрелый плод. -
Иммунологический конфликт во время беременности, например по резус-фактору.