Файл: Определение болезни. Причины заболевания Дискоординация родовой деятельности.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 29.10.2023
Просмотров: 27
Скачиваний: 2
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
[9][21].
Жалобы
Анамнез
При поступлении беременной в родильный дом акушер-гинеколог тщательно изучает анамнез и медицинскую документацию, сопровождающую пациентку. Это необходимо для ознакомления с течением данной беременности и выявления факторов риска и угрожающих состояний, которые могут возникнуть в родах.
При изучении анамнеза необходимо обратить внимание на патологии, которые могут предрасполагать к развитию дискоординации родов:
Физикальное обследование
На момент поступления обязательно оценивается общее физическое состояние (артериальное давление, частота дыхательных движений, пульс, температура тела) и психологическое состояние пациентки. Состояние женщины в основном зависит от интенсивности боли. При дистоции шейки матки могут наблюдаться вегетативные нарушения: обильное потоотделение, повышение температуры тела, тахикардия, артериальная гипертензия и др. При III степени дискоординации эти симптомы усиливаются [39].
Наружный осмотр и влагалищное исследование.
С целью уточнения акушерской ситуации доктор проводит наружный осмотр и влагалищное исследование. В ходе наружного акушерского исследования определяется положение плода, предлежащей части, оценивается тонус матки, а если уже идут схватки, оцениваются их характеристики: частота, амплитуда, сила и период расслабления между схватками.
Влагалищное исследование показывает врачу:
В случае дискоординации родовой деятельности при влагалищном исследовании можно заметить, что нет динамики родового акта: края маточного зева толстые, часто отёчные. Предлежащая часть плода долгое время остаётся подвижной или прижатой ко входу в малый таз [36].
Инструментальное обследование
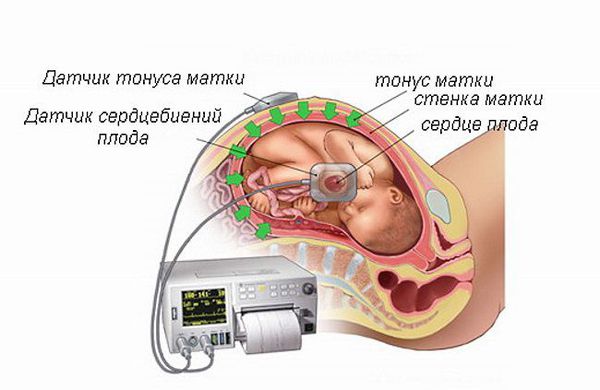
КТГ (кардиотокография) позволяет заподозрить развитие дискоординации родовой деятельности. В ходе этого исследования на живот матери прикрепляются два датчика, при многоплодной беременности больше (по одному датчику для каждого из плодов). Один датчик регистрирует частоту сердечных сокращений плода и отображает на плёнке график — тахограмму, рисующий кривую сердцебиения ребёнка в ответ на схватку, простое шевеление и период маточного расслабления. По данным графика врач делает вывод о состоянии плода, о наличии тахикардии или брадикардии — признаков внутриутробной гипоксии (кислородного голодания) плода.
Второй датчик регистрирует сократительную активность матки, амплитуду, силу и продолжительность схваток, а также записывает периоды маточного покоя вне схваток. Данная кривая особенно важна для диагностики патологических маточных сокращений, в том числе дискоординации родовой деятельности [12][17].
Ультразвуковое исследование (УЗИ) плода в динамике не является обязательным исследованием, но с его помощью можно спрогнозировать развитие дискоординации родовой деятельности. УЗИ производится в сроки 10-14, 22-24 и 30-34 недели беременности. Если есть признаки прерывания беременности, то дополнительно выполняют УЗИ в 18 недель. В случае развития патологического прелиминарного периода УЗИ выполняют и на сроке 37-39 недель.
Согласно исследованию Злобиной А. В. и др. (2012 год) [34], у беременных с патологическим прелиминарным периодом в 38-39 недель толщина передней стенки матки отличалась от данных, полученных на том же сроке беременности у женщин с нормальным прелиминарным периодом.
Ультразвуковое сканирование миометрия также помогает спрогнозировать развитие дискоординации родовой деятельности. Для этого необходимо исследовать ткани в области тела матки на границе с нижним сегментом. Если на фоне гипоэхогенного (тёмного) миометрия выявляется гиперэхогенная (светлая) линия, то прогнозируют аномалии родовой деятельности [35].
На протяжении последовательно сменяющих друг друга периодов родов, для обеспечения регистрации процесса родов врач ведёт партограмму — это график, отражающий временную продолжительность каждого периода родов и последовательность раскрытия маточного зева. Партограмма позволяет оценить отклонения в течение родового акта и диагностировать аномалии родовой деятельности
[5].
Дифференциальная диагностика дискоординации родовой деятельности
Дифференциальную диагностику проводят со слабостью родовой деятельности.
Таблица 2 — Дифференциальная диагностика дискоординации родовой деятельности [33][38]
Лечение дискоординации родовой деятельности
Роды, в которых развилась дискоординация родовой деятельности, можно вести консервативно, то есть через естественные родовые пути, или путём операции кесарева сечения. Выбор родоразрешения зависит от причины, вызвавшей патологию, состояния роженицы, степени тяжести процесса и возникших осложнений, а также состояния плода.
Консервативное лечение
Амниотомия
На первой стадии процесса, если у роженицы диагностирован плоский плодный пузырь или многоводие, лечебной тактикой станет амниотомия (вскрытие плодного пузыря). Плоский плодный пузырь после схватки остаётся напряжённым, что препятствует полному расслаблению матки между схватками, а уменьшив объём полости матки после излития вод, можно добиться снижения базального маточного тонуса и спонтанного восстановления нормальной маточной активности.
В этом случае роды ведутся через естественные родовые пути. При этом возможно применение иглорефлексотерапии [31][34] и психотерапевтической поддержки. Также необходимо тщательное обезболивание с применением:
В течение родовой деятельности необходимо контролировать состояние женщины, плода и обеспечивать профилактику гипоксии плода и кровотечения в родах. Для медикаментозной профилактики кровотечения в родах внутривенно вводят метилэргометрин, метилэргометрин с окситоцином или окситоцин. Чтобы предотвратить гипоксию плода в родах применяют средства и методы, которые улучшают маточно-плацентарный кровоток и увеличивают приток артериальной крови: глюкозу, витаминыВ6 и С, кокарбоксилазу, милдронат, ингаляции кислорода и др. [39]
Эпидуральная анестезия
Если лечение неэффективно или появились признаки второй стадии развития патологии, согласно Клиническому протоколу оказания медицинской помощи при аномалиях родовой деятельности от 2017 года, следует прибегнуть к продлённой эпидуральной анестезии или проведению токолиза (при отсутствии противопоказаний). Токолиз подразумевает купирование родовой деятельности препаратами, которые подавляют маточные сокращения.
Эпидуральную анестезию выполняют во время активных схваток, если шейка матки раскрыта не менее чем на 3-4 см. Если ввести анальгетик раньше, то интенсивность схваток может замедлиться, что приведёт к слабости родовой деятельности. Все манипуляции выполняются под наблюдением за активностью схваток и за состоянием ребёнка.
Абсолютные противопоказания для регионарной анестезии [1]:
Хирургическое лечение
Родоразрешение путём кесарева сечения показано в нескольких случаях:
Прогноз. Профилактика
Прогноз
Прогноз развития аномальной родовой деятельности будет зависеть от следующих составляющих:
Если патология обнаружена вовремя и применяются эффективные методы лечения, прогноз благоприятный как для роженицы, так и для ребёнка. Это предполагает благополучное восстановление женщины после операции или родов через естественные родовые пути.
Жалобы
-
Беспокойное поведение роженицы. -
Очень болезненные частые схватки с разной силой и продолжительностью. -
Сильные боли в области крестца и поясницы, реже — внизу живота, появляющиеся во время схватки, тошнота, рвота, чувство страха.
Анамнез
При поступлении беременной в родильный дом акушер-гинеколог тщательно изучает анамнез и медицинскую документацию, сопровождающую пациентку. Это необходимо для ознакомления с течением данной беременности и выявления факторов риска и угрожающих состояний, которые могут возникнуть в родах.
При изучении анамнеза необходимо обратить внимание на патологии, которые могут предрасполагать к развитию дискоординации родов:
-
эндокринные и обменные нарушения; -
патологические изменения миометрия: эндометриты, склеротические и дистрофические изменения, неполноценный рубец на матке, пороки развития (двурогая матка и др.), гипоплазия матки (недоразвитие); -
перерастяжение матки; -
сильное нервно-психическое напряжение беременной (беспокойство, тревога, отрицательные эмоции); -
переношенная беременность.
Физикальное обследование
На момент поступления обязательно оценивается общее физическое состояние (артериальное давление, частота дыхательных движений, пульс, температура тела) и психологическое состояние пациентки. Состояние женщины в основном зависит от интенсивности боли. При дистоции шейки матки могут наблюдаться вегетативные нарушения: обильное потоотделение, повышение температуры тела, тахикардия, артериальная гипертензия и др. При III степени дискоординации эти симптомы усиливаются [39].
Наружный осмотр и влагалищное исследование.
С целью уточнения акушерской ситуации доктор проводит наружный осмотр и влагалищное исследование. В ходе наружного акушерского исследования определяется положение плода, предлежащей части, оценивается тонус матки, а если уже идут схватки, оцениваются их характеристики: частота, амплитуда, сила и период расслабления между схватками.
Влагалищное исследование показывает врачу:
-
состояние шейки матки, изменения её во время схватки; -
раскрытие маточного зева; -
наличие плодного пузыря и его особенности; -
количество (многоводие или маловодие) и качество околоплодных вод (прозрачность, наличие посторонней взвеси); -
характер предлежащей части и её отношение ко входу в малый таз; -
правильность вставления головки плода и анатомия таза матери.
В случае дискоординации родовой деятельности при влагалищном исследовании можно заметить, что нет динамики родового акта: края маточного зева толстые, часто отёчные. Предлежащая часть плода долгое время остаётся подвижной или прижатой ко входу в малый таз [36].
Инструментальное обследование
КТГ (кардиотокография) позволяет заподозрить развитие дискоординации родовой деятельности. В ходе этого исследования на живот матери прикрепляются два датчика, при многоплодной беременности больше (по одному датчику для каждого из плодов). Один датчик регистрирует частоту сердечных сокращений плода и отображает на плёнке график — тахограмму, рисующий кривую сердцебиения ребёнка в ответ на схватку, простое шевеление и период маточного расслабления. По данным графика врач делает вывод о состоянии плода, о наличии тахикардии или брадикардии — признаков внутриутробной гипоксии (кислородного голодания) плода.
Второй датчик регистрирует сократительную активность матки, амплитуду, силу и продолжительность схваток, а также записывает периоды маточного покоя вне схваток. Данная кривая особенно важна для диагностики патологических маточных сокращений, в том числе дискоординации родовой деятельности [12][17].

Ультразвуковое исследование (УЗИ) плода в динамике не является обязательным исследованием, но с его помощью можно спрогнозировать развитие дискоординации родовой деятельности. УЗИ производится в сроки 10-14, 22-24 и 30-34 недели беременности. Если есть признаки прерывания беременности, то дополнительно выполняют УЗИ в 18 недель. В случае развития патологического прелиминарного периода УЗИ выполняют и на сроке 37-39 недель.
Согласно исследованию Злобиной А. В. и др. (2012 год) [34], у беременных с патологическим прелиминарным периодом в 38-39 недель толщина передней стенки матки отличалась от данных, полученных на том же сроке беременности у женщин с нормальным прелиминарным периодом.
Ультразвуковое сканирование миометрия также помогает спрогнозировать развитие дискоординации родовой деятельности. Для этого необходимо исследовать ткани в области тела матки на границе с нижним сегментом. Если на фоне гипоэхогенного (тёмного) миометрия выявляется гиперэхогенная (светлая) линия, то прогнозируют аномалии родовой деятельности [35].
На протяжении последовательно сменяющих друг друга периодов родов, для обеспечения регистрации процесса родов врач ведёт партограмму — это график, отражающий временную продолжительность каждого периода родов и последовательность раскрытия маточного зева. Партограмма позволяет оценить отклонения в течение родового акта и диагностировать аномалии родовой деятельности
[5].
Дифференциальная диагностика дискоординации родовой деятельности
Дифференциальную диагностику проводят со слабостью родовой деятельности.
Таблица 2 — Дифференциальная диагностика дискоординации родовой деятельности [33][38]
| Основные показатели сократительной деятельности матки в родах | Физиологические роды | Дискоординация родовой деятельности | Первичная слабость родовой деятельности |
| Возбудимость миометрия | Нормальная | Повышена | Снижена |
| Тонус матки (мм рт. ст.) | Нормальный (10-12) | Повышен (13-18) | Снижен (9-6) |
| Ритмичность схваток | Ритмичные | Неритмичные | Ритмичные |
| Частота схваток за 10 мин | 3-5 | Различная | 1-2 |
| Продолжительность схватки (с) | 60-90 | 100-120 | 20-30 |
| Сила схватки, или амплитуда сокращения (мм рт. ст.) | 30-35 | менее 30 | менее 30 |
| Длительность систолы схватки (с) | 30-40 | 40 и более | менее 30 |
| Длительность диастолы схватки (с) | 40-60 | 60 | 40 |
| Коэффициент асимметрии схватки (отношение систолы к диастоле) | 0,7 | 1-1,5 | 0,7 |
| Болезненность схваток | Малоболезненные, умеренно болезненные | Резко болезненные | Малоболезненные |
| Раскрытие шейки матки | Прогрессирует | Резко замедлено | Замедлено |
| Продвижение плода | » | То же | » |
| Полноценность плодного пузыря | Полноценный | Неполноценный | Неполноценный |
| Общее внутриматочное давление (мм рт. ст.) | 40-60 | Менее 40 | Менее 40 |
| Повышение внутриматочного давления в систолу схватки (мм рт. ст.) | 0,6-0,9 | 0,4-1,5 | 0,6 |
| Снижение внутриматочного давления в диастолу (мм рт. ст.) | 0,5-0,7 | 1,0-0,8 | 0,5 |
Лечение дискоординации родовой деятельности
Роды, в которых развилась дискоординация родовой деятельности, можно вести консервативно, то есть через естественные родовые пути, или путём операции кесарева сечения. Выбор родоразрешения зависит от причины, вызвавшей патологию, состояния роженицы, степени тяжести процесса и возникших осложнений, а также состояния плода.
Консервативное лечение
Амниотомия
На первой стадии процесса, если у роженицы диагностирован плоский плодный пузырь или многоводие, лечебной тактикой станет амниотомия (вскрытие плодного пузыря). Плоский плодный пузырь после схватки остаётся напряжённым, что препятствует полному расслаблению матки между схватками, а уменьшив объём полости матки после излития вод, можно добиться снижения базального маточного тонуса и спонтанного восстановления нормальной маточной активности.
В этом случае роды ведутся через естественные родовые пути. При этом возможно применение иглорефлексотерапии [31][34] и психотерапевтической поддержки. Также необходимо тщательное обезболивание с применением:
-
анальгетиков: Промедол, фентанил и др.; -
токолитиков, которые снимают гипертонус матки; -
спазмолитиков: Но-шпа и др.; -
при отсутствии противопоказаний применяется акушерский наркоза (сон-отдых) [34].
В течение родовой деятельности необходимо контролировать состояние женщины, плода и обеспечивать профилактику гипоксии плода и кровотечения в родах. Для медикаментозной профилактики кровотечения в родах внутривенно вводят метилэргометрин, метилэргометрин с окситоцином или окситоцин. Чтобы предотвратить гипоксию плода в родах применяют средства и методы, которые улучшают маточно-плацентарный кровоток и увеличивают приток артериальной крови: глюкозу, витаминыВ6 и С, кокарбоксилазу, милдронат, ингаляции кислорода и др. [39]
Эпидуральная анестезия
Если лечение неэффективно или появились признаки второй стадии развития патологии, согласно Клиническому протоколу оказания медицинской помощи при аномалиях родовой деятельности от 2017 года, следует прибегнуть к продлённой эпидуральной анестезии или проведению токолиза (при отсутствии противопоказаний). Токолиз подразумевает купирование родовой деятельности препаратами, которые подавляют маточные сокращения.
Эпидуральную анестезию выполняют во время активных схваток, если шейка матки раскрыта не менее чем на 3-4 см. Если ввести анальгетик раньше, то интенсивность схваток может замедлиться, что приведёт к слабости родовой деятельности. Все манипуляции выполняются под наблюдением за активностью схваток и за состоянием ребёнка.
Абсолютные противопоказания для регионарной анестезии [1]:
-
Отказ пациентки. -
Очаг инфекции (например, гнойничковые высыпания) на коже в области предполагаемой пункции или рядом с ней (до 20 см в диаметре). Если при выполнении пункции игла пройдет через инфицированную зону, возможно распространение инфекции. -
Сепсис. -
Острая гиповолемия (снижение объёма циркулирующей крови), геморрагический шок (жизнеугрожающее состояние, связанное с острой кровопотерей). -
Применение антикоагулянтов или сниженная активность свёртывающей системы крови. -
Опухоль в области предполагаемой пункции. -
Объёмные внутричерепные процессы. -
Острые заболевания ЦНС инфекционной и неинфекционной природы. -
Аллергия на местный анестетик
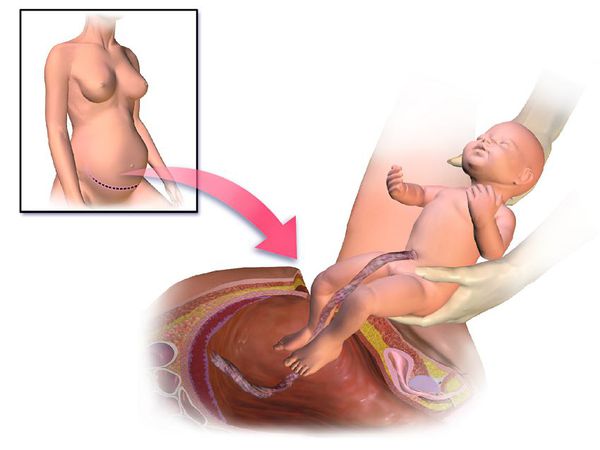
Хирургическое лечение
Родоразрешение путём кесарева сечения показано в нескольких случаях:
-
Если у роженицы отягощён акушерско-гинекологический анамнез. Например, при длительном бесплодии, невынашивании беременности, неблагоприятном исходе предыдущих родов и др. -
Если есть сопутствующие патологии: соматическае (сердечно-сосудистые, эндокринные, бронхолёгочные и др.) или акушерские (гипоксия плода, перенашивание, тазовые предлежания и неправильные вставления головки, крупный плод, сужение таза, гестоз, миома матки и др.). -
Если женщина рожает первого ребёнка после 30 лет. -
Если перечисленные медикаментозные методы и анестезиологическое пособие не привело к нормализации процесса родов и улучшению состояния пациентки и плода, -
Если есть противопоказания к применению перечисленных групп препаратов или проведению эпидуральной анестезии [1][9][12][21].

Прогноз. Профилактика
Прогноз
Прогноз развития аномальной родовой деятельности будет зависеть от следующих составляющих:
-
имеющихся жалоб; -
анамнеза; -
объективного состояния женщины и плода; -
данных о течении беременности; -
показателей, обнаруженных в ходе проведения наружного акушерского осмотра и влагалищного исследования.
Если патология обнаружена вовремя и применяются эффективные методы лечения, прогноз благоприятный как для роженицы, так и для ребёнка. Это предполагает благополучное восстановление женщины после операции или родов через естественные родовые пути.