Файл: 25. Кровозамещающие растворы. Регуляторы водносолевого обмена и кислотнощелочного состояния, переносчики кислорода, инфузионные антигипоксанты. Кровезаменителями.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 07.11.2023
Просмотров: 87
Скачиваний: 3
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
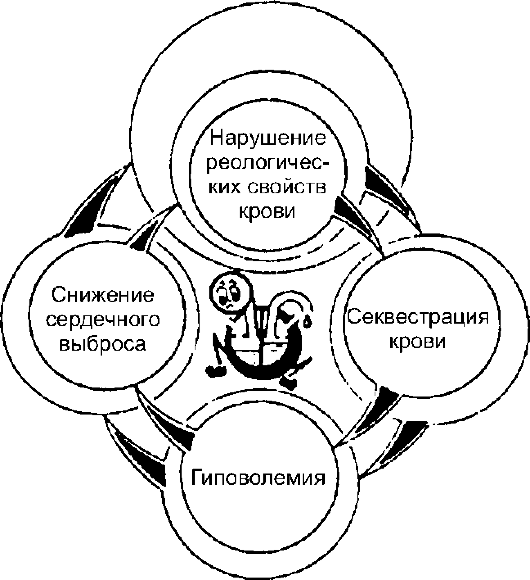
Централизация кровообращения является защитным механизмом, поддерживающим при кровопотере и гиповолемии системную гемодинамику и наиболее оптимальный кровоток в головном мозге, лёгких и сердце для обеспечения жизнедеятельности организма. Однако при длительном существовании такой ситуации возрастание периферического сосудистого сопротивления приводит к дальнейшему снижению сердечного выброса, нарушению реологических свойств крови, её секвестрации и прогрессиро- ванию гиповолемии. Так происходит формирование порочного гиповолемического круга (снизу рисунок)
3) Нарушение реологических свойств крови
Периферический кровоток зависит не только от перфузионного АД, ОЦК и тонуса сосудов. Важная роль принадлежит реологическим свойствам крови и, в первую очередь, её вязкости.
Сужение пре- и посткапилляров значительно уменьшает кровоток по капиллярам, что создает условия для агрегации эритроцитов, тром- боцитов и развития так называемого «сладжа» форменных элементов. В итоге возрастает вязкость крови. При нарастании ацидоза вследствие гипоксии тканей открываются прекапиллярные сфинктеры, тогда как посткапиллярные ещё закрыты. В этих условиях приток крови к капиллярам вызывает увеличение внутрикапиллярного давления, выход жидкости в интерстициальное пространство и создание местной гемоконцентрации, что ещё больше увеличивает вязкость крови. Таким образом, гемоконцентрация, стаз крови, ацидоз и гипоксия способствуют образованию внутрисосудистых агрегатов форменных элементов - «сладжу» эритроцитов и тромбоцитов, что вызывает блокаду капилляров и выключает их из кровотока. Кроме прогрессирующей тканевой гипоксии, это приводит к своеобразной секвестрации крови (так называемая непрямая кровопотеря), что ещё больше снижает ОЦК.
4) Метаболические изменения
Нарушения системной гемодинамики, микроциркуляции и реологических свойств крови приводят к значительному ухудшению перфузии тканей, уменьшению доставки к тканям кислорода, развитию гипоксии. Происходит смена характера метаболизма от аэробного на анаэробный. Меньше пирувата включается в цикл Кребса и переходит в лактат, что наряду с гипоксией приводит к развитию тканевого ацидоза. Ацидоз, в свою очередь, нарушает микроциркуляцию и вообще функции основных органов и систем. Кроме того, определённую роль играет кининовая система, которая активируется протеолитическими ферментами, попадающими в кровь при гипоксии поджелудочной железы, кишечника и почек.
5) Изменения в органах
Нарушения микроциркуляции и метаболизма приводят к развитию патологических процессов во всех органах, наиболее важными являются изменения в сердце, лёгких, печени и почках.
В сердце наблюдают снижение сократительной активности миокарда, уменьшение сердечного выброса.
В лёгких финалом указанных изменений метаболизма и микроциркуляции являются развитие прогрессирующего интерстициального отёка и формирование вследствие нарушения проницаемости лёгоч- но-капиллярной мембраны так называемого «шокового лёгкого».
В почках отмечают преимущественное снижение кортикального кровотока, что ведёт к падению клубочкового давления и уменьше- нию или прекращению клубочковой фильтрации, т.е. возникает олиго- или анурия. Это, в свою очередь, может привести к развитию острой почечной недостаточности.
В печени кровопотеря вызывает снижение кровотока, особенно артериального, происходит развитие центролобулярного некроза. Вследствие нарушения функций печени возрастает активность трансаминаз, снижается количество протромбина и альбумина, иногда возникает желтуха.
Понятие о геморрагическом шоке
Геморрагический шок - один из видов гиповолемического шока.
Клиническая картина шока может быть при кровопотере 20-30% ОЦК и во многом зависит от исходного состояния больного.
Выделяют три стадии геморрагического шока:
I стадия - компенсированный обратимый шок;
II стадия - декомпенсированный обратимый шок;
III стадия - необратимый шок.
Компенсированный обратимый шок - объём кровопотери, который хорошо восполняется компенсаторно-приспособительными возможностями организма больного.
Декомпенсированный обратимый шок возникает при более глубоких расстройствах кровообращения, спазм артериол уже не может поддерживать центральную гемодинамику, нормальную величину АД. В дальнейшем из-за накопления метаболитов в тканях происходит парез капиллярного русла, развивается децентрализация кровотока.
Необратимый геморрагический шок характеризуется длительной (более 12 ч) неуправляемой артериальной гипотензией, неэффективностью трансфузионной терапии, развитием полиорганной недостаточности.
28. Местная анестезия. История местной анестезии. Виды местного обезболивания. Препараты для местной анестезии. Техника отдельных видов местной анестезии. Возможные осложнения и их профилактика.
Местная анестезия
Сущность местной анестезии заключается в блокаде болевых импульсов из области операции, осуществляемой на разных уровнях, начиная от нервных рецепторов и завершая сегментами спинного мозга.
В соответствии с уровнем блока выделяют следующие виды местной анестезии:
• терминальная (блокада рецепторов);
• инфильтрационная (блокада рецепторов и мелких нервов),
• проводниковая (блокада нервов и нервных сплетений),
• эпидуральная и спинномозговая анестезия (блокада на уровне корешков спинного мозга).
Местные анестетики
Механизм действия местных анестетиков заключается в следующем. Обладая липоидотропностью, молекулы анестетика сосредоточиваются в мембранах нервных волокон, при этом они блокируют функцию натриевых каналов, препятствуя распространению потенциала действия.
В зависимости от химической структуры местные анестетики делят на две группы:
• сложные эфиры аминокислот с аминоспиртами;
• амиды ксилидинового ряда.
Сложные эфиры аминокислот с аминоспиртами
• Кокаин - исторически первый местный анестетик. Используют для терминальной анестезии. При передозировке возникают опасные осложнения со стороны ЦНС.
• Тетракаин - довольно токсичный препарат, в настоящее время вытеснен препаратами второй группы.
• Прокаин - один из наиболее широко используемых анестетиков. Применяют для инфильтрационной и проводниковой анестезии.
Амиды ксилидинового ряда
• Лидокаин даёт более выраженный местноанестетический эффект, незначительно превосходя прокаин по токсичности. Используется для инфильтрационной, проводниковой, перидуральной и спинномозговой анестезии. Как и все препараты этой группы, значительно реже, чем прокаин, вызывает аллергические реакции.
• Тримекаин - менее сильный анестетик, чем лидокаин, с теми же областями применения. Используют реже.
• Бумекаин применяют для терминальной анестезии, препарат превосходит по анестезирующему эффекту и кокаин, и тетракаин.
• Бупивакаин - один из наиболее распространённых современных препаратов. В 2-3 раза сильнее лидокаина, даёт наиболее длительный эффект. Области применения те же, что и у лидокаина.
Терминальная анестезия
Терминальная анестезия - наиболее простой метод местной анестезии. При этом в настоящее время используют тетракаин и бумекаин. Применяют при операциях в офтальмологии (наносят на роговицу), в стоматологии и ларингологии (наносят на слизистую оболочку полости рта), а также для выполнения эндоскопических исследований верхнего этажа желудочно-кишечного тракта.
Инфильтрационная анестезия
Метод инфильтрационной анестезии в отличие от терминальной применяют в хирургической практике довольно часто. Местную инфильтрационную анестезию используют при небольших нетравматичных операциях (удаление липомы, операция по поводу грыжи и пр.), особенно в тех случаях, когда наркоз представляет опасность для пациента.
Следует отметить, что инфильтрационная анестезия не должна осуществляться в гнойной хирургии (нарушение норм асептики) и онкологии (нарушение норм абластики).
Для инфильтрационной анестезии применяют прокаин, лидокаин, бупивакаин. Для усиления их эффекта в раствор добавляют сосудосуживающие препараты (эпинефрин).
В настоящее время инфильтрационную анестезию осуществляют по следующим принципам, разработанным А.В. Вишневским (метод «тугого ползучего инфильтрата»).
1. Использование низкоконцентрированных растворов местных анестетиков в большом количестве. Применяют 0,25-0,5% растворы прокаина или лидокаина, при этом во время анестезии безопасно использовать до 200-400 мл раствора (до 1 г сухого вещества анестетика).
2. Метод тугого инфильтрата. Для доступа анестетика ко всем рецепторам и мелким нервам необходимо туго инфильтрировать ткани - образуется так называемый ползучий инфильтрат по ходу предстоящего разреза. При необходимости новую инъекцию анестетика осуществляют в край инфильтрата. Таким образом, болезненным является только первое введение.
3. Послойность. Раствор анестетика вводят послойно. В первую очередь инфильтрируют кожу, за счёт обильного введения анестетика она приобретает вид «лимонной корочки». Затем после её рассечения инфильтрируют подкожную клетчатку и её рассекают. После этого анестетик вводят под фасцию, затем в мышцы, после чего пересекают указанные образования и т.д.
4. Учёт строения фасциальных футляров. Соблюдение этого принципа позволяет посредством одного вкола иглы наводнить анестетиком весь мышечно-фасциальный футляр. Важно учитывать и то, что фасция является препятствием для распространения анестетика.
5. Принцип гидравлической препаровки тканей. Введение большого количество раствора приводит к разделению анатомических образований, что в ряде случаев облегчает их препаровку.
Проводниковая анестезия
Проводниковой (или регионарной) называют анестезию, достигаемую путём подведения местного анестетика к нервному стволу или нервному сплетению проксимальнее иннервируемой им зоны, где предстоит операция. Особенностью проводниковой анестезии является постепенное начало её действия (в отличие от инфильтрационной), при этом в первую очередь достигается анестезия проксимальных отделов, а затем - дистальных, что связано с особенностью строения нервных волокон.
Основные анестетики для проводниковой анестезии: прокаин, лидокаин, бупивакаин. Используют небольшие их объёмы, но достаточно высокие концентрации (1-2% растворы).
Местный анестетик вводят обычно периневрально в определённых для каждого нервного ствола зонах. Наибольшее распространение получили следующие виды проводниковой анестезии:
• анестезия по Лукашевичу-Оберсту - при операциях на пальцах;
• анестезия по Усольцевой - при операциях на кисти;
• блокада плечевого сплетения при операциях на верхней конечности;
• блокада бедренного, седалищного и запирательного нервов при операциях на нижней конечности.
Следует отметить, что проводниковую анестезию, наряду со спинномозговой и перидуральной, всё чаще используют в современной хирургии как самостоятельно, так и в комбинации с нейролептаналгезией и другими методами общего обезболивания.
Эпидуральная и спинномозговая анестезия
Эпидуральная (перидуральная) и спинномозговая анестезии схожи как по технике выполнения, так и по уровню блокады проведе- ния болевого импульса (корешки спинного мозга). Эти виды анестезии в настоящее время широко используют при операциях на нижних конечностях, нижних частях брюшной стенки и брюшной полости. При этом возможны и самостоятельное их применение, и комбинация с методами общей анестезии.
1) Эпидуральная анестезия
Метод технически более сложный, чем спинномозговая анестезия, но имеет меньше осложнений, что связано с отсутствием повреждения мозговых оболочек.
При проведении эпидуральной анестезии используют лидокаин или бупивакаин. Пункцию осуществляют в положении больного на боку или сидя. При этом больной максимально наклоняется вперёд для увеличения промежутков между остистыми отростками (рис. 7-3).
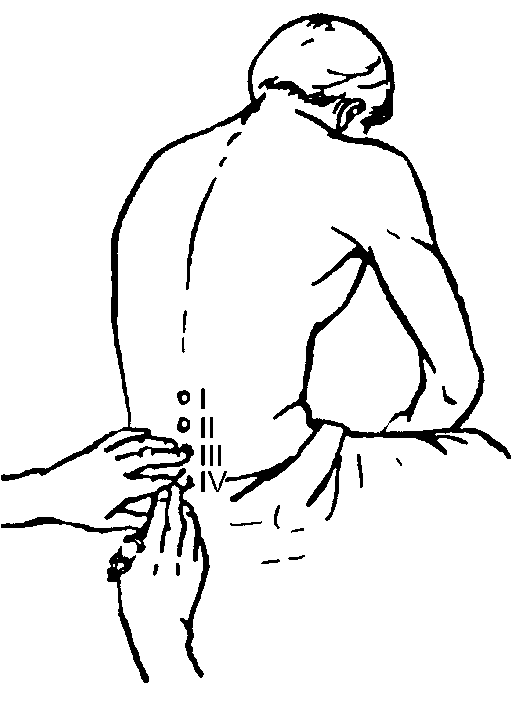
Рис. 7-3. Положение больного при эпидуральной и спинномозговой анестезии
После анестезии кожи берут специальную иглу, а в шприц набирают анестетик с пузырьком воздуха. Делают пункцию между остистыми отростками на необходимом для операции уровне. Иглу продвигают до жёлтой связки, а затем через неё (рис. 7-4). При этом ввести раствор анестетика практически невозможно, пузырёк воздуха в шприце сжимается. После прохождения связки пузырёк расширяется, и раствор легко начинает поступать внутрь. Такое падение сопротивления - основной признак проникновения в перидуральное пространство. Анестетик может быть введён однократно (для не очень продолжительных операций), но возможна и установка катетера через просвет иглы с дробным введением анестетика как вовремя, так и после операции. Адекватный признак нахождения в перидуральном пространстве - умеренная артериальная гипотензия (снижение АД на 10-20 мм рт.ст) после введения пробной дозы анестетика.