ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 05.12.2023
Просмотров: 260
Скачиваний: 2
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
нарушения развития лица могут сопровождаться неправильным положением зубов. Рост альвеолярных отростков происходит частично и вне связи с прорезыванием зубов, как часть общего роста лица.
Таким образом, в целом рост альвеолярного отростка осуществляется под направляющим влиянием факторов как связанных с зубами, так и действующих на ткани извне. Однако влияние каждого из этих факторов на указанный процесс разделить довольно трудно.
Возрастные изменения альвеолярного отростка при старении развиваются вследствие нарушения сбалансированной деятельности клеток, образующих костную ткань (снижение совокупной активности остеобластов) и резорбиру-ющих ее (повышение совокупной активности остеокластов), что в конечном итоге приводит к уменьшению массы костной ткани. Одновременно в костной ткани альвеолярного отростка снижается число клеток, обеспечивающих поддержание ее нормальной жизнедеятельности, - остеоцитов, происходит редукция сети питающих структур (сосудистых каналов), а также системы распространения и распределения питательных веществ между остеоцитами вследствие уменьшения числа, размеров и степени ветвления костных канальцев. Клеточные изменения костной ткани при старении в целом включают снижение активности остеобластогенеза, остеокластогенеза и продолжительности жизни остеоцитов. На эти возрастные изменения у пожилых женщин накладываются сдвиги, обусловленные дефицитом половых гормонов (эстрогенов), которые характеризуются ускоренным обновлением костной ткани (повышенной активностью остеобластогенеза, остеокластогенеза при снижении апоптоза остеокластов) и выраженном дисбалансе разрушения и образования костной ткани.
Процессы метаболизма и структурных преобразований костной ткани в зубной альвеоле и скелете в целом тесно взаимосвязаны. При этом возрастные изменения в костной ткани альвеолярного отростка (как и во всем скелете) у женщин выражены сильнее, чем у мужчин, в особенности после наступления менопаузы (постменопаузальный остеопороз). Потеря костной ткани в области альвеолярных отростков челюстей отмечается у 90 % людей пожилого и старческого возраста, оказывая существенное влияние на качество их жизни, поскольку она сопряжена с ускоренным разрушением пародонта и утратой зубов.
С возрастом кортикальные пластинки челюстей становятся все более пористыми, причем этот процесс протекает активнее в области альвеолярных отростков по сравнению с телами челюстей. Края зубных альвеол становятся неровными, изъеденными, нарушаются связи костной ткани с волокнами пе-риодонта. В наибольшей степени возрастные изменения проявляются в тра-бекулярной (поддерживающей) костной ткани альвеолы. Эта ткань, в норме имеющая структуру трехмерной трабекулярной сети, утрачивает свою целостность и становится прерывистой. Объем трабекулярной кости, толщина тра-бекул и их число при этом снижаются. Содержание красного костного мозга в межтрабекулярных пространствах уменьшается, а жировой ткани - увеличивается. Между тем, в ряде исследований подчеркивается, что возрастные преобразования трабекулярной кости альвеолярного отростка все же менее выражены, чем, например, в телах позвонков или шейке бедренной кости.
9.4. ЗУБОДЕСНЕВОЕ СОЕДИНЕНИЕ
9.4.1. Общая характеристика строения и функции
Зубодесневое соединение обеспечивает прочное прикрепление слизистой оболочки полости рта (десны) к поверхности твердой ткани зуба (эмали). Оно обладает уникальной структурно-функциональной организацией, поскольку прочно связывает разнородные биологические материалы - легко повреждаемую и постоянно обновляющуюся с высокой скоростью эпителиальную ткань со сравнительно инертной и необновляемой поверхностью зуба.
Зубодесневое соединение выполняет барьерную и многообразные защитные функции:
1) образует механический барьер, представленный эпителиальным пластом;
2) препятствует внедрению в периодонтальное пространство микроорганизмов, а также ограничивает проникновение в него микробных метаболитов, токсинов, антигенов и ферментов;
3) содержит ряд высокоактивных гуморальных и клеточных антимикробных механизмов.
Врожденные (неспецифические) и приобретенные (специфические) клеточные и тканевые защитные механизмы в области зубодесневого соединения Врожденные защитные механизмы
• Эпителий:
- механический барьер;
- эпителиальные противомикробные вещества.
• Нейтрофильные гранулоциты:
- фагоцитарные механизмы;
- нефагоцитарные механизмы.
• Моноциты/макрофаги, тучные клетки.
• Фибробласты.
• Жидкость десневой борозды:
- ток жидкости: удаление микробов и их метаболитов;
- антимикробные факторы жидкости десневой борозды.
Приобретенные защитные механизмы
• Дендритные антигенпредставляющие клетки.
• Макрофаги.
• Лимфоциты:
- Т-хелперы: Тх1 и Тх2;
- Т-киллеры;
- В-лимфоциты;
• Плазматические клетки (IgA, IgG).
Зубодесневое соединение состоит из двух основных структурных компонентов - эпителиального и расположенного под ним соединительнотканного (собственной пластинки).
9.4.2. Эпителий области зубодесневого соединения
Эпителиальный компонент зубодесневого соединения включает три специализированных отдела: эпителий десны, эпителий борозды и эпителий прикрепления (см. рис. 2.2, 9.13, а).
Эпителий десны, покрывающий ее обращенную в полость рта (оральную) поверхность - многослойный плоский ороговевающий, в него внедряются высокие соединительнотканные сосочки собственной пластинки слизистой оболочки (описан в главе 2).
Десневая борозда (щель) - узкое щелевидное пространство между зубом и десной, располагающееся от края свободной десны до эпителия прикрепления (см. рис. 2.2; 9.13, а). Глубина физиологической десневой борозды варьирует в пределах 0,5-3 мм, составляя, в среднем, 1,8 мм. При глубине борозды свыше 3 мм ее рассматривают как
патологическую, при этом ее обычно называют десневым карманом. После прорезывания зуба с началом его функционирования дно десневой борозды, как правило, располагается на уровне эмали выше анатомической шейки (области цементо-эмалевого соединения), однако с возрастом оно постепенно смещается апикально, и в конечном итоге дно борозды может лежать на уровне цемента в области корня апикальнее этого соединения (рис. 9.14). В просвете борозды находится жидкость десневой борозды, которая
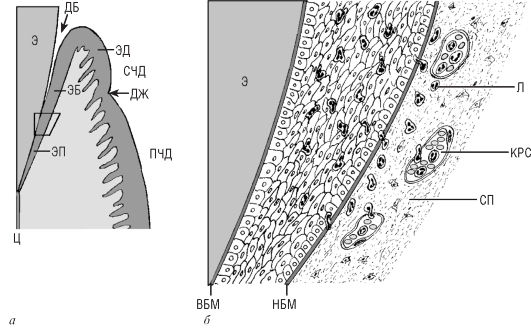
Рис. 9.13. Эпителий прикрепления. Миграция лейкоцитов из собственной пластинки слизистой оболочки десны в эпителий прикрепления: а - топография; б - микроскопическое строение участка, показанного на рис. а. Э - эмаль; Ц - цемент; ДБ - десневая борозда; ЭБ - эпителий борозды; ЭД - эпителий десны; ЭП - эпителий прикрепления; СЧД - свободная часть десны; ДЖ - десневой желобок; ПЧД - прикрепленная часть десны; СП - собственная пластинка; КРС - кровеносный сосуд; ВБМ - внутренняя базальная мембрана; НБМ - наружная базальная мембрана; Л - лейкоциты
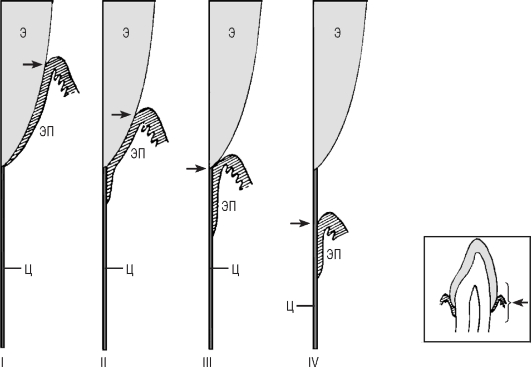
Рис. 9.14. Смещение области зубодесневого соединения с возрастом (пассивное прорезывание зуба). I стадия (во временных зубах и в постоянных в период от прорезывания постоянных зубов до 20-30-летнего возраста) - дно десневой борозды находится на уровне эмали; II стадия (до 40 лет и позже) - начало роста эпителия прикрепления вдоль поверхности цемента, смещение дна десневой борозды в сторону цементо-эма-левой границы; III стадия - переход области эпителия прикрепления с коронки на цемент; IV стадия - обнажение части корня, полное перемещение эпителия на поверхность цемента. На I и II стадиях анатомическая коронка больше клинической, на III они равны, а на IV анатомическая коронка меньше клинической. Часть авторов считают физиологическими все четыре стадии, другие - только две первых. Э - эмаль; Ц - цемент; ЭП - эпителий прикрепления. Положение дна десневой борозды отмечено стрелкой
выделяется через эпителий борозды из расположенных под ним сосудов. Она содержит десквамированные клетки эпителия борозды и прикрепления, а также мигрировавшие в борозду сквозь эпителий лейкоциты - преимущественно нейтрофильные гранулоциты.
Эпителий борозды образует латеральную стенку десневой борозды, у верхушки десневого сосочка он переходит в эпителий десны, а в направлении шейки зуба граничит с эпителием прикрепления. По строению эпителий борозды сходен с эпителием десны, однако тоньше его и в норме не ороговевает (см. рис. 2.2). Его клетки имеют сравнительно небольшие размеры и содержат значительное количество тонофиламентов. На его дифференцировку, по-видимому, влияют снаружи - омывающая его жидкость десневой борозды, содержащая разнообразные биологически активные вещества, а изнутри - состояние подлежащей соединительной ткани, которая в области эпителия прикрепления всегда резко инфильтрирована лейкоцитами. Эпителий борозды, подобно эпителию оральной
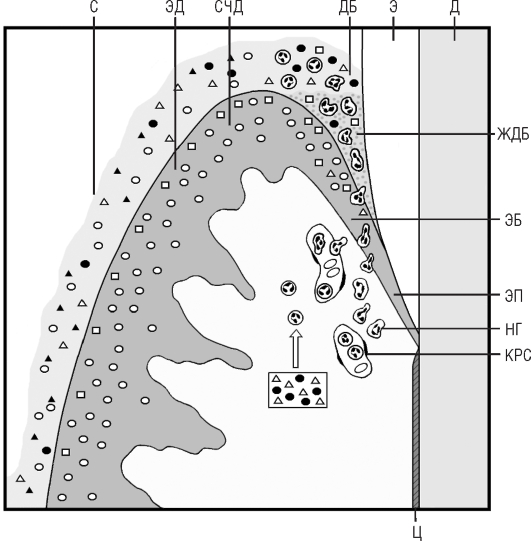
Рис. 9.15. Экспрессия различных антимикробных пептидов в области зубодесневого соединения. Нейтрофилы, содержащие α-дефензины и кателицидин LL-37, мигрируют через эпителий прикрепления в десневую борозду. Эпителий десны (оральная поверхность) и борозды экспрессирует β-дефензин-! и β-дефензин-2, а также каль-протектин (поверхностные слои). Снаружи десна омывается слюной, в состав которой входят гистатины, LL-37, а- и β-дефензины, а также другие антимикробные пептиды (см. главу 3). Жидкость десневой борозды содержит дефензины, кальпро-тектин, лизоцим и другие антимикробные пептиды. α-Дефензины - темные кружки; β-дефензины - светлые кружки; гистатины - темные треугольники; кателицидин LL-37 - светлые треугольники; кальпротектин - светлые квадраты; Э - эмаль; Д - дентин; Ц - цемент; ДБ - десневая борозда; ЭБ - эпителий борозды; ЭД - эпителий десны; ЭП - эпителий прикрепления; СЧД - свободная часть десны; КРС - кровеносный сосуд; НГ - нейтрофильные гранулоциты; С - слюна; ЖДБ - жидкость десневой борозды
поверхности десны, вырабатывает ряд антимикробных пептидов, включая дефензины и кальпротектин и (местами) кателицидин LL-37 (рис. 9.15).
Граница между эпителием борозды и собственной пластинкой слизистой оболочки ровная (плоская), так как соединительнотканные сосочки здесь отсутствуют. В эпителии борозды в норме и при патологии в умеренном количестве присутствуют клетки Лангерганса. Как эпителий, так и подлежащая соединительная ткань