Файл: Ликвородиагностика. Ликворные синдромы ликвородиагностика. Ликворные синдромы.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 11.01.2024
Просмотров: 1307
Скачиваний: 7
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Течение длительное, ремиттирующее, с резко выраженными периодами ухудшения и ремиссиями в течение нескольких месяцев и даже лет. Спонтанного излечения не наблюдается.
Диагностика. У большинства больных положительны РСК с цистицеркозным антигеном в крови и цереброспинальной жидкости. При исследовании цереброспинальной жидкости обнаруживаются лимфоцитарный и эозинофильный цитоз, иногда повышение уровня белка (от 0,5 до 2 г/л), в некоторых случаях - сколекс и обрывки капсулы цистицерка.
Люмбальную пункцию следует производить осторожно, выпуская ликвор под мандреном, так как при цистицеркозе IV желудочка одномоментное извлечение большого количества цереброспинальной жидкости может привести к вклинению в области большого отверстия. При КТ и МРТ выявляются кисты (возможно, с обызветствлением), зоны инфаркта. Возможно выявление цистицерков на глазном дне, по данным рентгенографии - в мышечной ткани конечностей, шеи, груди. Дифференциальная диагностика проводится с опухолью мозга, нейросифилисом, другими формами подострых и хронических поражений головного мозга.
Лечение. Применяются препараты с противопаразитарным, противоглистным действием (албендазол, празиквантель), курс лечения составляет 2-4 нед. Следует иметь в виду, что в начале курса терапии возможно ухудшение состояния больного вследствие массивной гибели паразита и нарастания интоксикации. Для коррекции этих нарушений проводится дезинтоксикация, назначают кортикостероиды (дексаметазон), нестероидные противовоспалительные средства. В случае крупных солитарных цистицерков, оказывающих компрессионное влияние на мозговую ткань, окклюзии ликворопроводящих путей обсуждается вопрос о целесообразности хирургического вмешательства.
Профилактика подразумевает соблюдение правил личной гигиены, соответствующую обработку пищевых продуктов, строгий санитарный надзор на бойнях.
Прогноз обусловлен распространенностью поражения головного мозга; при множественном цистицеркозе и цистицеркозе IV желудочка прогноз всегда серьезный. Смерть может наступить во время эпилептического статуса или при развитии острой окклюзионной гидроцефалии. При своевременно начатом лечении возможно рассасывание кист, подтверждаемое результатами КТ или МРТ.
Эхинококкоз головного мозга
Эхинококкоз - паразитарное заболевание, вызываемое ленточным гельминтом Echinococus granulosus. Распространено преимущественно в скотоводческих районах.
Патоморфология. Заражение происходит при попадании в желудочно-кишечный тракт человека яиц эхинококка - личиночной стадии ленточного червя, при употреблении зараженной воды, овощей, мяса, молока. Различают солитарный и рацемозный эхинококкоз. В первом случае имеются одиночные кисты, нередко достигающие очень больших размеров (диаметром 5-6 см и более). При рацемозных эхинококках в ткани головного и спинного мозга располагаются грозди пузырей, вокруг которых имеются выраженные реактивные изменения. Вокруг эхинококка формируется соединительнотканная капсула, окруженная валиком из воспалительно измененной мозговой ткани, обнаруживаются очаги размягчения и кровоизлияний.
Клинические проявления. Клиническая картина эхинококкоза головного мозга складывается из гипертензионного синдрома и очаговых симптомов, сходных с проявлениями опухоли мозга. Гипертензионный синдром проявляется головными болями, головокруженим, рвотой, застойными дисками зрительных нервов. Очаговые симптомы зависят от локализации паразита. Наиболее часто возникают фокальные эпилептические припадки с последующим развитием пареза в тех конечностях, в которых имелись судороги. Психические расстройства включают в себя слабоумие, депрессию. Течение неуклонно прогрессирующее, с нарастанием очаговых симптомов и повышением внутричерепного давления.
Прогноз определяется локализацией и количеством эхинококков в мозговом веществе. При многокамерном эхинококкозе прогноз неблагоприятный.
Диагностика. Специфические реакции - кожная проба Кацони и РСК Гедина-Вейнберга. В крови обычно обнаруживается эозинофилия. В цереброспинальной жидкости выявляются небольшой плеоцитоз с эозинофилами и незначительное повышение уровня белка. Размер, расположение эхинококков определяют при помощи КТ или МРТ.
Лечение. Применяют препараты, оказывающие противопаразитарное, противоглистное действие (албендазол, празиквантель, мебендазол). При одиночном эхинококке, доступном для хирургического лечения, показано его оперативное удаление.
Пациент жалуется на слабость рук, больше кистей нарушение жевания, глотания, затрудненное дыхание. Эти нарушения нарастают на протяжении двух лет, заболел постепенно без видимой причины. При осмотре: бульбарный синдром с нарушением дыхания, верхний смешанный парапарез, фасцикулляции мышц верхнего плечевого пояса, рефлекторная пирамидная недостаточность в ногах. Нарушения дыхания нарастают. ЧД 10 в мин., цианоз. Больному диагностирован БАС.
В какое отделение необходимо госпитализировать больного немедленно?
А. Реанимационное
Б. Неврологическое
В. Инфекционное
Г. Терапевтическое

В

С

А
Пациент жалуется на слабость рук и ног преимущественно дистальных отделов, нарушение глотания, сиплость голоса. При неврологическом обследовании выявлены: бульбарный синдром, периферический дистальный тетрапарез. Данные нарушения развились через неделю после перенесенного вирусного заболевания верхних дыхательных путей.
Какой диагноз можно предположить?
А. Полиневрит Гийена-Барре
Б. Острый поперечный миелит
В. Энцефаломиелит
Г. Менингоэнцефалит

Д

А

С

В
У больного был заподозрен вторичный отогенный менингоэнцефалит. Для определения дальнейшей лечебной тактики необходимо исключить абсцесс головного мозга.
Какое исследование нужно провести больному для уточнения этого диагноза?
-
Электроэнцефалографию -
Рентгенографию околоносовых пазух -
Люмбальную пункции -
КТ головного мозга

2

3

4

1
Начало формы
Конец формы
Вегетативная нервная система и основные синдромы поражения
Вегетативная нервная система и основные синдромы поражения
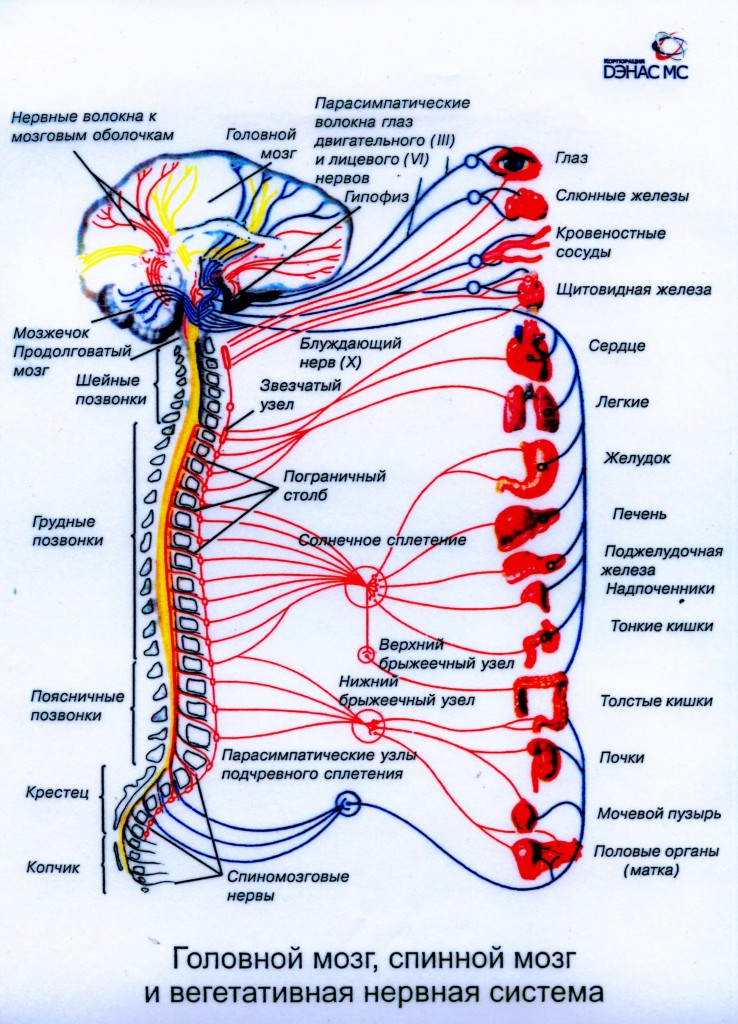
Вегетативная (автономная) нервная система регулирует все внутренние процессы организма: функции внутренних органов и систем, желез, кровеносных и лимфатических сосудов, гладкой и частично поперечно-полосатой мускулатуры, органов чувств. Она обеспечивает гомеостаз организма, т.е. относительное динамическое постоянство внутренней среды и устойчивость его основных физиологических функций (кровообращение, дыхание, пищеварение, терморегуляция, обмен веществ, выделение, размножение и др.). Кроме того, вегетативная нервная система выполняет адаптационно-трофическую функцию – регуляцию обмена веществ применительно к условиям внешней среды.
Термин «автономная нервная система» отражает управление непроизвольными функциями организма. Автономная нервная система находится в зависимости от высших центров нервной системы. Между автономной и соматической частями нервной системы существует тесная анатомическая и функциональная взаимосвязь. В составе черепных и спинномозговых нервов проходят вегетативные нервные проводники.
Основной функцией вегетативной нервной системы является:

способность воспринимать чувствительные раздражители

рефлекторно-автоматическая двигательная активность

произвольная двигательная активность

поддержание гомеостаза
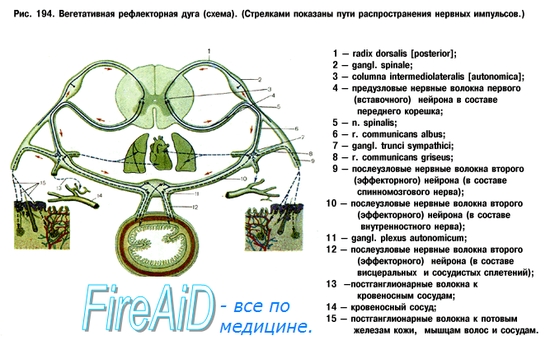
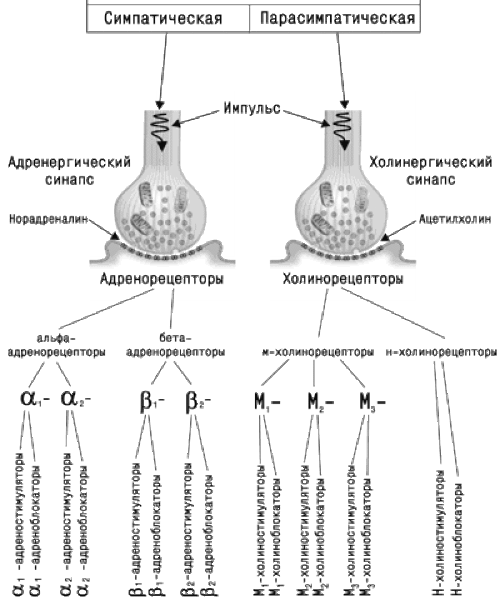
Основной морфологической единицей вегетативной нервной системы, как и соматической, является нейрон, а основной функциональной единицей – рефлекторная дуга. В вегетативной нервной системе имеются центральный (клетки и волокна, располагающиеся в головном и спинном мозге) и периферический (все остальные ее образования) отделы. Выделяют также симпатическую и парасимпатическую части. Основное различие их состоит в особенностях функциональной иннервации и определяется отношением к средствам, воздействующим на вегетативную нервную систему. Симпатическая часть возбуждается адреналином, а парасимпатическая – ацетилхолином. Тормозящее влияние на симпатическую часть оказывает эрготамин, а на парасимпатическую – атропин.
Симпатическая часть вегетативной нервной системы.
Ее центральные образования расположены в коре большого мозга, гипоталамических ядрах, стволе мозга, в ретикулярной формации, а также в спинном мозге (в боковых рогах). Корковое представи13тельство выяснено недостаточно. От клеток боковых рогов спинного мозга на уровне от СVIII до LII начинаются периферические образования симпатической части. Аксоны этих клеток направляются в составе передних корешков и, отделившись от них, образуют соединительную ветвь, которая подходит к узлам симпатического ствола.
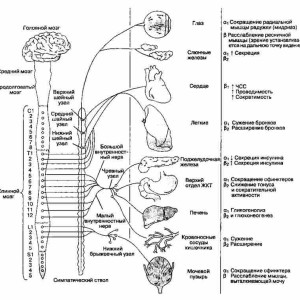
Здесь часть волокон заканчивается. От клеток узлов симпатического ствола начинаются аксоны вторых нейронов, которые вновь подходят к спинномозговым нервам и заканчиваются в соответствующих сегментах. Волокна, которые проходят через узлы симпатического ствола, не прерываясь, подходят к промежуточным узлам, находящимся между иннервируемым органом и спинным мозгом. От промежуточных узлов начинаются аксоны вторых нейронов, направляющиеся к иннервируемым органам. Симпатический ствол располагается вдоль боковой поверхности позвоночника и в основном имеет 24 пары симпатических узлов: 3 шейные, 12 грудных, 5 поясничных, 4 крестцовых. Так, из аксонов клеток верхнего шейного симпатического узла формируется симпатическое сплетение сонной артерии, из нижнего – верхний сердечный нерв, образующий симпатическое сплетение в сердце (оно служит для проведения ускорительных импульсов к миокарду). От грудных узлов иннервируются аорта, легкие, бронхи, органы брюшной полости, от поясничных – органы малого таза.
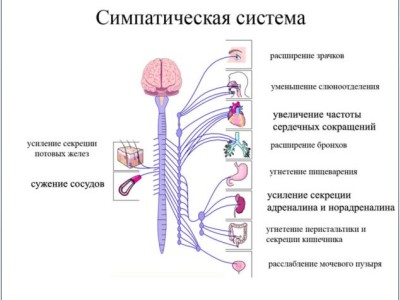
Расположение первых нейронов симпатического отдела вегетативной нервной системы?

боковые рога тораколюмбального отдела спинного мозга

симпатические превертебральные и паравертебральные ганглии

шейное и поясничное утолщение спинного мозга

боковые рога сакрального отдела спинного мозга
Парасимпатическая часть вегетативной нервной системы.
Ее образования начинаются от коры большого мозга, хотя корковое представительство, так же как и симпатической части, выяснено недостаточно (в основном это лимбико-ретикулярный комплекс).
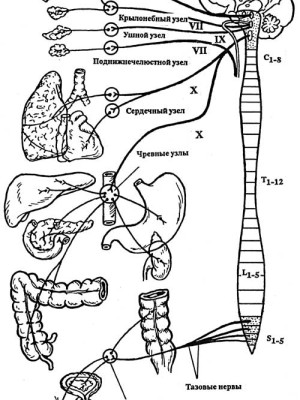
Выделяют мезенцефальный и бульбарный отделы в головном мозге и сакральный – в спинном мозге. Мезенцефальный отдел включает клетки черепных нервов: III пара – добавочное ядро Якубовича (парное, мелкоклеточное), иннервирующее мышцу, суживающую зрачок; ядро Перлиа (непарное мелкоклеточное) иннервирует ресничную мышцу, участвующую в аккомодации. Бульбарный отдел составляет верхнее и нижнее слюноотделительные ядра (VII и IX пары); Х пара – вегетативное ядро, иннервирующее сердце, бронхи, желудочно-кишечный тракт, его пищеварительные железы, другие внутренние органы. Сакральный отдел представлен клетками в сегментах SIII—SV, аксоны которых образуют тазовый нерв, иннервирующий мочеполовые органы и прямую кишку.