Добавлен: 11.01.2024
Просмотров: 59
Скачиваний: 2
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Министерство здравоохранения Республики Беларусь
Учреждение образования
“Гомельский государственный медицинский университет”
Кафедра хирургических болезней №1 с курсом сердечно-сосудистой хирургии
Реферат
Тема: Синдром диабетической стопы.
Подготовил студент группы Л-620
Судас Владислав Юрьевич
Проверил преподаватель
Куликович Юлия Константиновна
Гомель
2023
Оглавление
Введение 3
Эпидемиология 4
Патогенез синдрома диабетической стопы 4
Заболевания периферических артерий 5
Классификация 6
Клиника синдрома диабетической стопы 7
Клиника нейропатической формы СДС: 7
Остеоартропатия Шарко 8
Диагностика 8
Осмотр 9
Пальпация 9
Оценка наличия сенсорной нейропатии монофиламентом или биотензиометрией (при отсутствии такой возможности можно использовать легкое прикосновение ватой, укол булавкой), оценка вибрационной чувствительности с помощью камертона 125 Гц. 9
Лечение синдрома диабетической стопы 10
Лечение нейропатической формы СДС 12
Список используемой литературы 13
Введение
Синдром диабетической стопы (СДС) — инфекция, язва и/или деструкция глубоких тканей стопы, связанная с нарушением нервной системы и снижением магистрального кровотока в артериях нижних конечностей различной степени тяжести (Международная рабочая группа по диабетической стопе, 2000).
Синдром диабетической стопы — одно из грозных осложнений сахарного диабета, которое, как правило, сопровождает длительная госпитализация, снижение качества жизни, большие экономические затраты. Результатом данного осложнения часто является ампутация нижней конечности, что приводит к инвалидизации и увеличивает риск летального исхода.
Эпидемиология
Синдром диабетической стопы возникает у 15 % больных сахарным диабетом в течение жизни, а 15–20 % из них подвергаются ампутациям. Около 85 % ампутаций предшествует развитие диабетической язвы.
Патогенез синдрома диабетической стопы
Патогенез СДС заключается в комплексном взаимодействии различных факторов, основные из которых нейропатия, заболевания артерий и инфекция.
В патогенезе СДС играет роль моторная, автономная и сенсорная периферическая полинейропатия. Нейропатия обнаруживается у 25–30 % больных сахарным диабетом чаще у тех, чей стаж диабета составляет более 10 лет и у пациентов с плохо контролируемым диабетом.
Нарушение иннервации мышечного каркаса (моторная полинейропатия) на стороне повреждения приводит к нарушению баланса между ее сгибателями и разгибателями, что приводит к анатомической деформации стопы и создает патологические костные выступы и патологические точки давления. Это приводит к локальной ишемии, повреждению кожи и формированию язв.
Автономная нейропатия приводит к снижению потоотделения — кожа становится сухой, на ней образуются трещины с последующим инфицированием.
Потеря чувствительности как проявление сенсорной периферической полинейропатии приводит к тому, что пациент не обращает внимания на травмы нижней конечности. В результате многие раны остаются незамеченными и прогрессируют, так как поврежденная зона длительно подвергается воздействию сил давления и трения при ходьбе.
Гликозилирование сухожилий и капсул суставов ведет к снижению подвижности суставов и постепенному развитию контрактуры. Контрактура ахиллова сухожилия приводит к увеличению давления на подошвенную 4 поверхность передних отделов стопы, поэтому часто ассоциируется с развитием подошвенных язв в передних отделах стопы. Этот феномен также объясняет частое образование подошвенных язв по наружной поверхности стопы после трансметатарзальных ампутаций.
Артропатия Шарко.
В международном соглашении по диабетической стопе 1999 г. остеоартропатия Шарко определена как неинфекционная деструкция костей и суставов стоп, ассоциированная с диабетической нейропатией.
Патогенез данного синдрома является следствием периферической нейропатии, результатом комбинации моторной, автономной и сенсорной нейропатии, при котором мышечная слабость и ослабление связочного аппарата суставов приводят к изменению сводов стопы. В дальнейшем автономная денервация приводит к усилению кровотока в кости, воздействуя на гладкую мускулатуру сосудов, с последующим развитием деминерализации и остеолиза костей.
В настоящее время считается, что ключевым изменением, которое запускает начало патологического процесса, является воспаление, которое характеризуется усиленным выделением лейкоцитами провоспалительных цитокинов, преимущественно ФНО-альфа и ИЛ-1бета. Провоспалительные цитокины вызывают усиление экспрессии фактора транскрипции ядра NFkappaB, который вызывает ряд эффектов, включая стимуляцию созревания остеокластов. Запускать воспалительный процесс могут различные события, включая небольшую травму, инфекцию, предшествующую язву. В свою очередь снижение сенсорной иннервации и отсутствие защитной реакции способствует продолжительному механическому повреждению тканей, вовлеченных в воспалительный процесс, что усиливает воспаление.
Заболевания периферических артерий
Риск развития заболеваний периферических артерий у пациентов с сахарным диабетом в 4 раза выше, чем в общей популяции. Наличие макроангиопатии в 10–16 раз увеличивает риск ампутации и является очень высоким риском смерти от сердечно-сосудистых заболеваний. Ангиопатия обнаруживается у 50 % пациентов с язвами при СДС.
Диабет приводит к таким метаболическим изменениям, как дислипидемия, гипертензия, гипергликемия и инсулинорезистентность, что усиливает атерогенез. Это приводит к дисфункции эндотелиальных клеток, что вызывает вазоконстрикцию, воспаление и атерогенез. Дисфункция тромбоцитов приводит к повышенному тромбогенезу.
Патогенез атеросклероза у пациентов с сахарным диабетом тот же, что и у пациентов без него, тем не менее, у пациентов с сахарным диабетом имеются определенные особенности клинического течения данного заболевания:
характерно дистальное поражение сосудов (подколенная артерия и артерии голени);
двусторонняя и множественная локализация процесса, генерализация заболевания, плохое коллатеральное кровообращение;
окклюзия более протяженных участков артерий;
при сахарном диабете наиболее часто встречается сочетание стеноза/окклюзии поверхностной бедренной артерии с мультифокальными окклюзиями подколенного сегмента, в то время как при периферических заболеваниях сосудов на фоне облитерирующего атеросклероза у пациентов без сахарного диабета чаще поражается аорто-подвздошный, бедренный сегменты и подколенные артерии;
развитие процесса в более молодом возрасте;
быстрое прогрессирование;
сопоставимая по частоте заболеваемость мужчин и женщин;
в клинике может отсутствовать перемежающаяся хромота;
кальцификация средней оболочки артерий (артериосклероз Менкеберга).
Помимо ухудшения кровотока по магистральным артериям, может быть нарушена автономная регуляция кровотока в коже вследствие артериовенозного шунтирования. Это приводит к тому, что стопа остается теплой и розовой, при этом ишемизированной, получая недостаточно питания и кислорода.
Классификация
-
Патогенетичекая:
-
нейропатическая форма, при которой преобладающим фактором патогенеза является нейропатия; -
нейроишемическая форма, при которой, несмотря на наличие нейропатии, основным патогенетическим фактором является окклюзия магистральных артерий.
-
Классификация язв по Вагнеру — Меггиту (Wagner — Meggit) учитывает глубину язвы, наличие инфекции и некроза тканей:
-
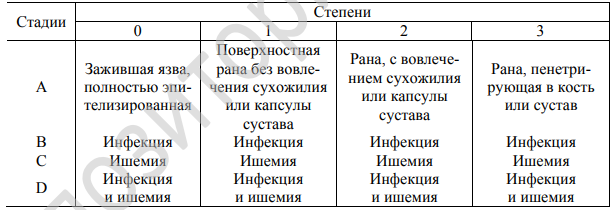
Классификация Техасского университета (The University of Texas Wound Classification System) учитывает параметры, не включенные в классификацию Вагнера — Меггита, а также учитывает глубину, наличие инфекции и ишемии нижних конечностей:

-
Классификация Международной рабочей группы по диабетической стопе (International Working Group on the Diabetic Foot (IWGDF) ) оценивает риск осложнений:

Клиника синдрома диабетической стопы
Клиника нейропатической формы СДС:
парестезии (онемение, зябкость, «мурашки», «жжение» и т. п.);
болезненные тонические судороги (чаще в икроножных мышцах);
слабость, тяжесть в н/конечностях;
снижение болевой, температурной, тактильной и вибрационной чувствительности по типу «носков и перчаток» (возможен болевой синдром);
снижение и исчезновение периостальных рефлексов;
деформация стопы, нарушение походки;
вегетативно-трофические нарушения: снижение потоотделения вплоть до ангидроза, истончение и шелушение кожи, образуются гиперкератозы, мозоли, трещины, стопа теплая, отечна (если нет сопутствующей диабетической ангиопатии);
трофические язвы располагаются в зонах повышенного давления (часто — вызванного деформацией стоп).
Клиника нейроишемической формы СДС:
болевой синдром, перемежающаяся хромота менее выражены;
похолодание конечностей;
отсутствие пульсации на тыльной артерии стопы и проксимальнее;
выпадение волос на тыльной поверхности стопы;
снижение температуры кожи стопы, цианоз, бледность или краснота кожи стопы.
Остеоартропатия Шарко
Начало заболевания проявляется, как правило, безболезненными ощущениями при функциональной нагрузке на конечность (чувство «хру- 8 ста» в стопе, «провала» во время ходьбы), реже — умеренной болезненностью и отечностью стопы. Сенсорная функция может находиться на различной стадии расстройства (вплоть до полного отсутствия). В анамнезе может быть травма.
Клиническая картина остеоартропатии Шарко (после манифестации) включает 4 фазы развития:
Острая фаза характеризуется выраженным отеком, гиперемией и локальной гипертермией стопы, которые могут сопровождаться интоксикационным синдромом и лихорадкой. Длительность острой фазы составляет в среднем 3–4 недели.
Подострая фаза длится от 3–4 недель до 3–4 месяцев (редко более), характеризуется костной фрагментацией и началом деформации стопы. Воспалительная реакция и отечный синдром, как правило, снижаются.
Хроническая фаза характеризуется стиханием воспалительных процессов и деформацией стопы. Вид деформации зависит от локализации поражения и от вовлеченных в патологический процесс костно-суставных структур. В типичных случаях деформации костей развиваются по типу «пресс-папье» («стопы-качалки», «коромысла»), что сопровождается вальгусной деформацией внутреннего края стопы в области предплюсны, крючкообразной деформацией пальцев, нарушаются функциональные способности конечности.
Фаза осложнений развивается в условиях отсутствия должной лечебнопрофилактической помощи (включая прежде всего ортопедическое пособие).
Некоторые авторы выделяют следующие фазы:
острая фаза (отек, гиперемия, разрушение суставов);
фаза стабилизации (абсорбция фрагментов костей, интеграция и сращение суставов);
фаза ремоделирования (нарушение нормальной архитектоники костей стопы с формированием стойкой деформации стопы).