Файл: Современные методы диагностики и лечния инфаркта миокарда.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 05.12.2023
Просмотров: 135
Скачиваний: 1
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
СОДЕРЖАНИЕ
1. 3 Определение кардиомаркеров
1.4 Инструментальные методы исследования
2. 1 Купирование болевого приступа
2. 2 Ограничение размеров первичного очага поражения миокарда
2. 3 Профилактика и лечение осложнений
2. 4 Хирургические методы лечения
4. 2 Данные физикального обследования.
4. 3 Лабораторные методы диагностики.
4. 4 Инструментальные методы диагностики.
4. 5 Диагноз, выставленный при поступлении пациента в стационар.
Данная операция при коронарном синдроме является одним из вариантов радикального лечения пациента. Ее проводят в случаях, когда состояние венечного сосуда не позволяет поставить стент или при ретромбозе установленного устройства (в такой ситуации у больного извлекают артерию вместе с пружинкой и на ее место имплантируют шунт). В остальных случаях преимущество выбора всегда за малоинвазивной методикой (стентирование, баллоннирование и прочими). На сегодняшний день существенным недостатком является сложность и стоимость шунтирования.7
3. МЕДИКАМЕНТЫ
Нитроглицерин
Сублингвальный прием нитроглицерина (нитрокора, нитроспрея) (повторно по 0,5 мг в таблетках или 0,4 мг в аэрозоле). Применение их снижает летальность до 30% в первые 7 дней болезни, это наиболее очевидно при инфарктах передней локализации.
B–адреноблокаторы
Лечение b-блокаторами начинают с внутривенного введения (метопролол, атенолол, пропранолол) – 2–3 раза или столько, сколько потребуется, чтобы оптимально снизить частоту сердечных сокращений. В последующем переходят на прием препаратов внутрь: метопролол 50 мг каждые 6 ч в первые 2 сут, атенолол по 50 мг каждые 12 ч в течение суток, а затем подбирают дозу индивидуально для каждого больного.
Ингибиторы АПФ
Способны приостанавливать расширение, дилатацию левого желудочка, истончение миокарда, т.е. воздействовать на процессы, приводящие к ремоделированию миокарда левого желудочка и сопровождающиеся серьезным ухудшением сократительной функции миокарда и прогноза. Установлено, что лечение каптоприлом в дозе 150 мг/сут у пациентов без клинических признаков недостаточности кровообращения, но при наличии фракции выброса ниже 40% существенно улучшало прогноз. Таким образом, АПФ (каптоприл 150 мг/сут, рамиприл 10 мг/сут, лизиноприл 10 мг/сут и др.) целесообразно назначать большинству больных ИМ, независимо от его локализации и наличия или отсутствия сердечной недостаточности.
Дезагреганты и антикоагулянты
Применение при остром ИМ дезагрегантов, в частности ацетилсалициловой кислоты, способствует уменьшению тромбоза, причем максимальный эффект препарата достигается достаточно быстро после приема первоначальной дозы 300 мг и стабильно поддерживается при ежедневном приеме ацетилсалициловой кислоты в небольших дозах –
от 100 до 250 мг/сут. Длительное применение препарата существенно снижает частоту повторныех инфарктов – до 25%, поэтому прием ацетилсалициловой кислоты рекомендуется на неопределенно долгое время.
*Еще одна группа препаратов, воздействующих на тромбоциты, это блокаторы гликопротеина IIВ/IIIА тромбоцитов. В настоящее время известна и доказана эффективность применения двух представителей данного класса – это абсиксимаб и тирофебан. По механизму действия эти препараты выгодно отличаются от ацетилсалициловой кислоты, так как блокируют большинство известных путей активации тромбоцитов.
Из антитромботических препаратов по-прежнему широко используется антикоагулянт гепарин, который в основном назначают для профилактики повторных инфарктов, для предупреждения тромбозов и тромбоэмболий. Дозу подбирают так, чтобы частичное тромбопластиновое время увеличилось в 2 раза по сравнению с нормой. Средняя доза – это 1000 ЕД/ч в течение 2–3 дней, подкожное введение гепарина рекомендуется при медленной активизации пациентов.
*В настоящее время имеются данные об использовании низкомолекулярных гепаринов, в частности эноксипарина и фрагмина. Основные их преимущества состоят в том, что они:
-
фактически не требуют лабораторного контроля за показателями свертываемости крови -
не требуют специальной аппаратуры, для их введения -
существенно эффективнее чем нефракционированные гепарины.
Тромболетическая терапия
При отсутствии противопоказаний тромболитическую терапию целесообразно проводить всем больным в первые 12 ч болезни. Сегодня абсолютными противопоказаниями к тромболитической терапии считаются подозрение на расслоение аорты, активное кровотечение и предшествующий геморрагический инсульт.
Основным путем введения тромболитических препаратов является внутривенный. Все используемые препараты, тромболитики первого поколения, такие как стрептокиназа (1 500 000 ЕД в течение 1 ч) – урокиназа (3 000 000 ЕД в течение 1 ч), второго поколения – тканевой активатор плазминогена (100 мг болюсом плюс инфузия), проурокиназа (80 мг болюсос плюс инфузия 1 ч) – являются высокоэффективными тромболитиками.
*Для купирования тошноты и рвоты рекомендуют в/в введение 10-20 мг метоклопрамида (церукала, реглана).8
4. КЛИНИЧЕСКИЙ СЛУЧАЙ
Пациент В., муж., 76 лет, пенсионер, рост 160 см, вес 60 кг. Поступил в приемное отделение кардиологического центра 10 февраля 2019 г. по экстренным показаниям с жалобами на рецидивирующие в течение последних 2-х дней приступы сердечной астмы в покое, нарастающую слабость.
4. 1 Из анамнеза:
Артериальная гипертензия регистрируется в течение 20 лет, максимальные цифры артериального давления (АД) ‒ до 180/100 мм рт. ст. На фоне лечения адаптирован к АД 125/90 мм рт. ст. В 2008 г. перенес острое нарушение мозгового кровообращения по ишемическому типу с остаточными явлениями грубого неврологического дефицита (афазии и гемипареза справа). Передвижения пациента ограничены квартирой. В 2011 г. без предшествующей стенокардии перенес ИМ передней локализации. Тогда же проведена коронарография, выявившая многососудистое поражение коронарных артерий (стеноз ствола левой коронарной артерии (ЛКА) в дистальном сегменте ‒ 75%, субтотальный стеноз передней нисходящей артерии (ПНА) ‒ 99%). Коллегиально определена консервативная тактика ведения пациента в связи с его отказом от последующего коронарного шунтирования.
После выписки из стационара (2011 г.) в постинфарктном периоде выявлена дисфункция левого желудочка со снижением фракции выброса до 42% и формированием постинфарктной тромбированной аневризмы верхушки. В течение последующих лет пациент отмечал одышку в пределах II‒III функционального класса сердечной недостаточности по классификации NYHA. Постоянно принимает: эналаприл 20 мг/сут; ацетилсалициловую кислоту 150 мг/сут; карведилол 25 мг/сут; симвастатин 40 мг/сут.
Настоящее ухудшение развилось в виде сердечной астмы в течение 2-х суток. На догоспитальном этапе 10.02.2019 по ЭКГ зафиксирован пароксизм желудочковой тахикардии со снижением АД до 80/60 мм рт. ст., купированный внутривенным введением амиодарона 300 мг. Кроме того, на этапе скорой медицинской помощи внутривенно введены следующие препараты: морфин 1,0% 1,0 мг; фуросемид 40 мг; дофамин инфузионно 5,0 мл на 250 мл хлорида натрия 0,9%. Из сопутствующей патологии: в течение 12 лет язвенная болезнь желудка, в настоящее время вне обострения, и в течение 7 лет хронический пиелонефрит на фоне доброкачественной гиперплазии предстательной железы и мочекаменной болезни.
4. 2 Данные физикального обследования.
При поступлении пациент предъявлял жалобы на одышку в положении сидя, слабость. При осмотре врачом приемного отделения определено ясное сознание и моторная афазия. АД ‒ 118/70 мм рт. ст., частота сокращений сердца (ЧСС) – 62 уд/мин, при аускультации тоны сердца ритмичные, в нижних отделах легких мелкопузырчатые влажные хрипы, слева ослабление везикулярного дыхания, частота дыхания (ЧД) – 21 в минуту.
Представлены результаты обследования пациента.
4. 3 Лабораторные методы диагностики.
Общий анализ крови:гемоглобин – 167 г/л; эритроциты – 5,36×1012/л; лейкоциты – 10,5×109/л; тромбоциты ‒ 326×109 /л.
Биохимический анализ крови: тропонин I – 2,99 нг/мл (норма до 0,4 нг/мл); калий сыворотки – 4,0 ммоль/л; натрий – 141 ммоль/л; сахар крови – 10,2 ммоль/л (тощаковая гликемия утром следующих суток – 5,5 ммоль/л); креатинкиназа общей фракции – 488 Ед/л; кретинкиназа МВ-фракции – 52,2 Ед/л (норма до 25 Ед/л); креатинин крови – 112 мкмоль/л (норма 62‒124 мкмоль/л); мочевина – 13,1 ммоль/л (норма 3,8‒7,3 ммоль/л); общий холестерин – 5,7 ммоль/л.
Коагулограмма: РФМК – 5,5 мг% (норма до 3 мг%); АЧТВ – 23 с; МНО ‒ 1,22.
Кислотно-щелочное состояние: рН ‒ 7,236; рСО2 ‒ 44,7 мм рт. ст.; рО2 – 23 мм рт. ст.; ВEd = –8,5 (метаболический ацидоз).
Скорость клубочковой фильтрации: по формуле MDRD: 58,8 мл/мин/1,73 м2; по формуле CKD-EPI: 54 мл/мин/1,73 м2.
4. 4 Инструментальные методы диагностики.
Заключение по ЭКГ в приемном отделении: ритм синусовый, ЧСС 67 уд/мин. Поздние одиночные мономорфные желудочковые экстрасистолы. АВ-блокада I степени. Рубцовые изменения в передней стенке левого желудочка с аневризмой. Необходимо исключить течение повторного ИМ в передней стенке левого желудочка в зоне рубца.
ЭхоКГ от 10.02.2019: КДР ‒ 5,8 см; левый желудочек по Тейхольцу: конечный систолический размер ‒ 5,0 см, конечный диастолический объем ‒ 167 мл, конечный систолический объем ‒ 118 мл, фракция выброса левого желудочка ‒ 29%; размер левого предсердия ‒ 4,4 см; межжелудочковая перегородка ‒ 1,1 см; аорта ‒ 3,8 см; ударный объем – 49 мл. Ультразвуковые признаки аневризмы верхушки левого желудочка на участке 5 см. На митральном клапане выявлена регургитация II‒III степени. На аортальном клапане – регургитация в выходном отделе левого желудочка, кальциноз створок. Градиент на аортальном клапане ‒ 9 мм рт. ст. На трикуспидальном клапане определена регургитация I степени. Систолическое давление в легочной артерии – 38 мм рт. ст. Заключение: гипертрофия и дилатация левого желудочка, левого предсердия, сократительная способность миокарда левого желудочка выраженно снижена. Склероз аорты с поражением аортального клапана, относительная недостаточность митрального клапана. Легочная гипертензия.
Рентгенография органов грудной клетки от 10.02.2019: расширение сердца в поперечнике, усиление легочного рисунка в S10 слева, как проявление левосторонней нижнедолевой пневмонии.
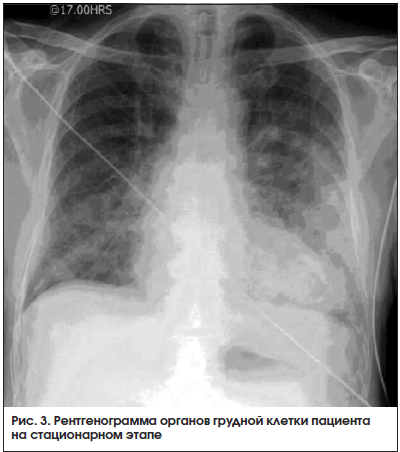
4. 5 Диагноз, выставленный при поступлении пациента в стационар.
Основной диагноз: ишемическая болезнь сердца. ИМ от 9‒10.02.2019, повторный (2), Q-необразующий, передний распространенный, без подъема сегмента ST, астматический вариант начала, осложненный пароксизмом желудочковой тахикардии от 10.02.2019 (купирована медикаментозно на этапе скорой медицинской помощи), сердечной астмой, Killip II. Постинфарктный (2011) кардиосклероз. Хроническая сердечная недостаточность IIА, функциональный класс IV. Относительная недостаточность митрального клапана III степени. Хроническая тромбированная аневризма левого желудочка.