Файл: Билет 1 История отечественной педиатрии. Основные этапы развития и становления педиатрии в нашей стране.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 25.10.2023
Просмотров: 1033
Скачиваний: 5
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Профилактика
Самое эффективное мероприятие для снижения заболеваемости корью - вакцинация не менее 95% населения. В России активную иммунизацию против кори проводят живой ослабленной вакциной, приготовленной из вакцинного штамма Л-16 (Ленинград 16). Вакцину вводят в дозе 0,5 мл подкожно (под лопатку или в область плеча) или внутримышечно. Вакцинацию проводят всем здоровым детям в возрасте 12 мес и повторно - в 6 лет. На 6-15-е сутки после вакцинации (как вариант нормального инфекционного процесса) возможны кратковременное повышение температуры тела, катаральные явления, иногда появление кореподобной сыпи. Вне зависимости от выраженности реакции на прививку, ребёнок безопасен для окружающих. Разработаны комбинированные препараты, включающие также вакцины против краснухи и эпидемического паротита.
Общие противоэпидемические меры заключаются в раннем выявлении и изоляции источника инфекции, а также в мероприятиях сре- ди контактировавших лиц.
• Мероприятия в очаге: изоляция заболевших от начала болезни до 5-го дня высыпаний; при развитии пневмонии - до 10-го дня заболевания; проветривание помещения, в котором находился больной, тщательная влажная уборка; экстренная вакцинация или пассивная иммунизация контактных детей (не болевших корью и не привитых); изоляция не болевших корью и не получивших вакцинацию детей с 8-го до 17-го дня с момента контакта, а получивших Ig - до 21-го дня.
• Для экстренной вакцинации в детских учреждениях после заноса кори используют живую коревую вакцину. Её вводят в первые 5 дней после контакта детям, не болевшим корью, не вакцинированным и не имеющим противопоказаний к прививке. Пассивную иммунизацию (внутримышечное введение Ig в дозе 1,5-3 мл не позже 5-го дня после контакта) проводят детям, контактировавшим с больным корью, не вакцинированным и имеющим противопоказания к прививке. Окончательное решение, кто из контактных детей подлежит пассивной иммунизации, возможно после сероло- гического обследования - пассивная иммунизация целесообразна только при отрицательных результатах РПГА (РТГА), т.е. при отсутствии специфических АТ в крови.
БИЛЕТ № 32
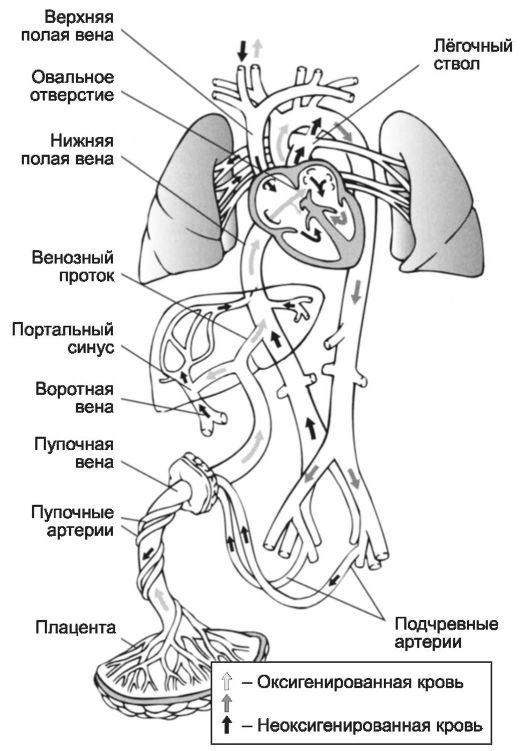 1. Кровообращение плода и новорожденного ребенка. Механизмы и сроки закрытия эмбриональных путей кровообращения (Аранциев проток, овальное отверстие, боталлов проток) после рождения.
1. Кровообращение плода и новорожденного ребенка. Механизмы и сроки закрытия эмбриональных путей кровообращения (Аранциев проток, овальное отверстие, боталлов проток) после рождения.
Кровообращение плода (из лекции):
1. Кровь, обогащенная в плаценте кислородом и другими питательными веществами, по непарной пупочной вене в составе пупочного канатика поступает к плоду.
2. Пупочная вена направляется к воротам печени, где образует несколько ветвей, которые сливаются с воротной веной.
3. Печень через эти сосуды получает наиболее богатую кислородом кровь.
4. Другая, большая, часть артериальной крови через аранцев (венозный) проток направляется в нижнюю полую вену и смешивается с венозной кровью, оттекающей от нижних частей тела и печени. Из нижней полой вены смешанная кровь поступает в правое предсердие.
5. В правое предсердие впадает также верхняя полая вена, несущая венозную кровь из верхней половины тела.
6. В правом предсердии оба потока крови полностью не смешиваются:
- кровь из нижней полой вены направляется через овальное окно в левое предсердие, а затем в левый желудочек;
- кровь из верхней полой вены устремляется через правое предсердие в правый желудочек.
7. В левое предсердие поступает также небольшое количество крови из легочных вен нефункционирующих легких,это смешение не оказывает существенного влияния на газовый состав крови левого желудочка.
8. При сокращении желудочков кровь из левого желудочка через aorta ascendens поступает в сосуды, питающие верхнюю половину тела, из правого – в легочную артерию. Около 10 % крови проходит через нефункционирующие легкие и по легочным венам возвращается в левое предсердие.
Большая часть смешанной крови из легочной артерии поступает через боталлов (артериальный) проток в нисходящую часть аорты ниже места отхождения больших сосудов, питающих мозг, сердце, верхнюю часть тела.
9. Из нисходящей аорты кровь поступает в сосуды нижней половины тела, относящиеся к большому кругу кровообращения.
Частично эта кровь через пупочные артерии поступает обратно в плаценту, где обогащается кислородом, питательными веществами, и вновь поступает через пупочную вену к плоду.
Таким образом, для внутриутробного кровообращения характерны:
- наличие связи между правой и левой половиной сердца и крупными сосудами: два право-левых шунта;
- значительное превышение, вследствие шунтов, минутного объема большого круга кровообращения над минутным объемом малого круга: нефункционирующие легкие;
- поступление к жизненно важным органам (мозг, сердце, печень, верхние конечности) из восходящей аорты и дуги ее более богатой кислородом крови, чем к нижней половине тела;
- практически одинаковое, низкое, кровяное давление в легочной артерии и аорте.
Кровообращение новорожденного (из лекции) :
У новорожденных прекращается плацентарное кровообращение: пупочная вена, венозный проток, две пупочные артерии перестают функционировать, зарастают и превращаются в связки (примерно к концу 2-й недели жизни);
Благодаря сокращению гладких мышц функционально закрывается артериальный проток к 10-15 ч. жизни, а анатомически – к 2-м мес.(90%).
Овальное окно перестаёт функционировать из-за перераспределения давления в предсердиях. В 3 мес. – функциональное закрытие имеющимся клапаном, затем клапан прирастает, образуется МПП. Полное закрытие ОО – к концу I г.ж., однако у 50% детей и 10-25% взрослых – ООО, не влияющее на гемодинамику.
Начинают функционировать малый и большой круги кровообращения.
Устанавливается лёгочное дыхание.
Через лёгкие начинает проходить весь объём сердечного выброса (внутриутробно – 10%).
Из-за увеличения потребности в О2возрастает сердечный выброс и системное АД.
Обычно к 6-й неделе жизни закрывается боталлов (артериальный) проток, к 2–3 месяцам венозный (аранциев) проток, к 6–7 месяцам овальное окно в межпредсердной перегородке.
Вследствие выключения кровотока через плаценту общее периферическое сопротивление почти удваивается. Это в свою очередь ведет к повышению системного артериального давления, а также давления в левом желудочке и предсердии. Одновременно происходит постепенное значительное (примерно в 4 раза) снижение гидростатического сопротивления в малом круге кровообращения из-за повышения напряжения кислорода в тканях легких (особенностью гладкой мускулатуры сосудов малого круга кровообращения является ее сокращение в ответ на гипоксию).
Следствием снижения сопротивления сосудов малого круга кровообращения является увеличение объема протекающей через них крови, а также снижение систолического давления в легочной артерии, правом желудочке и предсердии.
Таким образом, сердце новорожденного обладает большой запасной силой:
- уменьшение вязкости крови за счет снижения количества эритроцитов;
- выключение плацентарного кровообращения, что ведет к уменьшению количества циркулирующей крови плода на 25-30 % и сокращению пути, который проходит кровь;
- внутриутробно оба желудочка выполняют одинаковую работу, а правый даже несколько большую.
В постнатальный период нагрузка на правый желудочек постепенно уменьшается, а на левый увеличивается.
Кровообращение плода (учебник)
Ранее всего формируются пути первичного, или желточного, кровообращения, представленного у плода пупочно-брыжеечными артериями и венами. Это кровообращение для человека является рудиментарным и значения в газообмене между материнским организмом и плодом не имеет.
Основным кровообращением плода является хориальное, представленное сосудами пуповины. Хориальное (плацентарное) кровообращение начинает обеспечивать газообмен плода уже с конца 3-й — начала 4-й недели внутриутробного развития. Капиллярная сеть хориальных ворсинок плаценты сливается в главный ствол — пупочную вену, проходящую в составе пупочного канатика и несущую оксигенированную и богатую питательными веществами кровь. В теле плода пупочная вена направляется к печени и перед вхождением в печень через широкий и короткий венозный (аранциев) проток отдает существенную часть крови в нижнюю полую вену, а затем соединяется со сравнительно плохо развитой воротной веной. Таким образом, печень получает максимально оксигенированную кровь пупочной вены уже в некотором разведении с чисто венозной кровью воротной вены.
Пройдя через печень, эта кровь поступает в нижнюю полую вену по системе возвратных печеночных вен. Смешанная в нижней полой вене кровь поступает в правое предсердие. Сюда же поступает и чисто венозная кровь из верхней полой вены, оттекающая от краниальных областей тела. Вместе с тем строение этой части сердца плода таково, что здесь полного смешения двух потоков крови не происходит. Кровь из верхней полой вены направляется преимущественно через правое венозное отверстие в правый желудочек и легочную артерию, где раздваивается на два потока, один из которых (меньший) проходит через легкие, а другой (больший) через артериальный ботал-лов проток попадает в аорту и распределяется между нижними сегментами тела плода. Кровь, поступившая в правое предсердие из нижней полой вены, попадает преимущественно в широко зияющее овальное окно и затем в левое предсердие, где она смешивается с небольшим количеством венозной крови, прошедшей через легкие, и поступает в аорту до места впадения артериального протока, таким образом обеспечивая лучшую оксигенацию и трофику головного мозга, венечных сосудов и всей верхней половины тела. Кровь нисходящей аорты, отдавшая кислород, по пупочным артериям возвращается в капиллярную сеть хориальных ворсинок плаценты. Таким образом, функционирует система кровообращения, представляющая собой замкнутый круг, обособленный от системы кровообращения матери, и действующая исключительно за счет сократительной способности сердца плода. Определенную помощь в осуществлении гемодинамики плода оказывают начинающиеся с 11 —12-й недели дыхательные движения. Возникающие при них периоды отрицательного давления в грудной полости при нерасправившихся легких способствуют поступлению крови из плаценты в правую половину сердца. Жизнеспособность плода зависит от снабжения его кислородом и выведения углекислоты через плаценту в материнский круг кровообращения.
Самое эффективное мероприятие для снижения заболеваемости корью - вакцинация не менее 95% населения. В России активную иммунизацию против кори проводят живой ослабленной вакциной, приготовленной из вакцинного штамма Л-16 (Ленинград 16). Вакцину вводят в дозе 0,5 мл подкожно (под лопатку или в область плеча) или внутримышечно. Вакцинацию проводят всем здоровым детям в возрасте 12 мес и повторно - в 6 лет. На 6-15-е сутки после вакцинации (как вариант нормального инфекционного процесса) возможны кратковременное повышение температуры тела, катаральные явления, иногда появление кореподобной сыпи. Вне зависимости от выраженности реакции на прививку, ребёнок безопасен для окружающих. Разработаны комбинированные препараты, включающие также вакцины против краснухи и эпидемического паротита.
Общие противоэпидемические меры заключаются в раннем выявлении и изоляции источника инфекции, а также в мероприятиях сре- ди контактировавших лиц.
| |
• Мероприятия в очаге: изоляция заболевших от начала болезни до 5-го дня высыпаний; при развитии пневмонии - до 10-го дня заболевания; проветривание помещения, в котором находился больной, тщательная влажная уборка; экстренная вакцинация или пассивная иммунизация контактных детей (не болевших корью и не привитых); изоляция не болевших корью и не получивших вакцинацию детей с 8-го до 17-го дня с момента контакта, а получивших Ig - до 21-го дня.
• Для экстренной вакцинации в детских учреждениях после заноса кори используют живую коревую вакцину. Её вводят в первые 5 дней после контакта детям, не болевшим корью, не вакцинированным и не имеющим противопоказаний к прививке. Пассивную иммунизацию (внутримышечное введение Ig в дозе 1,5-3 мл не позже 5-го дня после контакта) проводят детям, контактировавшим с больным корью, не вакцинированным и имеющим противопоказания к прививке. Окончательное решение, кто из контактных детей подлежит пассивной иммунизации, возможно после сероло- гического обследования - пассивная иммунизация целесообразна только при отрицательных результатах РПГА (РТГА), т.е. при отсутствии специфических АТ в крови.
БИЛЕТ № 32
 1. Кровообращение плода и новорожденного ребенка. Механизмы и сроки закрытия эмбриональных путей кровообращения (Аранциев проток, овальное отверстие, боталлов проток) после рождения.
1. Кровообращение плода и новорожденного ребенка. Механизмы и сроки закрытия эмбриональных путей кровообращения (Аранциев проток, овальное отверстие, боталлов проток) после рождения.
Кровообращение плода (из лекции):
1. Кровь, обогащенная в плаценте кислородом и другими питательными веществами, по непарной пупочной вене в составе пупочного канатика поступает к плоду.
2. Пупочная вена направляется к воротам печени, где образует несколько ветвей, которые сливаются с воротной веной.
3. Печень через эти сосуды получает наиболее богатую кислородом кровь.
4. Другая, большая, часть артериальной крови через аранцев (венозный) проток направляется в нижнюю полую вену и смешивается с венозной кровью, оттекающей от нижних частей тела и печени. Из нижней полой вены смешанная кровь поступает в правое предсердие.
5. В правое предсердие впадает также верхняя полая вена, несущая венозную кровь из верхней половины тела.
6. В правом предсердии оба потока крови полностью не смешиваются:
- кровь из нижней полой вены направляется через овальное окно в левое предсердие, а затем в левый желудочек;
- кровь из верхней полой вены устремляется через правое предсердие в правый желудочек.
7. В левое предсердие поступает также небольшое количество крови из легочных вен нефункционирующих легких,это смешение не оказывает существенного влияния на газовый состав крови левого желудочка.
8. При сокращении желудочков кровь из левого желудочка через aorta ascendens поступает в сосуды, питающие верхнюю половину тела, из правого – в легочную артерию. Около 10 % крови проходит через нефункционирующие легкие и по легочным венам возвращается в левое предсердие.
Большая часть смешанной крови из легочной артерии поступает через боталлов (артериальный) проток в нисходящую часть аорты ниже места отхождения больших сосудов, питающих мозг, сердце, верхнюю часть тела.
9. Из нисходящей аорты кровь поступает в сосуды нижней половины тела, относящиеся к большому кругу кровообращения.
Частично эта кровь через пупочные артерии поступает обратно в плаценту, где обогащается кислородом, питательными веществами, и вновь поступает через пупочную вену к плоду.
Таким образом, для внутриутробного кровообращения характерны:
- наличие связи между правой и левой половиной сердца и крупными сосудами: два право-левых шунта;
- значительное превышение, вследствие шунтов, минутного объема большого круга кровообращения над минутным объемом малого круга: нефункционирующие легкие;
- поступление к жизненно важным органам (мозг, сердце, печень, верхние конечности) из восходящей аорты и дуги ее более богатой кислородом крови, чем к нижней половине тела;
- практически одинаковое, низкое, кровяное давление в легочной артерии и аорте.
Кровообращение новорожденного (из лекции) :
У новорожденных прекращается плацентарное кровообращение: пупочная вена, венозный проток, две пупочные артерии перестают функционировать, зарастают и превращаются в связки (примерно к концу 2-й недели жизни);
Благодаря сокращению гладких мышц функционально закрывается артериальный проток к 10-15 ч. жизни, а анатомически – к 2-м мес.(90%).
Овальное окно перестаёт функционировать из-за перераспределения давления в предсердиях. В 3 мес. – функциональное закрытие имеющимся клапаном, затем клапан прирастает, образуется МПП. Полное закрытие ОО – к концу I г.ж., однако у 50% детей и 10-25% взрослых – ООО, не влияющее на гемодинамику.
Начинают функционировать малый и большой круги кровообращения.
Устанавливается лёгочное дыхание.
Через лёгкие начинает проходить весь объём сердечного выброса (внутриутробно – 10%).
Из-за увеличения потребности в О2возрастает сердечный выброс и системное АД.
Обычно к 6-й неделе жизни закрывается боталлов (артериальный) проток, к 2–3 месяцам венозный (аранциев) проток, к 6–7 месяцам овальное окно в межпредсердной перегородке.
Вследствие выключения кровотока через плаценту общее периферическое сопротивление почти удваивается. Это в свою очередь ведет к повышению системного артериального давления, а также давления в левом желудочке и предсердии. Одновременно происходит постепенное значительное (примерно в 4 раза) снижение гидростатического сопротивления в малом круге кровообращения из-за повышения напряжения кислорода в тканях легких (особенностью гладкой мускулатуры сосудов малого круга кровообращения является ее сокращение в ответ на гипоксию).
Следствием снижения сопротивления сосудов малого круга кровообращения является увеличение объема протекающей через них крови, а также снижение систолического давления в легочной артерии, правом желудочке и предсердии.
Таким образом, сердце новорожденного обладает большой запасной силой:
- уменьшение вязкости крови за счет снижения количества эритроцитов;
- выключение плацентарного кровообращения, что ведет к уменьшению количества циркулирующей крови плода на 25-30 % и сокращению пути, который проходит кровь;
- внутриутробно оба желудочка выполняют одинаковую работу, а правый даже несколько большую.
В постнатальный период нагрузка на правый желудочек постепенно уменьшается, а на левый увеличивается.
Кровообращение плода (учебник)
Ранее всего формируются пути первичного, или желточного, кровообращения, представленного у плода пупочно-брыжеечными артериями и венами. Это кровообращение для человека является рудиментарным и значения в газообмене между материнским организмом и плодом не имеет.
Основным кровообращением плода является хориальное, представленное сосудами пуповины. Хориальное (плацентарное) кровообращение начинает обеспечивать газообмен плода уже с конца 3-й — начала 4-й недели внутриутробного развития. Капиллярная сеть хориальных ворсинок плаценты сливается в главный ствол — пупочную вену, проходящую в составе пупочного канатика и несущую оксигенированную и богатую питательными веществами кровь. В теле плода пупочная вена направляется к печени и перед вхождением в печень через широкий и короткий венозный (аранциев) проток отдает существенную часть крови в нижнюю полую вену, а затем соединяется со сравнительно плохо развитой воротной веной. Таким образом, печень получает максимально оксигенированную кровь пупочной вены уже в некотором разведении с чисто венозной кровью воротной вены.
Пройдя через печень, эта кровь поступает в нижнюю полую вену по системе возвратных печеночных вен. Смешанная в нижней полой вене кровь поступает в правое предсердие. Сюда же поступает и чисто венозная кровь из верхней полой вены, оттекающая от краниальных областей тела. Вместе с тем строение этой части сердца плода таково, что здесь полного смешения двух потоков крови не происходит. Кровь из верхней полой вены направляется преимущественно через правое венозное отверстие в правый желудочек и легочную артерию, где раздваивается на два потока, один из которых (меньший) проходит через легкие, а другой (больший) через артериальный ботал-лов проток попадает в аорту и распределяется между нижними сегментами тела плода. Кровь, поступившая в правое предсердие из нижней полой вены, попадает преимущественно в широко зияющее овальное окно и затем в левое предсердие, где она смешивается с небольшим количеством венозной крови, прошедшей через легкие, и поступает в аорту до места впадения артериального протока, таким образом обеспечивая лучшую оксигенацию и трофику головного мозга, венечных сосудов и всей верхней половины тела. Кровь нисходящей аорты, отдавшая кислород, по пупочным артериям возвращается в капиллярную сеть хориальных ворсинок плаценты. Таким образом, функционирует система кровообращения, представляющая собой замкнутый круг, обособленный от системы кровообращения матери, и действующая исключительно за счет сократительной способности сердца плода. Определенную помощь в осуществлении гемодинамики плода оказывают начинающиеся с 11 —12-й недели дыхательные движения. Возникающие при них периоды отрицательного давления в грудной полости при нерасправившихся легких способствуют поступлению крови из плаценты в правую половину сердца. Жизнеспособность плода зависит от снабжения его кислородом и выведения углекислоты через плаценту в материнский круг кровообращения.