Файл: Блок умений уметь обозначать внешние ориентиры переднебоковой.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 26.10.2023
Просмотров: 293
Скачиваний: 2
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Длинные связки: передние и задние продольные связки, которые располагаются спереди и позади тел позвонков.
Короткие связки: желтые (между позвоночными дугами), надостистые (между верхушками остистых отростков), межостистые (между остистыми отростками) и межпоперечные связки (между поперечными отростками позвонков)
-
искривления кпереди (шейный и поясничный лордоз) -
кзади (грудной и крестцовый кифоз).
Позвоночные отверстия образуют позвоночный канал со спинным мозгом. Спинной мозг состоит из 31 сегмента: 8 шейных, 12 грудных, 5 поясничных, 5 крестцовых и одного копчикового
правило Шипо: верхние шейные сегменты располагаются на уровне соответствующих позвонков, нижние шейные и верхние грудные – на один позвонок выше, средние грудные – на два позвонка выше, нижние грудные – на три позвонка выше, поясничные – на уровне 10-ого и 11-ого грудных позвонков, крестцовые и копчиковый – на уровне 12-ого грудного и 1-ого поясничного.
При операциях на позвоночнике и спинном мозге могут быть повреждены передние (двигательные) или задние (чувствительные) корешки спинномозговых нервов.
Грудной отдел позвоночника кровоснабжается аналогичными ветвями межреберных артерий, поясничный – ветвями поясничных артерий, крестцовый – ветвями от срединной и боковых крестцовых артерий.
Спинной мозг кровоснабжается за счет передней и задних спинномозговых артерий, которые анастомозируют между собой и с ранее описанными спинномозговыми ветвями. Лимфатический отток осуществляется в предпозвоночные (превертебральные) и околопозвоночные (паравертебральные) лимфатические узлы.
Спинной мозг покрыт спинномозговыми оболочками
Мягкая -покрывает спинной мозг, под которой субарахноидальное простанство и с ликвором.
Между паутинной и твердой оболочками находится узкое субдуральное пространство, кнаружи от твердой оболочки – эпидуральное пространство, заполненное эпидуральной клетчаткой и содержащее внутреннее позвоночное венозное сплетение. Повреждение этого сплетения при операциях на позвоночнике и спинном мозге является опасным не только кровотечением, но и вероятностью воздушной эмболии.
Ламинэктомия (доступ в позвоночный канал путем удаления дуг позвонков).
Этапы: продольный разрез поверхностных тканей,
скелетирование остистых отростков, перекусывание их у основания кусачками Листона, скелетирование дуг позвонков, резецирование их кусачками Люэра, рассечение твердой и паутинной мозговых оболочек. Возможные осложнения: повреждение вен внутреннего позвоночного сплетения (в эпидуральном пространстве), воздушная эмболия, повреждение спинного мозга.
При отсутствии эффекта от консервативного лечения спинномозговой грыжи возможно оперативное лечение, заключающееся в удалении грыжи и фиксации позвонков для профилактики рецидива. Эта операция может быть выполнена путем ламинэктомии или малоинвазивным способом (эндоскопически). Спондилодез (обездвиживание позвонков) показан также при травмах позвоночника. Спондилодез может быть передним и задним. Передний спондилодез (обездвиживание тел позвонков) называется корпородезом. При спинномозговых грыжах помимо спондилодеза может быть выполнена дискэктомия (удаление межпозвоночного диска) или нуклеопластика (восстановление ядра диска). Возможные осложнения: повреждение спинного мозга, спинномозговых корешков, рецидив.
33. обосновывать и моделировать наложение сосудистых швов (Карреля, Морозовой, Полянцева, Бриана-Жабуле, Блекока), шва нерва и сухожилия, оценивать их достоинства и недостатки, подбирать инструменты для их наложения, определять отличия между нервом и сухожилием;
 Шов на сосуд (ангиорафия) и нерв (неврорафия) накладывается колющей атравматичной иглой. Наиболее известен сосудистый шов Карреля. между тремя держалками, расположенными на равном удалении друг от друга, накладывается простой непрерывный шов. Концы нитей непрерывного шва связываются с держалками. Вкол иглой на расстоянии 1 мм от края раны, шаг шва составляет около 1-2 мм (это характерно для любого сосудистого шва).
Шов на сосуд (ангиорафия) и нерв (неврорафия) накладывается колющей атравматичной иглой. Наиболее известен сосудистый шов Карреля. между тремя держалками, расположенными на равном удалении друг от друга, накладывается простой непрерывный шов. Концы нитей непрерывного шва связываются с держалками. Вкол иглой на расстоянии 1 мм от края раны, шаг шва составляет около 1-2 мм (это характерно для любого сосудистого шва). 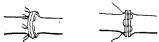
А.– сосудистый шов Бриана-Жабуле; Б.– сосудистый шов Блекока.
модификации шва Карреля. Например, шов Морозовой вместо трех держалок используется две (см. рис. 1).
Недостатки: внутренняя оболочка сосуда не на всем протяжении соприкасается, что не обеспечивает достаточной герметичности шва, тромбообразование и последующей эмболии.
Шов Полянцева использование трех П-образных держалок, что обеспечивает соприкосновение интимной поверхности краев сосуда. Между держалками, как и в шве Карреля, накладывается простой непрерывный шов.
Шов Бриана-Жабуле – П-образный (А на рис. 6.7.4).
Шов Блекока – матрацный (экономия времени и шовного материала).
Недостатком швов Блекока и Бриана-Жабуле (рис. 6.7.4) сужение просвета сосуда в месте наложения шва, эти швы накладывают на достаточно крупные сосуды.
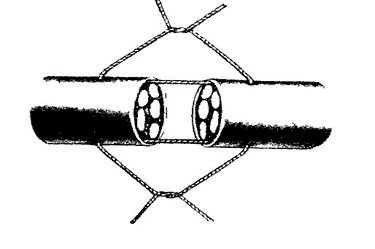 Концы нерва обычно соединяются эпиневральным швом (накладывается на эпиневральную оболочку), см. рис. 6.7.5. Эти швы бывают первичными (накладываются в первые сутки после повреждения нерва) и вторичными (накладываются в более поздние сроки после повреждения). Поврежденные концы нерва должны быть иссечены скальпелем или лезвием, взятым на зажим. Иногда по ошибке сшивают конец нерва с концом сухожилия. Следует помнить, что нерв от сухожилия отличается сероватым цветом с матовым оттенком (сухожилие белое, блестящее), нерв кровоточит при повреждении (сухожилие – нет), нерв имеет сотовидное строение на срезе, а сухожилие – сетчатое.
Концы нерва обычно соединяются эпиневральным швом (накладывается на эпиневральную оболочку), см. рис. 6.7.5. Эти швы бывают первичными (накладываются в первые сутки после повреждения нерва) и вторичными (накладываются в более поздние сроки после повреждения). Поврежденные концы нерва должны быть иссечены скальпелем или лезвием, взятым на зажим. Иногда по ошибке сшивают конец нерва с концом сухожилия. Следует помнить, что нерв от сухожилия отличается сероватым цветом с матовым оттенком (сухожилие белое, блестящее), нерв кровоточит при повреждении (сухожилие – нет), нерв имеет сотовидное строение на срезе, а сухожилие – сетчатое. Использование специально обработанных (намагниченных) муфт из фибриновой оболочки способствует правильной ориентации осевых цилиндров нерва и улучшает восстановление его функции.
Шов на сухожилие (тендорафия) накладывается колющей атравматичной иглой (рис. 6.7.6). Основной сложностью такого шва является прорезывание лигатур. Эти швы делятся на первичные (накладываются в первые сутки после повреждения) и вторичные (накладываются в более поздние сроки).

34. обозначать ориентиры и моделировать определение размеров женского таза, определять их практическое значение;
Выделяют следующие размеры:
А.Размеры большого таза:
-
distantia spinarum; -
distantia cristarum; -
distantia trochanterica.
Б.Размеры малого таза:
-
размеры входа в малый таз (прямой, поперечный, косые); -
размеры полости малого таза (прямой, поперечный); -
размеры выхода из малого таза (прямой, поперечный).
В Женской Консультации с помощью тазомера у женщин определяют размеры таза среди которых выделяют:
-
distantia spinarum (расстояние между передними верхними подвздошными остями, около 24 см); -
distantia cristarum (расстояние между наиболее удаленными точками подвздошных гребней, около 28 см); -
distantia trochanterica (расстояние между большими вертелами бедренных костей, около 32 см).
Вход в малый соответствует пограничной линии таза, выход из малого таза – промежности.
Истинными размерами входа в малый таз являются:
-
прямой размер входа в малый таз (расстояние между верхне-задней точкой лобкового симфиза и мысом крестца, около 11 см); -
косые (правый и левый) размеры входа в малый таз (расстояние между крестцово-подвздошным сочленением и противоположным лобковым бугорком, около 12 см); -
поперечный размер входа в малый таз (поперечное расстояние между наиболее удаленными точками пограничной линии таза, около 13 см). О значении самого меньшего – прямого размера входа в малый таз, имеющего наибольшее значение для прохождения плода через родовые пути, можно судить путем измерения наружного прямого размера входа в малый таз (измеряется тазомером) и косвенно – по значению акушерской (диагональной) коньюгаты (измеряется при влагалищном исследовании): -
наружный прямой размер входа в малый таз (расстояние от передневерхней точки лобкового симфиза до углубления между нижним поясничным позвонком и крестцом, около 21 см). Для определения значения истинного прямого размера входа в малый таз от этого значения отнимают около 10 см (с учетом индекса Соловьева, определяемого по длине окружности запястья); -
акушерская (диагональная) коньюгата (расстояние от нижней точки лобкового симфиза до мыса крестца, около 12,5 см). Не меньшее значение имеют и размеры выхода из малого таза: -
прямой размер выхода из малого таза (расстояние между нижней точкой лобкового симфиза и верхушкой копчика, измеряемое тазомером, около 9,5 см). Если подвижность копчика не утрачена вследствие травмы, то в процессе родов он смещается кзади на 1,5-2 см, увеличивая тем самым значение прямого размера выхода из малого таза до необходимых 11 см и более; -
поперечный размер выхода из малого таза (расстояние между седалищными буграми, измеряемое сантиметровой лентой с добавлением нескольких сантиметров на толщину тканей в зависимости от индекса Соловьева, около 12 см).
35. интерпретировать особенности топографической анатомии верхнего этажа малого таза, обозначать и называть углубления брюшины (у мужчин и женщин), определять их практическое значение;
Верхний этаж малого (брюшинный),его ограничивают:
-
снизу -брюшина. -
сверху -плоскостью, проведенной по пограничной линии таза, -
снизу – брюшиной, покрывающей органы малого таза.
Умужчин брюшина с задней стенки мочевого пузыря переходит на переднюю стенку прямой кишки, образуя тем самым прямокишечно-пузырное (ректовезикальное) углубление, куда скапливается патологическое содержимое, находящееся в брюшной полости, при наличии подвижности и при опущенном тазе. У женщин два углубления:
-
пузырно-маточное (утеровезикальное) -
прямокишечноматочное (утероректальное,Дугласово пространство),его можно пунктировать со стороны заднего свода влагалища. Брюшина, ограничивающая снизу брюшинный этаж малого таза, отделяет его от среднего (подбрюшинного) этажа малого таза.
36. интерпретировать особенности расположения содержимого среднего этажа малого таза (органов, сосудов, нервов, фасций, клетчаточных пространств), обозначать их на наглядных пособиях;
Средний этаж- подбрюшинный
-
Снизу ограничен листками тазовой фасции, покрывающими сверху тазовую и мочеполовую диафрагму (верхняя фасция тазовой диафрагмы и верхняя фасция мочеполовой диафрагмы). Эти фасции являются производными внутрибрюшной фасции, поэтому именно средний этаж малого таза (собственно малый таз) является самой нижней частью полости живота.
Мочеполовая диафрагма занимает переднее положение. Она представлена глубокой поперечной мышцей промежности (m. transversus perinei profundus), сверху и снизу покрытой фасциями. Через мочеполовую диафрагму у мужчин проходит мочеиспускательный канал, а у женщин – мочеиспускательный канал и влагалище
Тазовая диафрагма занимает заднее положение. Эту диафрагму образуют несколько мышц, покрытых фасциями. Самой крупной из мышц тазовой диафрагмы является мышца, поднимающая задний проход, m. levator ani ,в формировании тазовой диафрагмы принимают участие наружный сфинктер заднего прохода (m. sphincter ani externus) и копчиковые мышцы (mm. coccygeus).
У мужчин к органам среднего этажа малого таза относятся: