Файл: Организация работы детского хирургического кабинета. Оборудование, инструментарий, документация.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 29.10.2023
Просмотров: 2083
Скачиваний: 16
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
СОДЕРЖАНИЕ
Показания к общей анестезии в детской стоматологии
Классификация воспалительных заболеваний слюнных желез.
− острые (эпидемический и неэпидемический);
− хронические неспецифические (паренхиматозный, интерстициальный и сиалодохит);
− хронические специфические (актиномикоз, сифилис, туберкулез);
3. По тяжести: - легкая, средней тяжести, тяжелая;
- Поднижнечелюстные, расположенные под ветвями нижней челюсти; собирают лимфу с кожи лица и слизистой оболочки дёсен.
- Подбородочные (обычно по одному с каждой стороны) собирают лимфу с кожи нижней губы, слизистой оболочки дёсен и области нижних резцов.
- Переднешейные, расположенные кпереди от т. sternocleidomastoideus,преимущественно в верхнем шейном треугольнике; собирают лимфу с кожи лица, от околоушной железы, слизистых оболочек носа, зева и рта.
- Заднешейные, расположенные по заднему краю т. sternocleidomastoideus и перед трапециевидной мышцей, преимущественно в нижнем шейном треугольнике; собирают лимфу с кожи шеи и частично гортани.
- Надключичные, расположенные в области надключичных ямок; собирают лимфу с кожи верхней части груди, плевры и верхушек лёгких.
2. Подключичные, расположенные в подключичных областях; собирают лимфу с кожи грудной клетки и плевры.
3. Подмышечные, расположенные в подмышечных ямках; собирают лимфу с кожи верхних конечностей, за исключением III, IV, V пальцев и внутренней поверхности кисти.
4. Торакальные, расположенные кнутри от lin. axillaris anterior под нижним краем т. pectoralis major, собирают лимфу с кожи грудной клетки, париетальной плевры, частично от лёгких и грудных желёз.
5. Локтевые, или кубитальные, расположенные в sulcus bicipitalis (желобке двуглавой мышцы); собирают лимфу с кожи III, IV, V пальцев и внутренней поверхности кисти.
6. Паховые, расположенные по ходу паховой связки; собирают лимфу с кожи нижних конечностей, нижней части живота, ягодиц, промежности, от половых органов и заднего прохода.
7. Подколенные, расположенные в подколенной ямке; собирают лимфу с кожи стопы.
Лимфатические узлы у детей.
Выделяют три формы воспаления лимфатических узлов: серозное, гнойное и аденофлегмона. Инфекция, попадая в лимфатический узел, вызывает расширение сосудов вследствие притока крови, образуется отек, наполненный серозным экссудатом. Расширяются лимфатические синусы, которые также заполняются серозным экссудатом, лейкоцитами, лимфоцитами и микрофагами
Симптоматика лимфаденита Наиболее характерный признак лимфаденита — увеличение лимфатического узла, причем, в отличие от лимфаденопатии, при надавливании на припухлость отмечаются выраженные болевые ощущения. Это сопровождается слабостью, увеличением температуры тела, потерей аппетита. Практически всегда лимфадениту предшествует какое-либо заболевание: ОРВИ, синусит, тонзиллит, ринит, стоматит, пародонтит, глоссит, гингивит. Говоря о каждом из видов лимфаденита в отдельности, следует отметить, что серозный лимфаденит, за исключением болезненного увеличения лимфоузла и сопутствующего этому отека, ничем себя не проявляет, то есть, общее состояние организма не ухудшается. У детей переход серозного лимфаденита в гнойный отмечается в 45% случаев. Это объясняется высокой восприимчивостью к инфекции лимфатической системы ребенка, а также развитая сеть лимфатических путей, что свойственно именно детскому организму. Для гнойного лимфаденита, как уже было сказано, характерно увеличение отека в месте воспаления, вызванное повышенной инфильтрацией, усиление болевых ощущений, приток крови к кожным покровам. Общее состояние организма ухудшается, клинически напоминая при этом отравление. При аденофлегмоне гиперемия кожных покровов и отек поначалу не проявляются из-за глубокой локализации гнойного очага. Диагностика лимфаденита Первым диагностическим мероприятием применительно к лимфадениту, как и в случае с множеством других заболеваний, является общий анализ крови. Он позволяет выявить протекающий в организме воспалительный процесс. Следующим этапом диагностики является ультразвуковое обследование (оно проводится также и непосредственно в ходе лечения для оценки его эффективности). И в заключение, при необходимости, производится пункционная биопсия. Очень важный нюанс: несмотря на локализацию лимфаденита, это проблема не только челюстно-лицевого хирурга. Из-за вариабельности этиологии заболевания консультация ЛОР-врача, а также гематолога и фтизиатра строго обязательна.
- 1 2 3 4 5 6 7 8 9 ... 18
Классификация новообразований челюстных костей у детей. Одонтогенные опухоли челюстей: одонтома, амелобластома. Клиника, диагностика, дифференциальная диагностика, лечение.
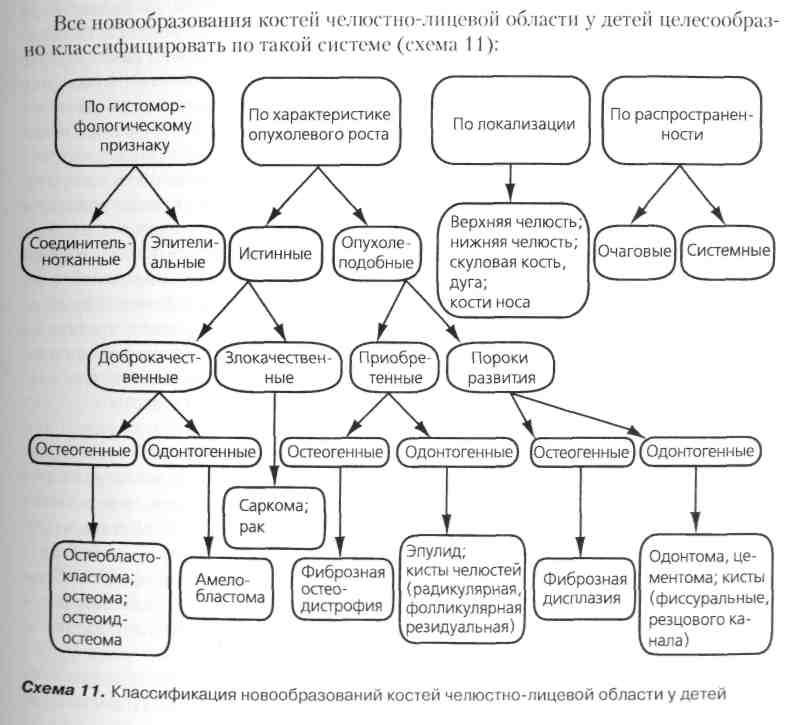
Одонтома состоит из эпителиального и мезенхимального компонентов зубообразующих тканей и является результатом дифференциации зубообразующего тканевого комплекса в сторону образования структур, подобных структуре зуба на разных стадиях его развития. Одонтома увеличивается за счет измененного фолликула зуба, имеющего потенцию к росту. Характерный для опухолей бесконтрольный митоз клеток здесь не наблюдается. Существует две формы этой опухоли — мягкая и твердая одонтома.
Твердая одонтома развивается из одного или нескольких зачатков зуба. Возникает в период формирования постоянных зубов, но проявляется у детей редко. Локализуется опухоль преимущественно в участке резцов, клыков и премоляров нижней челюсти.
Различают две формы твердой одонтомы: простую и сложную.
.Жалобы. Жалоб немного, и сводятся они к отсутствию зуба или наличию безболезненной деформации челюсти.
Клиника.Клиническая симптоматика одонтомы "бедна", большая часть симптомов имеет вторичный характер. Одонтома характеризуется очень медленным ростом. Появление ее иногда сопровождается болью. Опухоль может прорастать в разные стороны нижней челюсти. При прорастании ее в вестибулярную сторону альвеолярного отростка она травмируется зубами-антагонистами.
На рентгенограмме одонтома определяется как гомогенная или негомогенная тень высокой интенсивности, с четкими бугристыми контурами. По периферии новообразования видны полоса разрежения костной ткани и ободок склероза
Мягкая одонтома — новообразование, которое встречается у детей очень редко. Существует предположение, что мягкая одонтома — это ранняя стадия образования твердой одонтомы.
Жалоб, особенно в начале заболевания, нет. Лишь когда опухоль достигает больших размеров, появляется деформация того участка челюсти, где локализуется одонтома.
Клиника.При малых размерах мягкая одонтома клинически себя не проявляет. При увеличении ее появляется деформация челюсти. Локализуется одонтома чаще в участке моляров — челюсть здесь становится бугристой и плотной, но без болезненной при пальпации. На рентгенограмме мягкая одонтома напоминает в одних случаях кисту, но границы ее нечеткие, а в других — поликистому.
Дифференциальная диагностикатвердой одонтомы проводится с:
—остеомой— встречается редко, для нее характерны всегда гомогенная тень на рентгенограмме и плотность ткани, ниже плотности зуба (такая, как кости);
—ретенированнымии дистопированными зубами (при рентгенографическом исследовании в нескольких проекциях они обычно имеют правильную анатомическую форму).
Мягкую одонтому следует дифференцировать с одонтогенной кистой, амелобластомой и кистозной формой остеобластокластомы.
Лечение хирургическое. Высокодифференцированная опухоль подлежит экскохлеации, низкодифференцированная удаляется методом резекции челюсти в пределах здоровой ткани
Амелобластома . Это одонтогенная эпителиальная опухоль, строение которой сходно со строением ткани эмалевого органа зубного зачатка. Предположительно она может развиваться из эпителия зубной пластинки, зубного мешочка, островков Малассе. Клиническая картина. Начальное проявление амелобластомы бессимптомно и первые признаки определяются во время деформации челюсти. Длительность заболевания с момента первых симптомов нередко составляет несколько лет, поэтому опухоль часто выявляется после 16—18 лет. Пальпаторно чаще определяется веретенообразное выбухание кости с гладкой или бугристой поверхностью. Альвеолярная часть нижней челюсти соответственно расположению опухоли оказывается увеличенной; зубы в зоне поражения смещены и часто подвижны. При перкуссии зубов отмечается четкое укорочение перкуторного звука, что свидетельствует о поражении околоверхушечных тканей. Дети могут отмечать боли в зубах.
Диагностика амелобластомы представляет трудности. Клинико-рентгенологические данные позволяют установить предварительный диагноз, цитологическое исследование помогает только дифференцировать амелобластому и соединительнотканные образования, дающие сходную клинико-рентгенологическую картину, поэтому основными являются показатели биопсии.
Лечение хирургическое — удаление опухоли в пределах здоровой ткани.
Диф диагностика
1.С фолликулярной кистой — определенная локализация, отсутствие в дуге постоянного зуба, при проведении операции определяется толстая оболочка.
2.С радикулярной кистой — четко очерченный дефект кости явно связан с гангренозным зубом, разная локализация; макроскопически: оболочка кисты толще
иплотнее; гистологически: отсутствие двух типов клеток (цилиндрических и звездчатых).
3.С остеобластокластомой — при пункции опухоли получают бурую жидкость; рентгенологически — горизонтамьная резорбция корней зубов, входящих в опухоль.
4.С саркомой — злокачественная опухоль, имеющая инфильтративный быстрый рост, рано вызывает сильную боль, подвижность зубов (из-заразрушения костной ткани альвеолярного отростка). Рентгенологически выявляется дефект (лизис) кости с изъеденными неровными краями и нериостальная реакция по нижнему краю челюсти в виде спикул.
ЗАДАЧА
Ребенок Г. 9 лет обратился с жалобами на нарушение конфигурации лица за счет припухлости в области верхней губы и щеки справа. Заболевание врожденное. Размеры припухлости увеличивались соответственно возрасту ребенка.
Из анамнеза: отмечалось раннее прорезывание зубов с правой стороны.
Местно: имеется припухлость щечной области и половины верхней губы справа без четких границ, мягко-эластической консистенции, безболезненная. Симптомы сдавливания и наполнения не определяются. При бимануальной пальпации в толще щеки пальпируются плотно-эластические тяжи. Слизистая оболочка полости рта без видимых патологических изменений. Альвеолярные отростки верхней и нижней челюстей справа утолщены. Коронки зубов правой половины увеличены по сравнению с левой. На коже правой щеки, а также в области спины и правой руки имеются неправильной формы пигментные пятна светло-кофейного цвета.
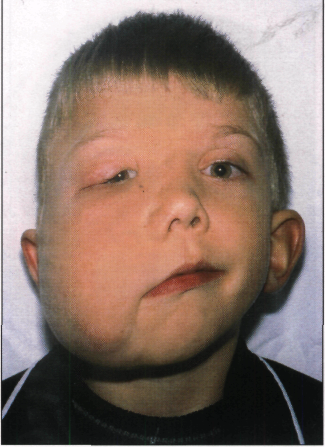
Задания:
1.На основании жалоб, анамнеза заболевания и представленного рисунка поставьте предварительный диагноз.
2.С целью уточнения диагноза проведите дополнительные методы исследования и укажите ожидаемые результаты.
3.Проведите дифференциальную диагностику и обоснуйте свой клинический диагноз.
4.Предложите план лечения и реабилитации ребенка.
5.Укажите специалистов, участвующих в комплексном лечении и реабилитации этого ребенка.
1. Нейрофиброматоз 1 типа правой половины лица.
2. УЗИ с допплерографией обнаружит эхогенные признаки множественных нейрофибром с ангиоматозом на фоне выраженной подкожно-жировой клетчатки. При рентгенографическом исследовании выявляется нарушение формообразования челюстных костей, кость имеет очаги остеопороза. Для уточнения диагноза проводят инци-зионную биопсию образования с последующим морфологическим исследованием. Результаты исследования: костная ткань пластинчатого строения с очагами остеопороза; мягкие ткани — жировая клетчатка с