Файл: Организация работы детского хирургического кабинета. Оборудование, инструментарий, документация.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 29.10.2023
Просмотров: 2090
Скачиваний: 16
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
СОДЕРЖАНИЕ
Показания к общей анестезии в детской стоматологии
Классификация воспалительных заболеваний слюнных желез.
− острые (эпидемический и неэпидемический);
− хронические неспецифические (паренхиматозный, интерстициальный и сиалодохит);
− хронические специфические (актиномикоз, сифилис, туберкулез);
3. По тяжести: - легкая, средней тяжести, тяжелая;
, сохраняя нижнечелюстной край.
Наиболее вероятными последствиями при адекватном лечении могут быть разные виды деформаций челюстей, зубов, прикуса, а при неадекватном — рецидив опухоли, воспаление, перелом челюстей.
ОСТЕОМА
Остеома — редко встречающаяся доброкачественная опухоль костной ткани, в основном у детей среднего школьного возраста.
Диагнозэтой опухоли ставят, основываясь на следующих признаках: клинически— безболезненная, медленно увеличивающаяся деформация челюсти; рентгенологически: определяется новообразование, отграниченное кортикальной пластинкой, по структуре несколько плотнее нормальной костной ткани. Для гистологического строения остеомы характерным является нарушение архитектоники компактной кости, сужение сосудистых каналов, почти полное отсутствие каналов остеонов.
Дифференциальная диагностика. Особые трудности могут возникнуть при дифференциальной диагностике остеом с остеодисплазиями. Нередко диагноз можно установить лишь на основании данных патогистологического исследования.
Остеому также дифференцируют с экзостозами, возникающими в результате травматического раздражения или хронического воспаления периоста, о чем можно узнать от ребенка или его родителей при сборе анамнеза.
Лечение.Оперативное вмешательство показано тогда, когда опухоль вызывает неприятные ощущения, функциональные или эстетические нарушения, и заключается в нивелировке (то есть придании кости правильной формы) пораженного участка челюсти.
0СТЕ0ИД-0СТЕ0МА
Остеоид-остеома— доброкачественная опухоль кортикального слоя кости, состоящая из остеоидных структур, соединительной ткани и новообразованной кости.
Жалобы. Характерной жалобой ребенка является наличие боли, имеющей локальный постоянный или приступообразный характер, наиболее интенсивной ночью, нередко напоминающей невралгию тройничного нерва.
Клиника.В большинстве случаев остеоид-остеома ничем себя не проявляет, особенно на ранних стадиях развития. Могут быть отек окружающих тканей, повышение местной температуры, боль при пальпации участка поражения, а при локализации опухоли поднадкостнично — явления периостита.
Клинические признаки не позволяют сразу поставить диагноз, поэтому необходимо проводить дополнительные методы исследования. Наиболее информативными из них являются рентгенологический и патогистологический. Последний становится решающим.
В начале заболевания опухоль выявляется в виде округлого очага деструкции кости с нечеткими границами, окруженного склерозированной костью (рис. 215). Ширина зоны склероза зависит от длительности заболевания. На поздних стадиях очаг деструкции выполняется новообразованной костной тканью и на рентгеног-
амме выглядит более затемненным. Рентгенологическая картина опухоли отвечает хроническому воспалительному процессу кости.
Дифференциальную диагностику
проводят с остеосаркомой, остеомой, продуктивной формой хронического остеомиелита, фиброзной дисплазией.
Лечениеостеоид-остеомызаключается в частичной резекции челюсти в пределах здоровых тканей с сохранением нижнего ее края. Опухоль рецидивирует очень редко.
ЗАДАЧА
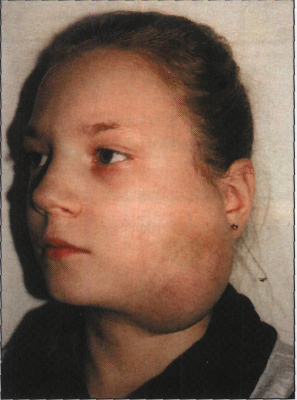
Ребенок Е. 9 лет, обратилась в клинику с жалобами на припухлость в левой околоушно-жевательной области. Из анамнеза: заболевание врожденное, с ростом ребенка отмечалось постепенное увеличение образования. За прошедшее время отмечалось неоднократное увеличение образования на фоне ОРЗ, травмы, обострения хронического тонзиллита с появлением плотного болезненного инфильтрата в этой области, гиперемией кожных покровов над ним. Первоначальный диагноз при обращении к врачу: паротит. Назначалась антибактериальная, противовоспалительная терапия. Динамика слабо положительная. Явления воспаления стихали за 1-2 месяца.
Местно: в левой околоушно-жевательной области имеется опухолевидное образование без четких границ, тестоватой консистенции, безболезненное. Кожа над образованием истончена, усилен сосудистый рисунок, определяется симптом «зыбления». Симптомы «сдавливания», «наливания» отрицательные. Из протока левой околоушной слюнной железы выделяется прозрачный секрет в достаточном количестве. Сопутствующий диагноз - множественный кариес, хронический тонзиллит.
Задания:
1.На основании жалоб, анамнеза заболевания и представленного рисунка поставьте предварительный диагноз.
2.Укажите заболевания, с которыми необходимо проводить дифференциальную диагностику.
3.С целью уточнения диагноза проведите дополнительные методы исследования и укажите ожидаемые результаты.
4.Проведите дифференциальную диагностику и обоснуйте свой клинический диагноз.
5.Предложите план лечения и реабилитации ребенка.
1. Лимфангиома околоушно-жевательной области слева.
2. Гемангиома, нейрофиброматоз, паротит.
3. УЗИ с допплерографией данного образования покажет многополостное образование с множеством перегородок; скорость кровотока в образовании не увеличена. Контрастная сиалография — оттесненная и распластанная околоушная слюнная железа без изменений протоков.
4. Для гемангиомы характерны симптомы «сдавливания и наполнения», «наливания». При УЗИ с допплерографией — порочно развитое кровеносное русло с усиленным кровотоком. При нейрофибро-матозе чаще всего поражается половина лица, характерно появление после 4—5 лет пигментных пятен цвета «кофе с молоком», отмечается поражение и костной ткани (при рентгенографии костей лицевого скелета выявляется нарушение формообразования челюстных костей, кость имеет очаги остеопороза). Для паротитов характерно, что периоды увеличения слюнной железы сопровождаются болями, которые усиливаются перед или во время приема пищи. Пальпация железы болезненная. Из протока левой околоушной слюнной железы секрет, выделяться не будет, а если будет, то скудный, с примесью гноя или с хлопьями. При контрастной сиалографии при калькулезном паротите в месте расположения камня проток «разорван», остальные отделы расширены; при паренхиматозном паротите основной проток расширен, протоки первого и второго порядков неравномерно расширены и прерывисты, вместо протоков третьего—четвертого порядков — полости размером до 3—4 мм.
5. План лечения должен включать в себя санацию всех очагов хронической инфекции, при воспалении лимфангиомы — курсы противовоспалительной терапии. Лечение данного заболевания хирургическое — удаление лимфангиомы околоушно-жевательной области слева.
ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 10
Абсцесс — это ограниченное гнойное расплавление мягких тканей. Флегмона — это разлитое гнойное воспаление мягких тканей
Этиология: Возбудителями гнойных заболеваний челюстно-лицевой области являются стафилококки, стрептококки, кишечная и синегнойная палочки и др
В последнее время все большее значение в этиологии воспалительных заболеваний лица и шеи уделяют условно патогенным микроорганизмам
Патогенез: В ответ на микробную агрессию организм больного отвечает включением системы различных приспособительных и защитных реакций организма, определяемых как реактивность. Реактивность организма в основном определяется состоянием неспецифических и специфических защитных факторов.
Неспецифические реакции являются первичным и обеспечивают защиту организма при встрече его с возбудителями независимо от их видовой принадлежности и играют определенную роль при защите от условно –патогенных микроорганизмов. Специфические реакции, или иммунитет, определяет возможность защиты от конкретных антигенных раздражителей –микробов. Эти две системы работают во взаимодействии в разные периоды онтогенеза и разных фазах иммуногенеза.
Закономерности клинического течения абсцессов и флегмон у детей связаны с анатомо-физиологическимиособенностями тканей лица:
1)околочелюстные мягкие ткани у детей характеризуются меньшей плотностью фасций и апоневрозов, ограничивающих то или иное анатомическое пространство;
2)более рыхлой подкожной жировой и межмышечной клетчаткой;
3)неполноценностью тканевого барьера, способствующей распространениюинфекнионно-воспалительногопроцесса на новые тканевые структуры;
4)функциональной незрелостью лимфатической системы, что приводит к частому поражению лимфатических узлов;
5)кровоснабжение лица по сравнению с другими участками организма лучше, что имеет свои положительные (быстрее выводятся токсины из очага воспаления, поступают гормоны, факторы защиты, кислород, что способствует уменьшению воспаления) и отрицательные (быстрое распространение инфекции) стороны. Сосуды у детей также более проницаемы, чувствительны к инфекции, поэтому такие симптомы воспаления, как отек, инфильтрация тканей, имеют выраженные клинические проявления;
6)значительные болевые реакции;
7)быстрое формирование гнойного очага (на протяжении 2-3сут);
8)поверхностно расположенные абсцессы и флегмоны сопровождаются выраженной деформацией лица — инфильтрацией и резким отеком подкожной жировой клетчатки, а глубокие — нарушением функции жевания
Наиболее вероятными последствиями при адекватном лечении могут быть разные виды деформаций челюстей, зубов, прикуса, а при неадекватном — рецидив опухоли, воспаление, перелом челюстей.
ОСТЕОМА
Остеома — редко встречающаяся доброкачественная опухоль костной ткани, в основном у детей среднего школьного возраста.
Диагнозэтой опухоли ставят, основываясь на следующих признаках: клинически— безболезненная, медленно увеличивающаяся деформация челюсти; рентгенологически: определяется новообразование, отграниченное кортикальной пластинкой, по структуре несколько плотнее нормальной костной ткани. Для гистологического строения остеомы характерным является нарушение архитектоники компактной кости, сужение сосудистых каналов, почти полное отсутствие каналов остеонов.
Дифференциальная диагностика. Особые трудности могут возникнуть при дифференциальной диагностике остеом с остеодисплазиями. Нередко диагноз можно установить лишь на основании данных патогистологического исследования.
Остеому также дифференцируют с экзостозами, возникающими в результате травматического раздражения или хронического воспаления периоста, о чем можно узнать от ребенка или его родителей при сборе анамнеза.
Лечение.Оперативное вмешательство показано тогда, когда опухоль вызывает неприятные ощущения, функциональные или эстетические нарушения, и заключается в нивелировке (то есть придании кости правильной формы) пораженного участка челюсти.
0СТЕ0ИД-0СТЕ0МА
Остеоид-остеома— доброкачественная опухоль кортикального слоя кости, состоящая из остеоидных структур, соединительной ткани и новообразованной кости.
Жалобы. Характерной жалобой ребенка является наличие боли, имеющей локальный постоянный или приступообразный характер, наиболее интенсивной ночью, нередко напоминающей невралгию тройничного нерва.
Клиника.В большинстве случаев остеоид-остеома ничем себя не проявляет, особенно на ранних стадиях развития. Могут быть отек окружающих тканей, повышение местной температуры, боль при пальпации участка поражения, а при локализации опухоли поднадкостнично — явления периостита.
Клинические признаки не позволяют сразу поставить диагноз, поэтому необходимо проводить дополнительные методы исследования. Наиболее информативными из них являются рентгенологический и патогистологический. Последний становится решающим.
В начале заболевания опухоль выявляется в виде округлого очага деструкции кости с нечеткими границами, окруженного склерозированной костью (рис. 215). Ширина зоны склероза зависит от длительности заболевания. На поздних стадиях очаг деструкции выполняется новообразованной костной тканью и на рентгеног-
амме выглядит более затемненным. Рентгенологическая картина опухоли отвечает хроническому воспалительному процессу кости.
Дифференциальную диагностику
проводят с остеосаркомой, остеомой, продуктивной формой хронического остеомиелита, фиброзной дисплазией.
Лечениеостеоид-остеомызаключается в частичной резекции челюсти в пределах здоровых тканей с сохранением нижнего ее края. Опухоль рецидивирует очень редко.
ЗАДАЧА
Ребенок Е. 9 лет, обратилась в клинику с жалобами на припухлость в левой околоушно-жевательной области. Из анамнеза: заболевание врожденное, с ростом ребенка отмечалось постепенное увеличение образования. За прошедшее время отмечалось неоднократное увеличение образования на фоне ОРЗ, травмы, обострения хронического тонзиллита с появлением плотного болезненного инфильтрата в этой области, гиперемией кожных покровов над ним. Первоначальный диагноз при обращении к врачу: паротит. Назначалась антибактериальная, противовоспалительная терапия. Динамика слабо положительная. Явления воспаления стихали за 1-2 месяца.
Местно: в левой околоушно-жевательной области имеется опухолевидное образование без четких границ, тестоватой консистенции, безболезненное. Кожа над образованием истончена, усилен сосудистый рисунок, определяется симптом «зыбления». Симптомы «сдавливания», «наливания» отрицательные. Из протока левой околоушной слюнной железы выделяется прозрачный секрет в достаточном количестве. Сопутствующий диагноз - множественный кариес, хронический тонзиллит.

Задания:
1.На основании жалоб, анамнеза заболевания и представленного рисунка поставьте предварительный диагноз.
2.Укажите заболевания, с которыми необходимо проводить дифференциальную диагностику.
3.С целью уточнения диагноза проведите дополнительные методы исследования и укажите ожидаемые результаты.
4.Проведите дифференциальную диагностику и обоснуйте свой клинический диагноз.
5.Предложите план лечения и реабилитации ребенка.
1. Лимфангиома околоушно-жевательной области слева.
2. Гемангиома, нейрофиброматоз, паротит.
3. УЗИ с допплерографией данного образования покажет многополостное образование с множеством перегородок; скорость кровотока в образовании не увеличена. Контрастная сиалография — оттесненная и распластанная околоушная слюнная железа без изменений протоков.
4. Для гемангиомы характерны симптомы «сдавливания и наполнения», «наливания». При УЗИ с допплерографией — порочно развитое кровеносное русло с усиленным кровотоком. При нейрофибро-матозе чаще всего поражается половина лица, характерно появление после 4—5 лет пигментных пятен цвета «кофе с молоком», отмечается поражение и костной ткани (при рентгенографии костей лицевого скелета выявляется нарушение формообразования челюстных костей, кость имеет очаги остеопороза). Для паротитов характерно, что периоды увеличения слюнной железы сопровождаются болями, которые усиливаются перед или во время приема пищи. Пальпация железы болезненная. Из протока левой околоушной слюнной железы секрет, выделяться не будет, а если будет, то скудный, с примесью гноя или с хлопьями. При контрастной сиалографии при калькулезном паротите в месте расположения камня проток «разорван», остальные отделы расширены; при паренхиматозном паротите основной проток расширен, протоки первого и второго порядков неравномерно расширены и прерывисты, вместо протоков третьего—четвертого порядков — полости размером до 3—4 мм.
5. План лечения должен включать в себя санацию всех очагов хронической инфекции, при воспалении лимфангиомы — курсы противовоспалительной терапии. Лечение данного заболевания хирургическое — удаление лимфангиомы околоушно-жевательной области слева.
ЭКЗАМЕНАЦИОННЫЙ БИЛЕТ № 10
-
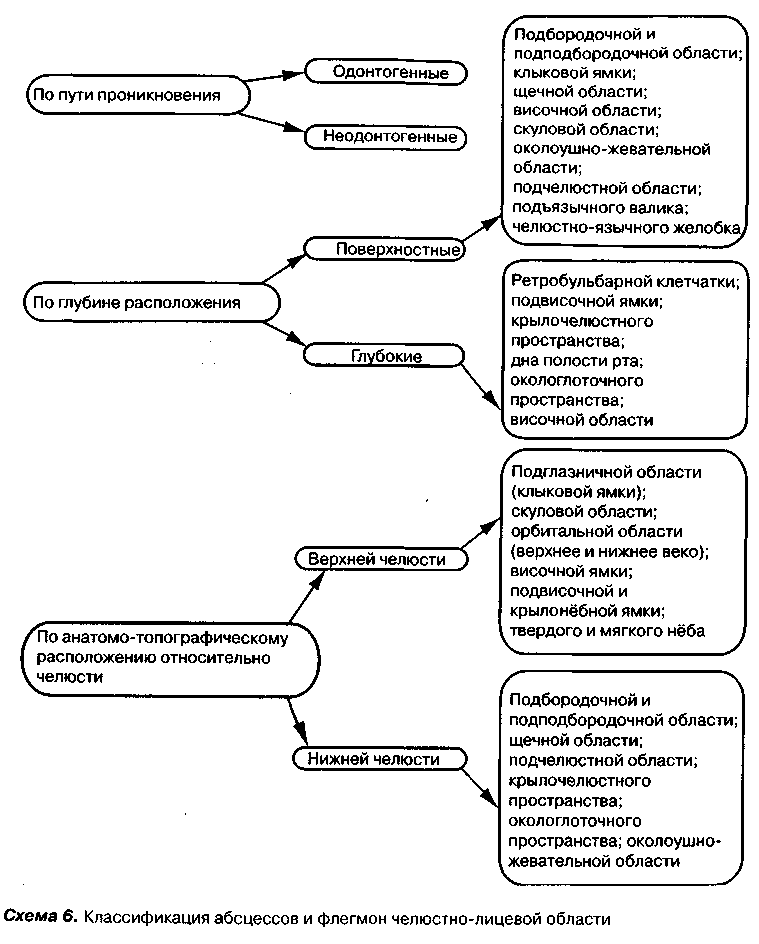
Абсцессы и флегмоны челюстно-лицевой области у детей. Классификация. Этиология и патогенез одонтогенных гнойно-воспалительных заболеваний мягких тканей лица и шеи.
Абсцесс — это ограниченное гнойное расплавление мягких тканей. Флегмона — это разлитое гнойное воспаление мягких тканей
Этиология: Возбудителями гнойных заболеваний челюстно-лицевой области являются стафилококки, стрептококки, кишечная и синегнойная палочки и др
В последнее время все большее значение в этиологии воспалительных заболеваний лица и шеи уделяют условно патогенным микроорганизмам
Патогенез: В ответ на микробную агрессию организм больного отвечает включением системы различных приспособительных и защитных реакций организма, определяемых как реактивность. Реактивность организма в основном определяется состоянием неспецифических и специфических защитных факторов.
Неспецифические реакции являются первичным и обеспечивают защиту организма при встрече его с возбудителями независимо от их видовой принадлежности и играют определенную роль при защите от условно –патогенных микроорганизмов. Специфические реакции, или иммунитет, определяет возможность защиты от конкретных антигенных раздражителей –микробов. Эти две системы работают во взаимодействии в разные периоды онтогенеза и разных фазах иммуногенеза.

Закономерности клинического течения абсцессов и флегмон у детей связаны с анатомо-физиологическимиособенностями тканей лица:
1)околочелюстные мягкие ткани у детей характеризуются меньшей плотностью фасций и апоневрозов, ограничивающих то или иное анатомическое пространство;
2)более рыхлой подкожной жировой и межмышечной клетчаткой;
3)неполноценностью тканевого барьера, способствующей распространениюинфекнионно-воспалительногопроцесса на новые тканевые структуры;
4)функциональной незрелостью лимфатической системы, что приводит к частому поражению лимфатических узлов;
5)кровоснабжение лица по сравнению с другими участками организма лучше, что имеет свои положительные (быстрее выводятся токсины из очага воспаления, поступают гормоны, факторы защиты, кислород, что способствует уменьшению воспаления) и отрицательные (быстрое распространение инфекции) стороны. Сосуды у детей также более проницаемы, чувствительны к инфекции, поэтому такие симптомы воспаления, как отек, инфильтрация тканей, имеют выраженные клинические проявления;
6)значительные болевые реакции;
7)быстрое формирование гнойного очага (на протяжении 2-3сут);
8)поверхностно расположенные абсцессы и флегмоны сопровождаются выраженной деформацией лица — инфильтрацией и резким отеком подкожной жировой клетчатки, а глубокие — нарушением функции жевания