ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 30.10.2023
Просмотров: 181
Скачиваний: 2
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Термопластичность аналогична полиуретану. Рекомендованные сроки нахождения в вене: 72 часа (в некоторых печатных изданиях указаны более длительные сроки рекомендованные по нахождению ПВК из данного материала в вене, однако в материалах завода-производителя указываются сроки до 72 часов). Применение данного материала
существенно снижает риск таких осложнений как механический флебит и инфильтрация. Канюли из данного материала рекомендованы для применения в педиатрии, а также у пациентов с хрупкими склерозированными венами. Торговые марки: BD Venflon
Pro, BD Insyte, BD Adsyte (данный материал для является собственной разработкой компании BD, поэтому из виалона производятся ПВК только данного производителя).
Таким образом, определив по упаковке материал из которого изготовлена канюля, медицинская сестра может спрогнозировать предстоящие трудности, при канюляции и
предполагаемый срок нахождения канюли в вене или подобрать необходимый ПВК под потребности пациента и плана предстоящего лечения.
Типы ПВК.
Все ПВК делятся на портированные (с наличием дополнительного инъекционного порта) и непортированные (без порта).
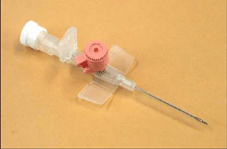 | 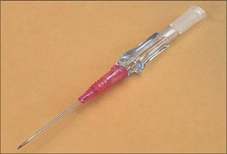 |
| Портированный ПВК | Непортированный ПВК |
Особого внимания заслуживают педиатрические ПВК (24 - 26G) по наличию у них
инъекционного порта. Считается, что данные размеры ПВК не должны иметь порта, так как они, как правило, применяются на венах очень малого диаметра и "гидроудар", который возникает при открытии порта может привести к разрыву вены.
К
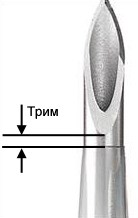 роме того, при выборе ПВК стоит обратить внимание на следующие их особенности: трим и форму заточки кончика иглы канюли. Тримом называется расстояние от начала среза иглы до начала катетера. При очень большом триме типичным осложнением является сквозной прокол вены. Если трим очень мал (катетер начинается сразу за началом среза иглы) типичным осложнением является деформация катетера в "гармошку". Для каждого размера (диаметра ПВК) существует свой размер трима
роме того, при выборе ПВК стоит обратить внимание на следующие их особенности: трим и форму заточки кончика иглы канюли. Тримом называется расстояние от начала среза иглы до начала катетера. При очень большом триме типичным осложнением является сквозной прокол вены. Если трим очень мал (катетер начинается сразу за началом среза иглы) типичным осложнением является деформация катетера в "гармошку". Для каждого размера (диаметра ПВК) существует свой размер трима
, который был определен эмпирическим путем. Именно поэтому перед установкой ПВК без необходимости не стоит снимать канюлю с иглы, так как, особенно на малых размерах, нарушается трим.
Размер ПВК определяется в G (гейчах). В соответствии с размерами производится
цветовая маркировка ПВК, единая для всех производителей, которые соблюдают стандарты. Данная величина обратно пропорциональна диаметру, т.е. чем больше G
тем тоньше ПВК.
| Обратите внимание, что препараты крови (эритроцитарная масса) рекомендовано переливать через ПВК от 18G (зеленого цвета) и толще. Через более тонкие размеры инфузия с затруднительна и требует применения дополнительных мероприятий для обеспечения необходимой скорости инфузии. В том случае, если пациент готовиться к оперативному вмешательству и трудно предсказать необходимость трансфузии эритроцитарной массы, рекомендуется использовать ПВК 18G (зеленого цвета) - самый тонкий из тех размеров, которые обеспечивают нормальную скорость препаратов крови. Таким образом, исходя из необходимой скорости предстоящей инфузии и состояния вен пациента возможно подобрать необходимый размер ПВК. В случае, если возникает необходимость произвести несколько постановок ПВК, сменить их в связи с окончанием рекомендованного срока нахождения ПВК в вене или возникновением осложнений, существуют рекомендации относительно выбора места венепункции: Первичная установка производится с недоминирующей стороны тела или со стороны противоположной оперативному вмешательству, как можно дистальнее (тыльная сторона кисти). Каждая последующая венепункция производится на противоположной руке и проксимальнее (выше по ходу вены) предыдущей венепункции. Применение данного правила позволяет минимизировать риск возникновения такого осложнения, как флебит. После того, как выбор ПВК и вены завершен, надеваем перчатки и приступаем к канюляции вены. Для правильной установки ПВК в вену, берем ПВК в руку, используя для этого один из вариантов захвата ПВК, в зависимости от предпочтений медицинской сестры: продольный или поперечный. Наиболее часто используется продольный захват.
Поперечный захват предпочтителен для медицинских сестер, который больше привыкли пунктировать вену иглами. В тоже время продольный захват позволяет надежно фиксировать иглу ПВК по отношению к самой канюле (особенно если кожа пациента достаточно груба) и не допустить "ухода" иглы в канюлю. О  брабатываем кожу места предстоящей венепункции в соответствии с брабатываем кожу места предстоящей венепункции в соответствии свнутрибольничным протоколом. В некоторых руководствах встречается рекомендация обрабатывать кожу спирт-хлогексидиновой смесью. Спирт надежно дезинфицирует кожу, а кристаллы хлоргексидина, оставаясь на коже обеспечивают дезинфекцию кожи на протяжении некоторого времени. В любом случае, обработка места предстоящей канюляции, должна приравниваться к обработке операционного поля. Чем тщательнее будет проведена обработка места установки ПВК, тем меньше шанс развития осложнений во время нахождения канюли в вене. Время сэкономленное на обработке кожи будет в дальнейшем потрачено на борьбу с инфекционными осложнениями. Методика установки ПВК. Накладываем жгут и принимаем меры к наполнению вены. Н 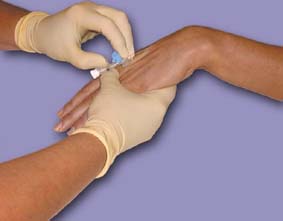 атягиваем кожу. Убедитесь, что срез иглы ПВК находится в верхнем положении. атягиваем кожу. Убедитесь, что срез иглы ПВК находится в верхнем положении.Установить канюлю под относительно небольшим углом (в зависимости от глубины вены). Произведите венепункцию (об успешности венепункции и нахождении иглы в вене свидетельствует появление крови в камере визуализации). При этом скорость появления крови в камере визуализации напрямую зависит от размера (диаметра) ПВК: чем больше диаметр - тем быстрее появится кровь в камере визуализации. Поэтому, при использовании тонких размеров ПВК продвижение иглы необходимо производить медленнее, и ориентироваться также на тактильные ощущения (при попадании иглы в вену чувствуется "провал"). Как только в камере визуализации появилась кровь - дальнейшее продвижение иглы необходимо остановить. После попадания кончика иглы в вену игла двигается только на извлечение из вены. А 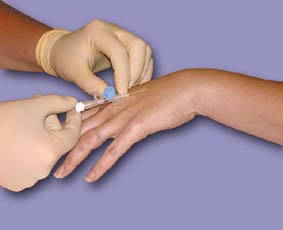 ккуратно продвигайте ПВК дальше в вену, при этом одной рукой фиксируется игла-проводник, а другой рукой продвигается катетер, снимая его ккуратно продвигайте ПВК дальше в вену, при этом одной рукой фиксируется игла-проводник, а другой рукой продвигается катетер, снимая еготаким образом с иглы-проводника. Сдвиньте катетер до необходимой глубины или до полного его вхождения в вену, после чего извлеките иглу-проводник. Повторное введение иглы-проводника в катетер находящийся под кожей недопустимо! Это может привести к нарушению целостности катетера или обрезанию его иглой, в результате чего часть катетера останется в вене. Для извлечения фрагмента катетера, обрезанного иглой, из вены понадобится хирургическое вмешательство. Поэтому, в случае, если после извлечения иглы, оказалось, что вена утеряна, необходимо полностью извлечь катетер из под поверхности кожи, затем под контролем зрения собрать ПВК (одеть катетер на иглу), и после этого повторить всю процедуру установки ПВК сначала. П 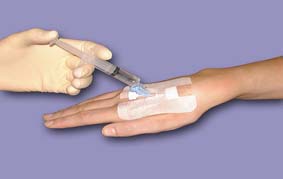 осле того, как катетер введен в вену, а игла-проводник извлечена, необходимо закрыть катетер заглушкой, закрепить на коже с осле того, как катетер введен в вену, а игла-проводник извлечена, необходимо закрыть катетер заглушкой, закрепить на коже спомощью лейкопластыря или специальной повязки для фиксацииканюль, и промыть его через дополнительный порт (портированный катетер) или через подсоединенную систему (непортированный катетер). При фиксации повязки не рекомендуется заклеивать пластырем место входа катетера в кожу, так как это приводит к накоплению экссудата и в последующем к развитию инфекционного флебита. Промывание катетера производиться раствором, который выбирается в соответствии с внутрибольничным протоколом. В качестве такого раствора может быть использован раствор гепарина в физиологическом растворе. Промывание катетера должно производиться также после каждого сеанса инфузии. Регулярное промывание катетера предотвращает развитие тромбов в просвете катетеризированного сосуда и уменьшает количество осложнений, связанных с катетеризацией периферических вен. |
Центральный венозный доступ на догоспитальном этапе
Швец А.А.
Статья, посвященная вопросам катетеризации центральных вен в практике скорой помощи.
Уважаемые коллеги, в этой статье мне хотелось бы коснуться такого неоднозначного для догоспитального этапа вопроса, как обеспечение центрального венозного доступа. Споры на эту тему постоянно возникают на медицинских форумах, при общении с коллегами по работе, при разборе клинических случаев.
С одной стороны, врач или фельдшер СМП обязан обеспечить венозный доступ, если того требует состояние пациента, в любой ситуации. С другой, он не имеет достаточного навыка осуществления центрального венозного доступа, а значит, и вероятность развития осложнений у него выше, нежели, скажем, у реаниматолога стационара, выполняющего еженедельно по 5-10 “подключичек”. Этот парадокс полностью разрешить на сегодняшний день практически невозможно, но снизить риск осложнений при постановке центрального венозного катетера можно и нужно, работая по общепринятым стандартам безопасности. Напомнить об этих самых стандартах и систематизировать имеющуюся на сегодняшний день информацию по обсуждаемому вопросу призвана эта статья.
Во-первых, коснемся показаний для центрального венозного доступа в аспекте догоспитального этапа. Сразу замечу, что они существенно уже стационарных показаний и это справедливо. Итак, начнем сначала с показаний для катетеризации центральных вен, принятых в условиях стационара:
-
необходимость динамического контроля ЦВД; -
потребность в длительном введении инторопных и вазопрессорных препаратов; -
парентеральное питание и инфузионная терапия с использованием гиперосмолярных растворов; -
проведение трансвенозной ЭКС; -
недоступность периферических вен или несоответствие суммарного диаметра; установленных периферических катетеров планируемому темпу и объему инфузионной терапии.
Для догоспитального этапа из всего этого списка целесообразно оставить только предпоследнее и последнее показания. Я думаю, это понятно - роль ЦВД сейчас значительно переосмыслена и его нецелесообразно использовать на ДГЭ; введение гиперосмолярных растворов на ДГЭ не проводится (за исключением 7,5% р-ра натрия хлорида и гипер-ХАЭСа, но их можно вводить в крупную периферическую вену); вазоактивные и инотропные агенты также можно вводить короткое время в периферию. Итак, у нас остается два показания для катетеризации центральных вен на ДГЭ: недоступность периферических вен или несоответствие суммарного диаметра установленных периферических катетеров планируемому темпу и объему инфузионной терапии, а также необходимость проведения трансвенозной электрокардиостимуляции. Обилие в настоящее время разнообразных периферических катетеров и использование внутрикостного пути введения способны решить проблему доступа к сосудистому руслу без задействования центральных вен в большинстве случаев.
Противопоказания для катетеризации ЦВ:
-
инфекция, травма или ожог предполагаемого места катетеризации; -
выраженная коагулопатия (видимая без специальных методов обследования); -
отсутствие у врача СМП навыка катетеризации ЦВ (но в этом случае врачу грозит ответственность за необеспечение сосудистого доступа, если будет доказано, что это вилось причиной последствий). Неоднократно поднимался вопрос - а что делать фельдшеру? Коллеги, юридическая практика в странах СНГ такова, что никто не оценит удачно установленного фельдшером центрального венозного катетера, но зато фельдшер может понести ответственность в полной мере за свои действия, если вдруг будет иметь место осложнение, тем более фатальное. Катетеризация центральных вен - врачебная процедура, но это не означает, что при гибели больного из-за отсутствия адекватного венозного доступа фельдшер застрахован от разборок за “ненадлежащее оказание медицинской помощи”. В общем, коллеги-фельдшера, в каждой конкретной ситуации вам придется принимать решение на свой страх и риск. Внутрикостный доступ в таких ситуациях – отличная палочка-выручалочка.
Анатомические соображения
Строго говоря, под термином «катетеризация центральной вены» подразумевают катетеризацию верхней (чаще) или нижней полой вены, так как вены, которые непосредственно используются для доступа к указанным участкам сосудистого русла (подключичная, внутренняя яремная или бедренная), не являются центральными в полном смысле этого слова. Кончик катетера при катетеризации центральной вены должен находиться либо в верхней, либо в нижней полой вене, это необходимо понимать.
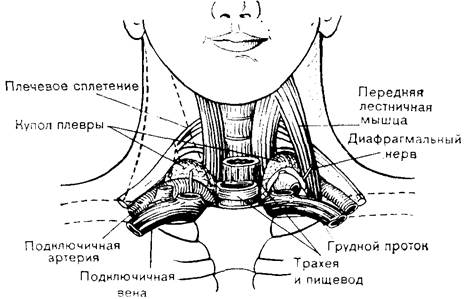
Рисунок 1. Анатомические взаимоотношения подключичных и внутренних яремных вен.
Анатомические взаимоотношения структур, окружающих подключичную и внутреннюю яремную вены необходимо очень четко себе представлять, для этого полезнее всего сходить несколько раз в морг и попрепарировать шейную и подключичную область. В общем плане они таковы (взято мной из книги М. Роузена, Я.П. Латто и У.Шэнга «Чрескожная катетеризация центральных вен»):
-
Подключичная вена расположена в нижней части подключичного треугольника. Она является продолжением подмышечной вены и начинается от нижней границы I ребра. Вначале вена огибает сверху I ребро, затем отклоняется кнутри, вниз и немного кпереди у места прикрепления к I ребру передней лестничной мышцы и входит в грудную полость, где позади грудиноключичного сочленения соединяется с внутренней яремной веной. Отсюда уже в качестве плечеголовной вены она поворачивает в средостение, где, соединяясь с одноименной веной противоположной стороны, образует верхнюю полую вену. Спереди на всем протяжении вена отделена от кожи ключицей. Своей наивысшей точки подключичная вена достигает как раз на уровне середины ключицы, где она поднимается до уровня верхней границы ключицы. Латеральная часть вены расположена кпереди и книзу от подключичной артерии, и обе они пересекают верхнюю поверхность I ребра. Медиально вену от лежащей кзади от нее артерии отделяют волокна передней лестничной мышцы. Позади артерии располагается купол плевры. Купол плевры возвышается над грудинным концом ключицы. Подключичная вена пересекает спереди диафрагмальный нерв, слева над верхушкой легкого проходит грудной проток, входящий затем в угол, образованный при слиянии внутренней яремной и подключичной вен – угол Пирогова. -
Внутренняя яремная вена начинается от яремного отверстия черепа, продолжаясь из сигмовидного синуса и идет по направлению к грудной клетке. Сонная артерия и блуждающий нерв проходят вместе в сонном влагалище. Перед тем как занять сначала латеральное, а затем переднелатеральное положение относительно внутренней сонной артерии, внутренняя яремная вена располагается позади артерии. Вена обладает способностью к значительному расширению, приспосабливаясь к увеличению притока крови, в основном за счет податливости ее латеральной стенки. Нижняя часть вены находится позади прикрепления грудинной и ключичной головок грудино-ключично-сосцевидной мышцы к соответствующим образованиям и плотно прижата к задней поверхности мышцы фасцией. Позади вены расположены предпозвоночная пластинка шейной фасции, предпозвоночные мышцы и поперечные отростки шейных позвонков, а ниже, у основания шеи, находятся подключичная артерия и ее разветвления, диафрагмальный и блуждающий нервы и купол плевры. В место слияния внутренней яремной и подключичной вен слева впадает грудной проток, а справа— правый лимфатический проток.
С бедренной веной несколько проще – в непосредственной близости от нее нет структур, повреждение которых несет в себе прямую угрозу для жизни и с этой точки зрения ее катетеризация безопаснее. Бедренная вена сопровождает бедренную артерию на бедре и заканчивается на уровне паховой связки, где она переходит в наружную подвздошную вену. В бедренном треугольнике бедренная вена располагается медиальнее артерии. Здесь она занимает среднее положение между бедренной артерией и бедренным каналом. Большая подкожная вена ноги впадает в нее спереди, чуть ниже паховой связки. В бедренном треугольнике в бедренную вену впадают несколько менее крупных поверхностных вен. Латеральное бедренной артерии расположен бедренный нерв. От кожи бедренная вена отделяется глубокой и поверхностной фасциями бедра, в этих слоях расположены лимфатические узлы, различные поверхностные нервы, поверхностные ветви бедренной артерии и верхний отрезок большой подкожной .вены ноги перед ее впадением в бедренную вену.
Выбор вены для катетеризации определяется рядом факторов: опытом, анатомическими особенностями, наличием повреждений (ожогов) шейной, подключичной или бедренной области. Мы рассмотрим самые распространенные доступы к центральным венам, проверенные временем.
Общие принципы катетеризации центральных вен на ДГЭ
-
Катетеризация центральной вены – хирургическая операция, поэтому следует, по возможности, обеспечить максимально асептические в данном месте условия. Мне приходилось ставить центральные вены прямо на шоссе, в кругу зевак, но это не лучшее место для подобной манипуляции. Гораздо разумнее проводить катетеризацию на дому или в машине СМП (если вызов общественный). -
Позаботьтесь о том, чтобы на вашей бригаде всегда был набор для катетеризации центральных вен. Сейчас имеется масса производителей, выпускающих отличные наборы по доступной цене. Проведение катетеризации центральных вен не предназначенными для этой цель расходниками увеличивает риск осложнений. -
В настоящее время для катетеризации используется методика Сельдингера – после пункции сосуда в него заводится проводник, игла извлекается и по проводнику заводится катетер. В исключительных случаях допускается катетеризировать внутреннюю яремную вену способом «катетер на игле», при этом следует самое пристальное внимание уделить наблюдению за адекватным функционированием венозного доступа и сменить катетер на нормальный при первой же возможности. -
Уделяйте самое пристальное внимание фиксации катетера. Оптимальнее всего его подшивать к коже капроновым швом.