ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 23.11.2023
Просмотров: 226
Скачиваний: 2
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
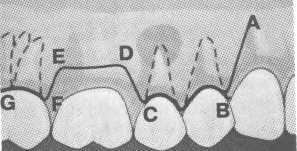
Рис. 10.41. При наличии искусственных коронок можно проводить разрез по траектории А, В или С. Схема.
В тех случаях, когда очаг деструкции расположен высоко от зубодесневого края, а в процесс вовлечено несколько зубов, особенно с несъемными металлокерамическими конструкциями, трапециевидный разрез проводят отступя от зубодесневого края на 3—4 мм для предотвращения рецессии десны и сохранения круговых связок зубов. В некоторых случаях можно также проводить комбинированные разрезы по зубодесневому краю с отступлением от круговой связки в области искусственных зубов, корни которых не вовлечены в патологический процесс, как это показано на рис. 10.41, 10.42.
При расположении деструктивного очага в области верхушки корня моляра или премоляра верхней челюсти доступ к очагу осуществляется со стороны неба. Разрез про-водят по зубодесневому краю от второго до восьмого зуба, после чего слизисто-надкостничный лоскут отслаивают для обеспечения хорошего обзора операционного поля. Следует помнить о возможности повреждения сосудисто-нервного пучка у большого небного отверстия. На н
 ижней челюсти разрезы проводят в основном по зубодесневому краю.
ижней челюсти разрезы проводят в основном по зубодесневому краю.Рис. 10.42. Другая модификация разреза: А→В→ С→ D→Е→F→G. Схема.
Д
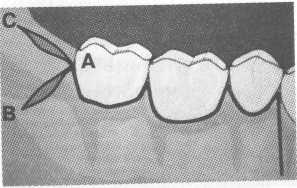 ля работы в ретромолярной области за вторыми или третьими молярами одного вертикального разреза может быть недостаточно. В этих случаях необходимо провести второй короткий вертикальный разрез в ретромолярной области вниз по телу челюсти или вверх по ветви, что обеспечивает хороший доступ и уменьшает натяжение (рис. 10.43).
ля работы в ретромолярной области за вторыми или третьими молярами одного вертикального разреза может быть недостаточно. В этих случаях необходимо провести второй короткий вертикальный разрез в ретромолярной области вниз по телу челюсти или вверх по ветви, что обеспечивает хороший доступ и уменьшает натяжение (рис. 10.43).Рис. 10.43. Дополнительные разрезы (АВ и АС) в ретромолярной области. Схема.
З
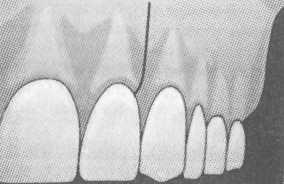 алог успеха операции обеспечивает выкраивание слизисто-надкостничного лоскута, на 5—10 мм превышающего рентгенологически видимую величину костного дефекта. При этом линии швов не должны попадать на область костного дефекта, чтобы избежать их расхождения. Эти условия обеспечивают также изоляцию остеопластического материала в костном дефекте за счет хорошей герметизации раны. При доступе к очагу деструкции по зубодесневому краю вертикальные разрезы не должны распространяться за переходную складку. Кроме того, их необходимо заканчивать между серединой коронки и межзубным сосочком — это предотвращает развитие клиновидной рецессии
алог успеха операции обеспечивает выкраивание слизисто-надкостничного лоскута, на 5—10 мм превышающего рентгенологически видимую величину костного дефекта. При этом линии швов не должны попадать на область костного дефекта, чтобы избежать их расхождения. Эти условия обеспечивают также изоляцию остеопластического материала в костном дефекте за счет хорошей герметизации раны. При доступе к очагу деструкции по зубодесневому краю вертикальные разрезы не должны распространяться за переходную складку. Кроме того, их необходимо заканчивать между серединой коронки и межзубным сосочком — это предотвращает развитие клиновидной рецессии
(рис. 10.44).
Рис. 10.44. Вертикальный разрез для предотвращения рецессии. Схема.
О
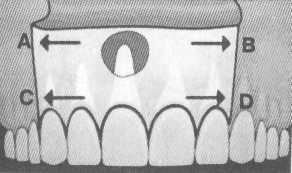 снование лоскута должно быть, как минимум, равно его ширине на свободном конце, что уменьшает риск рубцевания (рис. 10.45). Выкраивание лоскута слизистой оболочки и надкостницы, форма, величина и локализация которых зависит от указанных выше условий, производят на участке альвеолярного отростка соответственно расположению очага деструкции. Далее лоскут отделяют распатором от кости и оттягивают крючками. Если в наружной кортикальной пластинке уже имеется дефект, то с помощью кюретажной ложки вылущивают оболочку кисты или грануляции из костной полости. При помощи шаровидных боров механической бормашины с водяным охлаждением снимают плотно спаянные участки патологически измененных тканей у верхушек корней зубов, выстоящих в полость кисты.
снование лоскута должно быть, как минимум, равно его ширине на свободном конце, что уменьшает риск рубцевания (рис. 10.45). Выкраивание лоскута слизистой оболочки и надкостницы, форма, величина и локализация которых зависит от указанных выше условий, производят на участке альвеолярного отростка соответственно расположению очага деструкции. Далее лоскут отделяют распатором от кости и оттягивают крючками. Если в наружной кортикальной пластинке уже имеется дефект, то с помощью кюретажной ложки вылущивают оболочку кисты или грануляции из костной полости. При помощи шаровидных боров механической бормашины с водяным охлаждением снимают плотно спаянные участки патологически измененных тканей у верхушек корней зубов, выстоящих в полость кисты.Рис. 10.45. Расстояния от А до В и от С до D должны быть равны. Схема
Если наружная кортикальная пластинка над деструктивным очагом оказывается цела, то ее трепанируют шаровидным бором небольших размеров. Чтобы не повредить сосудисто-нервный пучок нижней челюсти или не войти в верхнечелюстную пазуху при трепанации кости, необходимо правильно представлять себе расположение верхушки корня зуба. Длина корня условно соответствует 2 величинам высоты коронки. Поэтому трепанацию необходимо начинать на 1—2 мм отступя от предполагаемой проекции верхушки корня ближе к коронке. Обнаружив проекцию корня, остеотомию наружной кортикальной пластинки постепенно продолжают к его верхушке. Резекцию верхушек корней, выстоящих в полость кисты, по мере возможности не проводят. Затем удаляют оболочку кисты или грануляционную ткань. Костную полость промывают антисептическими растворами и заполняют гидроксиапатитсодержащим материалом. При использовании блоков колапола, колапана, ЛитАр костный дефект заполняют на 70 % его объема. А при применении «Остим-100» дефект заполняют полностью. Слизисто-надностничный лоскут укладывают на место и ушивают наглухо.
Если при проведении цистэктомии или гранулэктомии на верхней челюсти возникает сообщение с верхнечелюстной пазухой или с полостью носа, то перфорационное отверстие закрывают указанными выше блоками, а костную полость заполняют пастообразной формой «Остим-100».
При нагноившихся периапикальных изменениях рекомендуется одноэтапное хирургическое лечение без резекции верхушек корней. После цистэктомии или гранулэктомии костную полость заполняют готовыми формами препарата на основе гидроксиапатита с добавлением антибиотиков или трихопола (метронидазола).
Лечение больных с кистами челюстей, прорастающими в верхнечелюстную пазуху, зависит от наличия или отсутствия симптомов воспалительных изменений в пазухе. При явлениях острого синусита в первую очередь следует добиться стихания воспалительных изменений, для чего рекомендуются пункция и промывание пазухи, курс антибактериальной терапии, лечение с помощью лазера «Оптодан» — по 3 мин 5 сеансов. После купирования острого воспаления проводят хирургический этап лечения. В тех случаях, когда воспалительный процесс в пазухе первоначально не определялся, производят операцию.
После проводниковой анестезии выкраивают трапециевидный слизисто-надкосничный лоскут, направленный основанием к переходной складке. Лоскут отслаивают и смещают вверх. При помощи бора образуют «окно» в передней костной стенке верхней челюсти, через которое обеспечивается доступ к кистозной полости выше проекции верхушек корней «причинных» зубов. Цистэктомия осуществляется через сформированное перфорационное отверстие (с или без резекции верхушек корней зубов). Измененную слизистую оболочку пазухи удаляют. После чего производят антисептическую обработку верхнечелюстной пазухи 0,05 % раствором хлоргексидина биглюконата. После заключительной ревизии дефект костной ткани в области альвеолярного отростка верхней челюсти заполняют блоками коллаген-гидроксиапатитсодержащих материалов, за счет чего искусственно воссоздают резорбированную костную стенку синуса или дна полости носа. Слизисто-надкостничный лоскут укладывают на место и фиксируют кетгутом. Искусственное соустье между пазухой и полостью носа не формируют.
Необходимо подчеркнуть, что эту методику можно использовать только в том случае, если в верхнечелюстной пазухе отсутствуют патологические изменения. В противном случае проводят радикальную гайморотомию.
Общеизвестно, что перед хирургическим вмешательством необходимо обязательно провести качественное пломбирование каналов зубов, вовлеченных в патологический процесс, если оно не осуществлялось ранее или производилось некачественно. Однако подход к лечению таких больных может быть двояким, в зависимости от степени выраженности острых явлений и величины костного очага поражения. Если очаг небольших размеров и острые явления выражены умеренно, то пломбирование корневого канала и хирургическое вмешательство проводят в один день.
В тех случаях, когда патологический процесс протекает с явно выраженными признаками острого гнойного воспаления и эндодонтическое лечение невозможно вследствие выделения гноя из канала, то вначале проводят эвакуацию содержимого полости и удаляют грануляционную ткань или оболочку кисты, а каналы пломбируют по ходу операции. После чего дефект костной ткани заполняют готовыми формами гидроксиапатитсодержащих материалов с антибиотиками. При разрушении наружной кортикальной пластинки челюстей можно эвакуировать гнойное содержимое кисты через дефект наружной кортикальной пластинки с помощью шприца. В результате давление в кистозной полости снимается и создается возможность запломбировать корневые каналы и продолжить хирургическое лечение. Если технически невозможно полностью убрать оставшиеся спаянные части оболочки кисты из-за выстояния корней зубов, проводят щадящую резекцию верхушек корней для полного удаления патологических размягченных участков оболочки или грануляционной ткани.
Вопрос о проведении резекции верхушки корня зуба решается индивидуально. В тех случаях, когда канал корня зуба запломбирован до верхушки и выстоящий в полость участок корня не мешает тщательному удалению патологически измененных тканей, резекцию верхушки корня не проводят. Но при сильно искривленных и не запломбированных до верхушки каналов приходится прибегать к резекции верхушки корня зуба.
При выраженной подвижности зубов за счет значительного выстояния корней в полость кисты необходимо в предоперационном периоде или сразу после операции шинировать зубы быстротвердеющей пластмассой, а еще лучше — с использованием методики вантовых систем по А. Н. Ряховскому (1999— 2000). При этом зубы связывают между собой армидной нитью, проходящей по искусственно созданным бороздкам на уровне экватора зубов или чуть ниже, которые в последующем закрывают композитным пломбировочным материалом.
Послеоперационный уход за больными в течение 2—4 сут заключается в эвакуации гемморагического экссудата, а также излишков гидроксиапатита, скопившегося между швами. При гнойных процессах полость рта промывают растворами антибиотиков и антисептиков. После удаления прорастающих в верхнечелюстной синус кист назначают сосудосуживающие капли в нос. Со 2-го дня всем больным проводят физиотерапевтические процедуры лазером «Оптодан». Швы снимают на 5—6-е сутки.
Анализ результатов лечения больных с использованием остеопластических материалов на основе гидроксиапатита показал, что после удаления околокорневых кист челюстей сохраняется анатомическая целостность зубов, отмечается снижение послеоперационных осложнений и наблюдается восстановление костной ткани в течение 2—3 мес, а при больших дефектах — 6—8 мес, чем обеспечивается стабильная функциональная активность зуба.
При нагноившихся кистах показано одноэтапное оперативное лечение с применением готовых форм гидроксиапатита с добавлением антибиотиков.
10.6.3. Перфорации полости зуба
Случаи перфорации зубов составляют 9 % от всех осложнений эндодонтического лечения. Выделяют 2 варианта локализации перфорации — стенок и дна коронки и перфорации корня зуба. Причины перфорации корня достаточно разнообразны. Они могут быть результатом неосторожного использования файлов (как ручных, так и механических) и инструментов для подготовки корневых каналов для штифтов и вкладок (ларго, гейтсы), когда ось эндодонтического инструмента не соответствует направлению корневого канала. Кроме того, перфорации могут произойти при попытках расширения и прохождения изогнутых труднопроходимых каналов, а также в результате идиопатической корневой резорбции. В зависимости от расположения перфорации в корневом канале они подразделяются на апикальные, средние и коронарные (наиболее приближенные к коронке зуба) (Иванов и др., 1990). Кроме того, по времени возникновения перфорации могут быть свежими (непосредственно после возникновения) и осложненными хроническим периодонтитом.
Перфорация может произойти непосредственно во время эндодонтического или ортопедического лечения («провал» инструмента, резкое болевое ощущение у пациента, интенсивное кровотечение из корневого канала или полости зуба). Прикосновение острым инструментом в месте «свежей» травмы вызывает ограниченную колющую боль. При наличии боковых перфораций отмечается небольшая кровоточивость. Сравнительно просты для диагностики случаи перфорации на губной и щечных поверхностях. Если отверстие расположено на небной или язычной поверхностях, то хирургический доступ к ней практически невозможен. В этом случае единственным методом его закрытия может быть преднамеренная реплантация зуба.
Часто случается, что «свежую» перфорацию не диагностируют. Но по истечении некоторого времени ее наличие становится очевидным. Вначале образуется грануляционная ткань, а затем происходят убыль костной ткани и развитие очага деструкции у верхушки корня. Чаще всего «старые» перфорации обнаруживаются случайно на обзорных или прицельных рентгеновских снимках.