Файл: Цели лекции Уметь оценивать типичную клиническую картину дефекта межпредсердной и межжелудочковой перегородок. Уметь оценивать типичную клиническую картину при открытом артериальном протоке, коарктации аорты, тетраде Фалло. План лекции.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 30.11.2023
Просмотров: 30
Скачиваний: 1
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Основные клинико-диагностические характеристики дефекта межпредсердной перегородки (ДМЖП) и дефекта межжелудочковой перегородки (ДМПП).
Цели лекции:
1.Уметь оценивать типичную клиническую картину дефекта межпредсердной и межжелудочковой перегородок.
2.Уметь оценивать типичную клиническую картину при открытом артериальном протоке, коарктации аорты, тетраде Фалло.
План лекции:
1. Основные клинико-диагностические характеристики дефекта межпредсердной перегородки (ДМЖП) и дефекта межжелудочковой перегородки (ДМПП).
2. Основные клинико-диагностические характеристики открытого артериального протока (ОАП) и коарктации аорты (КоА).
3. Основные клинико-диагностические характеристики тетрады Фалло.
Врожденные пороки сердца представляют собой аномалии и деформации клапанов, отверстий или перегородок между камерами сердца или отходящих от него сосудов, возникшие на 2-8-й неделе внутриутробного развития в результате нарушения процессов эмбриогенеза, а также сохранение признаков внутриутробного кровообращения после рождения, нарушающие внутрисердечную и системную гемодинамику, и приводящие к развитию острой или хронической сердечной недостаточности.
Этиология
1) Первичные генетические факторы: формирование порока может быть следствием структурных и количественных хромосомных аномалий или мутаций единичного гена.
2) Тератогенные факторы внешней среды:
- внутриутробные инфекции (вирус краснухи, Коксаки, цитомегаловирус, вирусные инфекции с подъемом температуры в первом триместре беременности у матери);
- прием лекарственных препаратов на ранних сроках беременности (противоэпилептические средства, литий, талидомид, витамин А, изотретиноин, сульфазалазин, ибупрофен, триметоприм);
- постоянный контакт с токсическими веществами (лаки, краски).
3) материнские факторы:
- предшествующие данной беременности репродуктивные проблемы (выкидыши, мертворождения и т.д.);
- ежедневный прием алкоголя беременной женщиной;
- курение матери;
- сахарный диабет, фенилкетонурия (при отсутствии лечения) у матери;
- возраст матери (не ассоциируется с нехромосомными ВПС); - индуцированная беременность.
4) семейные факторы:
- возраст отца;
- прием кокаина и курение марихуаны отцом ребенка.
5) Мультифакториальная теория возникновения (90% всех ВПС).
Классификация ВПС по характеру нарушения гемодинамики и наличию/отсутствию цианоза
1. Без цианоза
2. С цианозом
Наиболее частые врожденные пороки сердца - это дефект межжелудочковой перегородки (50% всех ВПС), дефект межпредсердной перегородки, клапанный стеноз легочной артерии и открытый артериальный проток.
Цианотичные пороки сердца составляют 15% всех ВПС. Самым частым цианотичным пороком сердца является тетрада Фалло. Обструктивные поражения выводного отдела левого желудочка составляют примерно 6% всех ВПС. Среди них наиболее часто встречается клапанный стеноз аорты (71-86% пациентов). Транспозиция магистральных артерий составляет приблизительно 3% всех ВПС и 20% среди цианотичных пороков.
Дефект межпредсердной перегородки
Дефект межпредсердной перегородки - это врожденный порок сердца, при котором имеется сообщение между двумя предсердиями, развивающееся в результате аномального развития первичной и вторичной межпредсердных перегородок и эндокардиальных подушек. Первое упоминание о пороке встречается в работах Галена. Наиболее полное описание патолого-анатомической картины порока принадлежит К. Rokitansky (1875). Дефект межпредсердной перегородки является наиболее частым пороком сердца у взрослых, составляя 15-20% всех врожденных пороков, у женщин встречается чаще, чем у мужчин (3:2).
Патологическая анатомия. Исходя из эмбриогенеза различают несколько анатомических вариантов дефекта межпредсердной перегородки:
1. Дефект первичной перегородки (тип ostiumprimurn) представляетсобой вариант дефекта эндокарда, располагается в нижнем отделе перегородки непосредственно над уровнем предсердно-желудочковых отверстий, сочетается с расщеплением створок митрального и реже трехстворчатого клапанов.
2. Дефект вторичной перегородки (тип ostium secundum) - вариант, при котором всегда сохраняется край перегородки в нижнем отделе, отделяющий его от уровня предсердно-желудочковых клапанов; наиболее часто локализуется в центральной части межпредсердной перегородки в области овальной ямки. Дефекты венозного синуса чаще встречаются высоко в межпредсердной перегородке вблизи от впадения верхней полой вены и связаны с атипичным впадением легочныхвен в правое предсердие или верхнюю полую вену. Дефекты венозного синуса могут также локализоваться в нижней части перегородки над устьем нижней полой вены.
3. Общее предсердие — полное отсутствие межпредсердной перегородки или наличие только рудиментарных ее элементов, часто сочетается с расщеплением атриовентрикулярных клапанов.
Открытое овальное отверстие (окно), которое не закрывается у 20% взрослых,
не следует рассматривать как разновидность дефекта межпредсердной перегородки, так как при истинном дефекте имеется недостаточность ткани, а при открытом овальном окне сообщение осуществляется благодаря клапану, который открывается при особых обстоятельствах. Нарушений гемодинамики при этом не наблюдается, но если давление в правом предсердии превышает давление в левом, то происходит шунтирование крови справа налево.
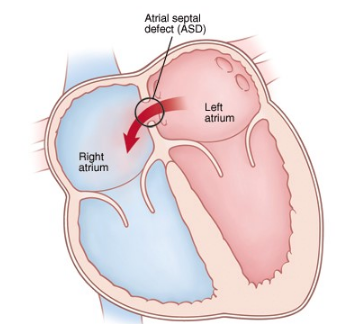
Гемодинамика. Наличие дефекта межпредсердной перегородки приводит к сбросу артериальной крови из левого предсердия в правое вследствие наличия градиента давления между ними. В результате возникает перегрузка объемом правой половины сердца, дилатация правого желудочка и увеличение объема циркулирующей крови в малом круге. При больших дефектах это может приводить к легочной гипертензии, однако выраженная гипертензия в малом круге в первые 20 лет возникает не более чем у 2% больных, что может быть обусловлено рядом факторов: отсутствием непосредственного влияния на сосуды легких высокого давления левого желудочка, передачей давления из правого желудочка в легочную артерию, значительной растяжимостью правых отделов сердца, резервной емкостью легочных сосудов и их низким сопротивлением.
Основную роль в компенсации нарушения кровообращения играет правый желудочек, работа которого увеличивается в несколько раз. Недостаточность правого желудочка и недостаточность кровообращения развивается после 10 лет существования порока, в более старшем возрасте присоединяется недостаточность левого желудочка. Последняя, вызывая уменьшение его податливости, может приводить к увеличению объема шунта слева направо.
Клинические проявления порока зависят от степени нарушения гемодинамики и изменяются с возрастом. При относительно небольшом дефекте в молодом возрасте больные могут не предъявлять жалоб, и порок выявляется при случайном обследовании. В возрасте старше 30 лет могут появиться одышка и сердцебиение при физической нагрузке, затем и в покое, нарастают слабость и утомляемость. При больших дефектах межпредсердной перегородки одышка является одним из симптомов заболевания уже в молодом возрасте, у таких больных может также появляться синюшность кожных покровов за счет смешивания аортальной и венозной крови.
При открытом овальном отверстии, если дефект небольшой и нет других аномалий, то форма и размеры сердца не изменены. Большие дефекты приводят к гипертрофии и дилатации правого предсердия и правого желудочка. Левые отделы сердца, как правило, не изменяются.
При перкуссии отмечается расширение границ сердца преимущественно вправо, а при больших дефектах— влево. В отдельных случаях описаны наличие сердечного горба (за счет увеличения правых отделов сердца), а также систолическое дрожание у левого края грудины.
Характерна аускультативная картина: над легочной артерией (во II-III межреберье слева у грудины) выслушивается мезосистолический шум умеренной интенсивности, возникающий вследствие увеличенного кровотока через клапан легочной артерии. Тембр и интенсивность шума могут быть различными, интенсивность его возрастает при задержке дыхания на выдохе. Второй тон над легочной артерией усилен и раздвоен. Реже определяется диастолический шум над нижней частью грудины, связанный с относительным стенозом отверстия трехстворчатого клапана при увеличенном количестве крови, проходящей через него. После того, как возросшее легочное сосудистое сопротивление приводит к понижению величины сброса крови слева направо, интенсивность шумов снижается, появляется диастолический шум, вызванный недостаточностью клапана легочной артерии.
Диагностика. На ЭКГ электрическая ось сердца у больных со вторичным дефектом отклонена вправо, с первичным — влево. При каждом из дефектов обнаруживается различная степень перегрузки и гипертрофии правого желудочка и правого предсердия, выраженность которой зависит от величины давления в легочном стволе. Выявляются признаки частичной блокады правой ножки пучка Гиса (феномен rsR' в правых грудных отведениях), отражающей замедление активации зад-небазальной части межжелудочковой перегородки.
На фонокардиограмме регистрируется систолический шум с максимальной интенсивностью у левого края грудины, где прикрепляется III ребро. Шум может занимать всю систолу, может носить равномерный, ромбовидный или убывающий характер. Иногда регистрируется и диастолический шум. Амплитуда колебания II тона усилена.
На рентгенограмме сердце увеличено в поперечнике, в косых проекциях определяется увеличение правых отделов сердца. Дуга легочной артерии выбухает, дуга аорты уменьшена, усилен сосудистый рисунок легких (за счет переполнения артериального русла). Корни легких расширены, характерна их пульсация.
Эхокардиография в настоящее время может служить методом верификации диагноза дефекта межпредсердной перегородки. Дефект можно непосредственно увидеть, он хорошо определяется при допплер-эхокардиографии. При эхокардиографическом исследовании выявляют следующие признаки:
• увеличение полости правого предсердия и правого желудочка,
• парадоксальное движение межжелудочковой перегородки,
• гипердинамичное движение стенок левого предсердия,
• признаки легочной гипертензии,
• признаки расщепления митрального и трехстворчатого клапанов
с проявлениями их недостаточности при первичном дефекте,
• пролапс митрального клапана при вторичном дефекте,
• шунтирование крови между предсердиями слева направо или справа налево.
Катетеризация полостей сердца позволяет выявить сброс крови на уровне предсердий. При дефекте межпредсердной перегородки выявляется повышение давления в полости правого предсердия, в правом желудочке и легочной артерии. Характерным для порока является проведение катетера из правого предсердия в левое и повышение насыщения крови кислородом в полости правого предсердия по сравнению с пробами крови, взятой у устья полых вен. Разница в (8- 10%) и более рассматривается как абсолютный признак шунтирования крови.
Течение и прогноз. Вторичный дефект имеет благоприятное естественное течение в первые 20- 30 лет жизни, жалобы возникают после 40 лет, затем появляются аритмии, сердечная недостаточность, которая обусловлена выраженной легочной гипертензией. Причиной смерти без операции является правожелудочковая сердечная недостаточность, реже тромбоз легочной артерии, аритмии. При первичном дефекте течение менее благоприятное, раньше возникают жалобы и осложнения, основным отягощающим фактором является легочная ги-пертензия, прогноз хуже.
Синдром Лютомбаше— дефект межпредсердной перегородки в сочетании со стенозом левого атриовентрикулярного отверстия.
Патологаческая анатомия. Морфологически характеризуется наличием дефекта межпредсердной перегородки и врожденного или приобретенного сужения левого атриовентрикулярного отверстия. Дефект межпредсердной перегородки при этом чаще всего вторичный и локализуется в области овальной ямки, как правило небольшой. Морфологические изменения митрального клапана разнообразны и отражают все стадии приобретенного и врожденного митрального стеноза. Характерным является расширение легочной артерии, которая иногда вдвое превышает размер аорты.