ВУЗ: Казахский национальный медицинский университет им. С.Д. Асфендиярова
Категория: Учебное пособие
Дисциплина: Медицина
Добавлен: 05.02.2019
Просмотров: 586
Скачиваний: 4
Артериальная гипертензия
1. Артериальная гипертензия
2. Код протокола: P-T-001
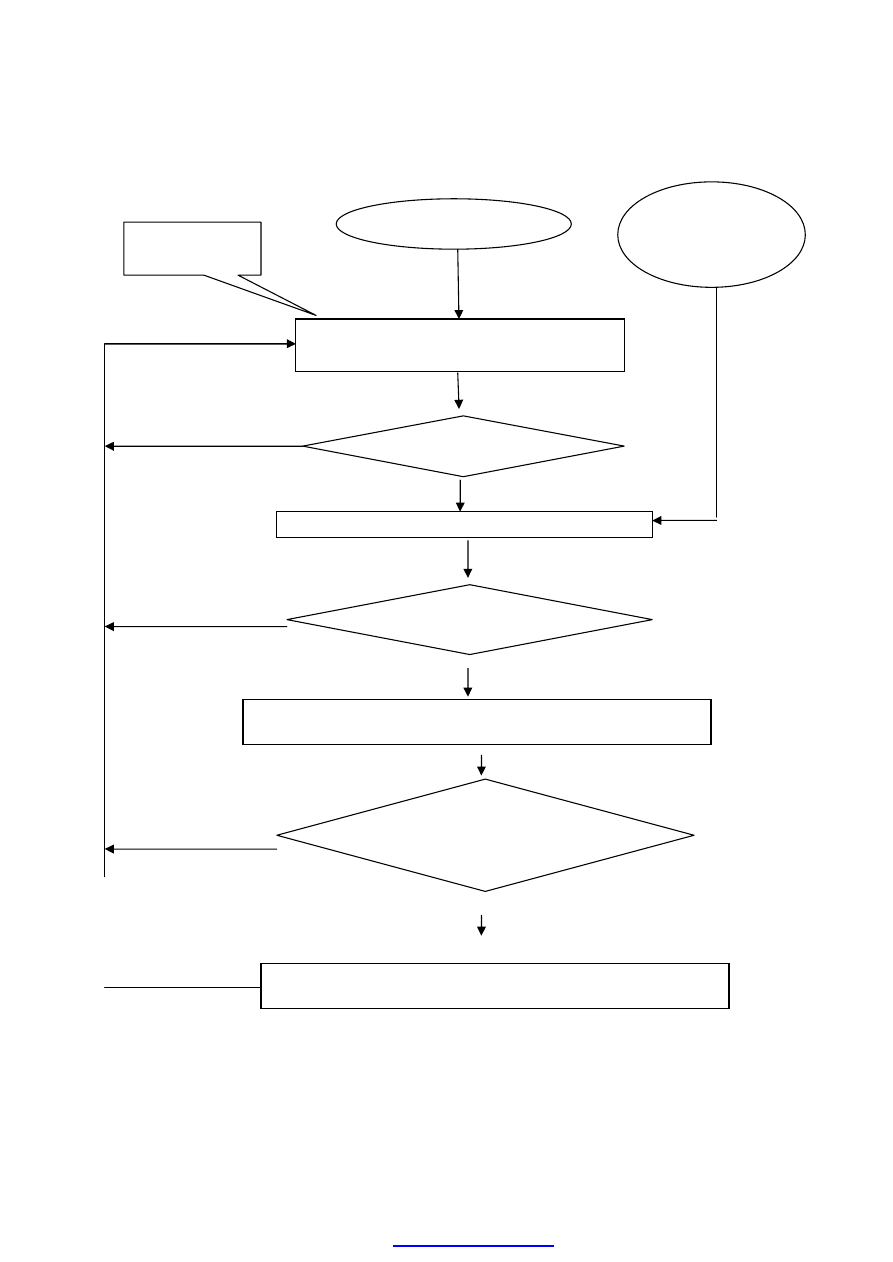
Алгоритм скрининга АГ
Нет Да
Нет Да
Да
Нет
3. Код (коды) по МКБ-10: I10 Эссенциальная (первичная) гипертензия
4. Определение: Артериальная гипертония - стабильное повышение систолического АД
140 мм.рт.ст. и более и/или диастолического АД 90 мм.рт.ст и более (в результате как
минимум трех измерений, произведенных в различное время на фоне спокойной
обстановки. Больной при этом не должен принимать лекарственные средства как
повышающие, так и понижающие АД) (1).
Прикрепленное
население
Информация о
пациентах с АД
>140/90 от скорой
помощи, из
стационаров
Ежегодно минимум один раз в году
измерять АД у пациентов независимо от
повода посещения
Информационная
поддержка
скрининга
АД > 140/90 мм
рт.ст.?
Измерение давления еще два раза в течение 2 месяцев
Еще дважды АД > 140/90 мм
рт.ст.?
Зарегистрировать больного АГ, завести контрольную карту для
диспансерного наблюдения
К концу физического года у всего
прикрепленного населения измерено
давление хотя бы один раз?
Активно сделать визиты (вызывать к себе) к тем прикрепленным
пациентам, кому ни разу в этом году АД не измерялось
PDF created with pdfFactory Pro trial version

5. Классификация: ВОЗ/МОАГ 1999 г.
Категории нормального АД:
• Оптимальное АД < 120 / 80 мм.рт.ст.
• Нормальное АД <130 / 85 мм.рт.ст.
• Высокое нормальное АД или предгипертония 130 - 139 / 85-89 мм.рт.ст.
Степени АГ:
• Степень1 140-159 / 90-99
• Степень 2 160-179/100-109
• Степень 3 .180 / .110
• Изолированная систолическая гипертензия .140/ <90
6. Факторы риска
Критерии стратификации АГ
Факторы риска сердечно-
сосудистых заболеваний
Поражение органов
мишеней
Сопутствующие
(ассоциированные)
клинические состояния
1.
Используемые
для
стратификации риска
- Величина САД и ДАД
(степень 1-3)
- Возраст
- мужчины >55 лет
- женщины > 65лет
- Курение
- Уровень общего
холестерина крови >
6,5 ммоль/л
- Сахарный диабет
- Семейные случаи
раннего развития
сердечно-сосудистых
заболеваний
2. Другие факторы,
неблагоприятно
влияющие на прогноз*
- Сниженный уровень
холестерина ЛПВП
- Повышенный уровень
холестерина ЛПНП
- Микроальбуминурия
(30-300 мг/сут) при
сахарном диабете
- Нарушение
толерантности к
глюкозе
- Ожирение
- Сидячий образ жизни
- Повышенный уровень
фибриногена в крови
- Социально-
экономические группы
с высоким риском
- Географический
- Гипертрофия левого
желудочка (ЭКГ, ЭхоКГ,
рентгенография)
- Протеинурия и/или
небольшое повышение
креатинина плазмы (106 –
177 мкмоль/л)
- Ультразвуковые или
рентгенологические
признаки
атеросклеротического
поражения сонных,
повздошных и бедренных
артерий, аорты
- Генерализованное или
очаговое сужение артерий
сетчатки
Церебро-васкулярные
заболевания
- Ишемический инсульт
- Геморрагический
инсульт
- Транзиторная
ишемическая атака.
Заболевания сердца:
- Инфаркт миокарда
- Стенокардия
- Роеваскуляризация
коронарных сосудах;
- Застойная сердечная
недостаточность.
Заболевания почек
- Диабетическая
нефропатия
- Почечная недостаточность
(креатинин > 177
Сосудистые заболевания:
- Расслаивающая
аневризма
- Поражение
периферических
артерий с
клиническими
проявлениями.
Выраженная
гипертоническая
ретинопатия
- Геморрагии или
экссудаты;
- Отек соска
зрительного нерва.
PDF created with pdfFactory Pro trial version

регион высокого риска
* Дополнительные и «новые» факторы риска (не учитываются при стратификации риска)
Степени риска АГ:
• Группа низкого риска (риск 1). Эта группа включает мужчин и женщин в возрасте
моложе 55 лет с АГ 1 степени при отсутствии других факторов риска, поражения органов-
мишеней и ассоциированных сердечно-сосудистых заболеваний. Риск развития сердечно-
сосудистых осложнений в ближайшие 10 лет (инсульта, инфаркта) составляет менее 15%.
• Группа среднего риска (риск 2). В эту группу входят пациенты с АГ 1 или 2 степени.
Основным признаком принадлежности к этой группе является наличие 1-2 других
факторов риска при отсутствии поражения органов-мишеней и ассоциированных
сердечно-сосудистых заболеваний. Риск развития сердечно-сосудистых осложнений в
ближайшие 10 лет (инсульта, инфаркта) составляет 15-20%.
• Группа высокого риска (риск 3). К этой группе относятся пациенты с АГ 1 или 2
степени, имеющие 3 или более других факторов риска или поражение органов- мишеней.
В эту же группу входят больные с АГ 3 степени без других факторов риска, без поражения
органов-мишеней, без ассоциированных заболеваний и сахарного диабета. Риск развития
сердечно-сосудистых осложнений в этой группе в ближайшие 10 лет колеблется от 20 до
30%.
• Группа очень высокого риска (риск 4). К этой группе относятся пациенты с любой
степенью АГ, имеющие ассоциированные заболевания, а также пациенты с АГ 3 степени,
с наличием других факторов риска и/или поражением органов-мишеней и/или сахарным
диабетом даже при отсутствии ассоциированных заболеваний. Риск развития сердечно-
сосудистых осложнений в ближайшие 10 лет превышает 30%.
Стратификация риска для оценки прогноза больных АГ
Артериальной давление, мм.рт.ст.
Другие факторы риска*
(кроме АГ), поражения
органов-мишеней,
ассоциированные
заболевания
Степень 1
САД 140-159
ДАД 90-99
Степень 2
САД 160-179
ДАД 100-109
Степень 3
САД >180
ДАД >110
I. Нет факторов риска,
поражения органов-мишеней,
ассоциированных
заболеваний
Низкий риск
Средний риск
Высокий риск
II. 1-2 фактора риска
Средний риск
Средний риск
Очень высокий
риск
III. 3 фактора риска и
более и/или поражение
органов-мишеней
Высокий риск
Высокий риск
Очень высокий
риск
IV. Ассоциированные
(сопутствующие)
клинические состояния
и/или сахарный диабет
Очень высокий
риск
Очень высокий
риск
Очень высокий
риск
7. Первичная профилактика
Ведение здорового образа жизни, своевременное и регулярное лечение заболеваний,
приводящих к возниконовению АГ.
8. Диагностические критерии:
8.1. жалобы и анамнез
У больного с впервые выявленной АГ необходим тщательный
сбор анамнеза, который должен включать:
- длительность существования АГ и уровни повышения АД в анамнезе, а также
результаты применявшегося ранее лечения антигипертензивными средствами,
наличие в анамнезе гипертонических кризов;
PDF created with pdfFactory Pro trial version

- данные о наличии симптомов ИБС, сердечной недостаточности, заболеваний
ЦНС, поражений периферических сосудов, сахарного диабета, подагры, нарушений
липидного обмена, бронхообструктивных заболеваний, заболеваний почек,
сексуальных расстройств и другой патологии, а также сведения о лекарственных
препаратах, используемых для лечения этих заболеваний, особенно тех, которые
могут способствовать повышению АД;
- выявление специфических симптомов, которые давали бы основание
предполагать вторичный характер АГ (молодой возраст, тремор, потливость,
тяжелая резистентная к лечению АГ; шум над областью почечных артерий,
тяжелая ретинопатия, гиперкреатининемия, спонтанная гипокалиемия);
- у женщин - гинекологический анамнез, связь повышения АД с беременностью,
менопаузой, приемом гормональных контрацептивов, гормонально-заместительной
терапией;
- тщательная оценка образа жизни, включая потребление жирной пищи,
поваренной соли, алкогольных напитков, количественную оценку курения и
физической активности, а также данные об изменении массы тела в течение жизни;
- личностные и психологические особенности, а также факторы окружающей
среды, которые могли бы влиять на течение и исход лечения гипертонической
болезни, включая семейное положение, ситуацию на работе и в семье, уровень
образования;
- семейный анамнез АГ, сахарного диабета, нарушений липидного обмена,
ишемической болезни сердца (ИБС), инсульта или заболеваний почек.
8.2. физикальное обследование
1. подтверждение наличия АГ и установление ее стабильности (повышении АД выше
140/90 мм.рт.ст. у больных неполучающих регулярную гипотензивную терапию в
результате как минимум трех измерений в различной обстановке)
2. исключение вторичного артериальной гипертонии
3. стратификация риска АГ (определение степени повышения АД, выявление устранимых
и неустранимых факторов риска, поражения органов-мишеней и ассоциированных
состояний)
8.3. лабораторные исследования гемоглобин, эритроциты, глюкоза крови натощак,
общий холестерин, холестерин ЛПВП, триглицериды натощак, мочевая кислота,
креатинин, калий, натрий, общий анализ мочи.
8.4. инструментальные исследования эхокардиография, УЗИ сонных и бедренных
артерий, УЗИ почек, допплер-УЗИ почечных сосудов, УЗИ надпочечников,
радиоизотопная ренография.
8.5. показания для консультации специалистов по показаниям
8.6. дифференциальный диагноз нет
9. Перечень основных и дополнительных диагностических мероприятий
Перечень основных диагностических мероприятий:
1. оценка данных анамнеза (семейный характер АГ, болезней почек, раннего развития у
ближайших родственников ИБС, указание на перенесенный инсульт, инфаркт миокарда,
наследственная предрасположенность к сахарному диабету, нарушениям липидного
обмена)
2. оценка образа жизни (питание, употребление поваренной соли, физическая активность),
характер работы, семенного положения, обстановки в семье, психологических
особенностей пациента
3. осмотр (рост, масса тела, индекс массы тела, тип и степень ожирения при его наличии,
выявление признаков симптоматических гипертоний – эндокринных стигм)
4. измерение АД неоднократно в различных условиях
5. ЭКГ в 12 отведениях
6. исследование глазного дна
PDF created with pdfFactory Pro trial version

7. Лабораторное обследование: гемоглобин, эритроциты, глюкоза крови натощак, общий
холестерин, холестерин ЛПВП, триглицериды натощак, мочевая кислота, креатинин,
калий, натрий, общий анализ мочи.
8. В связи с высокой распространенностью в популяции АГ следует проводить скрининг
заболевания в рамках рутинного обследования по поводу других состояний
9. Особенно скрининг АГ показан у лиц с факторами риска: отягощенный семейный
анамнез по АГ, гиперлипидемия, сахарный диабет, курение, ожирение.
10. У лиц без клинических проявлений АГ необходимо ежегодное измерение АД.
Дальнейшая частота измерения АД определяется исходными показателями.
Перечень дополнительных диагностических мероприятий:
В качестве дополнительных инструментальных и лабораторных тестов при
необходимости - эхокардиография, УЗИ сонных и бедренных артерий, УЗИ почек,
допплер-УЗИ почечных сосудов, УЗИ надпочечников, радиоизотопная ренография, С-
реактивный белок в крови количественным методом, микроальбуминурия тест-полосками
(обязательно при сахарном диабете), количественная протеинурия, анализ мочи по
Нечипоренко и Зимницкому, проба Реберга.
Необходимый объем обследований перед плановой госпитализацией:
1. Измерение АД;
2. Электрокардиограмма;
3. Общий анализ крови,
4. Общий анализ мочи;
5. Консультация кардиолога;
6. Флюорография грудной клетки;
7. Кал на яйца глист.
10. Тактика лечения
10.1. цели лечения
1. целью лечения является снижение АД до целевого уровня (у пациентов молодого и
среднего возраста ниже < 130 / 85, у пожилых пациентов < 140 / 90, у больных сахарным
диабетом < 130 / 85). Даже незначительное снижение АД при терапии необходимо, если
невозможно достигнуть «целевых» значений АД. Терапия при АГ должна быть
направлена на снижение как систолического, так и диастолического артериального
давления.
2. предотвращение возникновения структурно-функциональных изменений в органах-
мишенях или их обратное развитие
3. предотвращение развития нарушений мозгового кровообращения, внезапной сердечной
смерти, сердечной и почечной недостаточности и в результате улучшение отдаленного
прогноза, т.е. выживаемости больных.
10.2. немедикаментозное лечение
Изменение образа жизни пациента
1. немедикаментозное лечение должно быть рекомендовано всем пациентам с АГ,
включая тех, кто нуждается в лекарственной терапии
2. немедикаментозная терапия снижает потребность в медикаментозной терапии и
повышает эффективность гипотензивных препаратов
3. рекомендуйте мероприятия по изменению образа жизни всем пациентам с АГ, а также с
АД на уровне «повышенного в пределах нормы» (130-139/85-89 мм.рт.ст.);
- рекомендуйте курящим пациентам бросить курить;
- пациентам, употребляющим алкоголь, рекомендовано ограничить его прием до уровня
не более 20-30 г этанола/сут для мужчин и 10-20 г этанола/сут для женщин;
- пациентам с избыточной массой тела (ИМТ.25,0 кг/м2) необходимо рекомендовать
снижение веса;
- необходимо повышать физическую активность при помощи регулярных упражнений;
PDF created with pdfFactory Pro trial version