ВУЗ: Казахский национальный медицинский университет им. С.Д. Асфендиярова
Категория: Лекция
Дисциплина: Медицина
Добавлен: 05.02.2019
Просмотров: 317
Скачиваний: 4

Острый бронхит
1. Острый бронхит
2. Код протокола: P-T-009
3. Код (коды) по МКБ-10: J20 Острый бронхит
4. Определение: Острый бронхит – это воспаление бронхов преимущественно
инфекционного происхождения, продолжающееся до 1 мес.
5. Классификация: общепринятой классификации нет. По этиологии: наиболее часто
вирусный, бактериальный; токсический и ожоговый – редко. Выделяют: острый
простой
бронхит,
острый
обструктивный
бронхит,
острый
бронхиолит,
рецидивирующий бронхит.
6. Факторы риска: грипп, другие респираторные вирусные заболевания, алкоголизм,
аллергические заболевания, воздушные поллютанты, гипертрофия носоглоточной и
небных миндалин, иммунодефицитные состояния, курение (в т.ч.пассивное), наличие
трахеостомы, пожилой или детский возраст, рефлюкс-эзофагит, ХОБЛ, хронический
синусит, переохлаждение.
7. Первичная профилактика
1. ограничение контактов с больными и вирусоносителями, особенно в сезоны
повышения респираторной заболеваемости
2. ношение масок и мытье рук членов семьи с заболеванием ОРВИ.
3. поддержание оптимального воздушного режима в помещении
4. исключение как активного, так и пассивного табакокурения, использование
продуктов нефти для топки в дровяных печах, создание гипоаллергенной обстановки
дома
6. проведение закаливающих мероприятий, ЛФК
8. Адекватное питание
9. Вакцинация против гриппа
8. Диагностические критерии: Диагноз «Острый бронхит» выставляется при наличии
остро возникшего кашля, продолжающегося не более 3 нед, независимо от наличия
мокроты при отсутствии признаков пневмонии и хронических заболеваний легких,
которые также могут быть причиной кашля. Диагноз ставится методом исключения и
основывается на клинической картине.
8.1. жалобы и анамнез кашель сначала сухой, затем с отделением мокроты, общая
слабость, потливость.
8.2. физикальное обследование
Основные клинические проявления: симптомы интоксикации (недомогание, озноб,
субфебрилитет, боли в спине и мышцах); кашель, сначала сухой, затем продуктивный
со слизисто-гнойной мокротой; одышка часто обусловлена фоновой патологией легких
или сердца; симптомы фарингита и конъюнктивита; при аускультации – рассеянные
сухие или
влажные хрипы в легких.
8.3. лабораторные исследования
В ОАК могут быть выявлены лейкоцитоз, ускорение СОЭ. В ОАМ возможно
выявление незначительной протеинурии или нет изменений. При наличии мокроты 3-х
кратное исследование на БК для исключения туберкулеза легких.
8.4. инструментальные исследования
Для дифференциальной диагностики: рентгенография грудной клетки (отсутствие
изменения легочной ткани).
8.5. показания для консультации специалистов по показаниям
8.6. дифференциальный диагноз
PDF created with pdfFactory Pro trial version
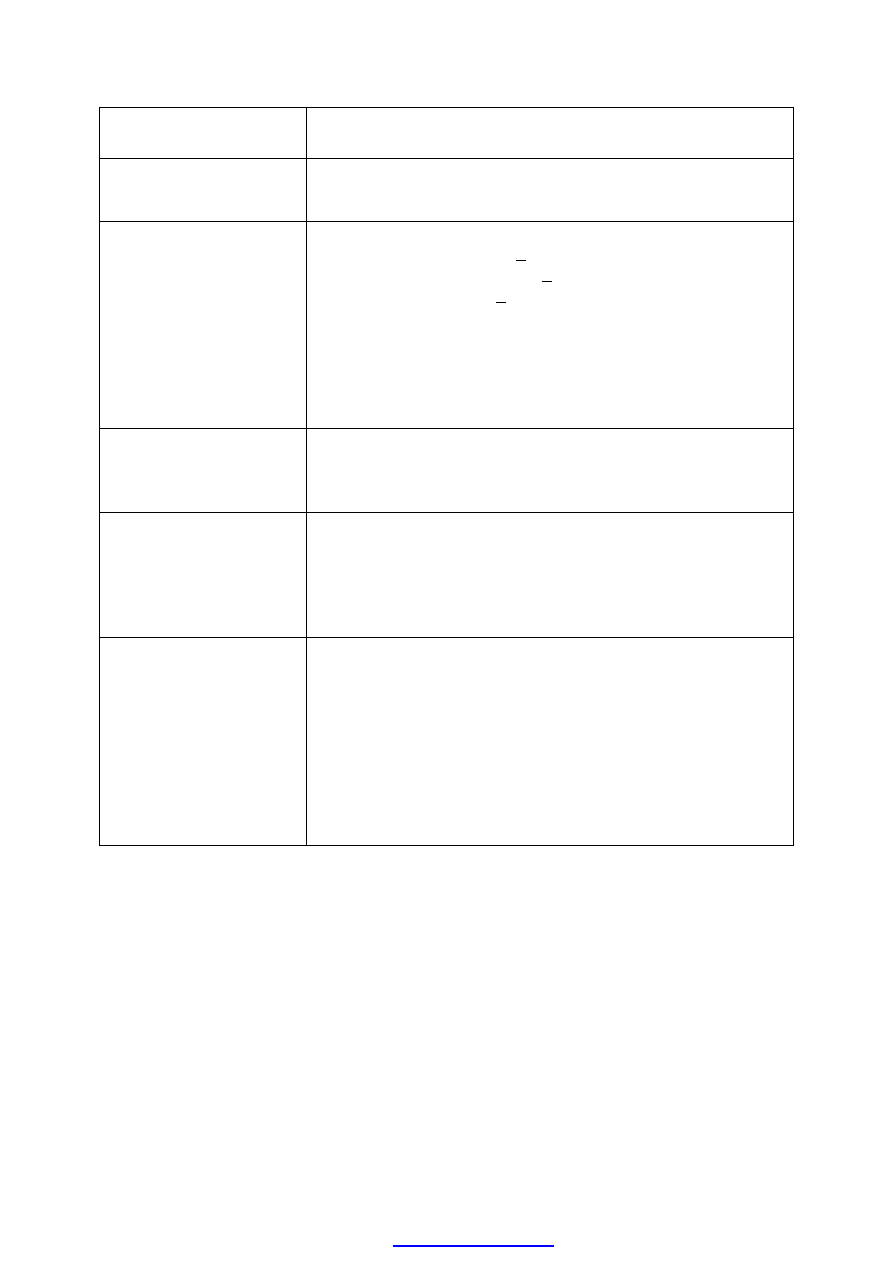
ДИАГНОЗ или причина
заболевания
В пользу диагноза
Острый бронхит
- Кашель без учащения дыхания
- Насморк, заложенность носа
- Повышение температуры, лихорадка
Пневмония
- Кашель и учащенное дыхание:
возраст < 2 месяцев > 60/мин
возраст 2 – 11 месяцев > 50/мин
возраст 1 – 5 лет > 40/мин
- Втяжение нижней части грудной клетки
- Лихорадка
- Аускультативные признаки – ослабленное дыхание,
влажные хрипы
- Раздувание крыльев носа
- Кряхтящее дыхание (у младенцев раннего возраста)
Стенозирующий
ларинготрахеит
(ложный круп)
- Лающий кашель
- Дыхательная недостаточность
- Осиплый голос
- Если вследствие кори - признаки кори
Коклюш
- Пароксизмальный кашель, сопровождающийся
характерным судорожным свистящим вдохом, рвотой,
цианозом или апноэ
- Хорошее самочувствие между приступами кашля
- Отсутствие лихорадки
- Отсутствие вакцинации АКДС в анамнезе
Обструктивный
бронхит
- В анамнезе астмоидное дыхание было связано только с
простудой
- Отсутствие астмы/экземы/поллиноза у ребенка и членов
семьи
- Удлиненный выдох
- Аускультативно – сухие хрипы, ослабленное дыхание
(если сильно выражено – исключить непроходимость
дыхательных путей)
- Хорошая реакция на бронхолитики
- Проявления обычно менее выражены, чем при астме
9. Перечень основных и дополнительных диагностических мероприятий
Перечень основных диагностических мероприятий:
1. Общий анализ крови
2. Общий анализ мочи
3. Микрореакция
4. Флюорография
Перечень дополнительных диагностических мероприятий:
1. Общий анализ мокроты
2. Цитология мокроты
3. Анализ чувствительности микробов к антибиотикам, БК
4. Исследование гемокультуры на бактериемию на высоте лихорадки
5. Рентгенография органов грудной клетки
6. Консультация отоларинголога
PDF created with pdfFactory Pro trial version

7. Консультация фтизиатра
10. Тактика лечения
10.1. цели лечения
ликвидация интоксикации, головной боли, улучшение самочувствия, нормализация
аппетита и температуры тела; выздоровление и отсутствие осложнений.
10.2. немедикаментозное лечение
На период подъема температуры - постельный режим. Обильное теплое питье. При
гипертермии более 38С без признаков бактериального поражения бронхов возможно
кратковременное применение жаропонижающих средств (рекомендуется парацетамол).
Элиминация внешних раздражителей. Обучение пациентов: дыхательные упражнения,
постуральный дренаж, прекращение курения.
10.3. медикаментозное лечение
при изнуряющем кашле могут быть применены средства, подавляющие кашель
(декстрометорфан, кодеин, тусупрекс), бронходилататорыА (сальбутамол - при
признаках бронхиальной гиперреактивности). При наличии мокроты показаны
муколитические средства (амброксол, карбоцистеин, ацетилцистеин).
Антибиотикотерапия не рекомендована при неосложненном остром бронхите, так как в
основном они вирусной этиологии. Антивирусная терапия (амантадин, римантадин,
рибавирин).
Антибиотикотерапия показана при явных признаках инфекционного поражения
бронхов:
выделение гнойной мокроты и увеличение ее количества, возникновение и нарастание
признаков интоксикации (перорально амоксициллин 0,5-1г каждые 8ч, цефуроксим
ацетил
0,5 г каждые 12 ч, кларитромицин 0,5 г каждые 12ч, азитромицин 0.5 г 1 раз в сутки в
течение 3 дней).
Для лечения и профилактики возникновения микоза при длительной массивной
антибиотикотерапии итраконазол оральный раствор по 200 мг 2 р\сут в течение 7 дней.
При стойком и длительном повышении температуры тела исследование гемокультуры
на бактериемию на высоте лихорадки с определением чувствительности флоры к
антибиотикам.
10.4. показания к госпитализации
При развитии осложнений (пневмония, обструктивный синдром), нарастание
интоксикации, появление дыхательной недостаточности, не снижение температуры
тела более 3-х дней.
10.5. профилактические мероприятия
1. ограничение контактов с больными и вирусоносителями, особенно в сезоны
повышения респираторной заболеваемости
2. ношение масок и мытье рук членов семьи с заболеванием ОРВИ.
3. поддержание оптимального воздушного режима в помещении
4. исключение как активного, так и пассивного табакокурения, использование
продуктов нефти для топки в дровяных печах, создание гипоаллергенной обстановки
дома
6. проведение закаливающих мероприятий, ЛФК
8. адекватное питание
9. вакцинация против гриппа
10.6. дальнейшее ведение, принципы диспансеризации Диспансерное наблюдение
ежеквартально.
11. Перечень основных и дополнительных медикаментов
Перечень основных медикаментов:
PDF created with pdfFactory Pro trial version

1. **Парацетамол сироп 2,4% во флаконе; суспензия; суппозитории 80 мг
2. *Амоксициллин 500 мг, табл.
3. *Амоксициллин+клавулановая кислота табл. 500 мг/125 мг, 875 мг/125 мг, порошок
для приготовления раствора для внутривенного введения 500мг/100мг, 1000мг/200мг
4. **Амброксол сироп 15 мг/5 мл; 30мг/5 мл; раствор 7,5 мг/мл
5. *Итраконазол оральный раствор 150 мл – 10 мг\мл
Перечень дополнительных медикаментов:
1. *Цефуроксим порошок для приготовления раствора для инъекций во флаконе
750мг, 1.5 гр
2. *Цефтазидим порошок для приготовления раствора для инъекций во флаконе 500
мг, 1 гр, 2г
3. *Азитромицин 500 мг, капсулы
4. *Сальбутамол аэрозоль 100 мкг/доза; таблетка 2 мг, 4 мг; раствор для небулайзера 20
мл
12. Индикаторы эффективности лечения: ликвидация интоксикации, головной боли,
улучшение самочувствия, нормализация аппетита и температуры тела; выздоровление
и отсутствие осложнений.
13. Список использованной литературы:
1. Bronchitis. National Guideline Clearinghouse. www. guideline.gov. 2005
2. Клинические рекомендации. Фармакологический справочник. Изд-во «ГЕОТАР-
МЕД», 2004.
3. Практическое руководство по антиинфекционной химиотерапии. Под ред
Страчунского
Л.С., Белоусова Ю.Б., Козлова С.Н.. Москва, 2002 г.
4. Федеральное руководство по использованию лекарственных средств (формулярная
система) под редакцией А.Г.Чучалина, Ю.Б.Белоусова, В.В.Яснецова. Выпуск VI.
Москва
2005
14. Список разработчиков: Семенова Р.И., кафедра пульмонологии КазНМУ
* – препараты, входящие в список основных (жизненно важных) лекарственных
средств
** - входит в перечень видов заболеваний, при амбулаторном лечении которых
лекарственные средства отпускаются по рецептам бесплатно и на льготных условиях
PDF created with pdfFactory Pro trial version