ВУЗ: Казахский национальный медицинский университет им. С.Д. Асфендиярова
Категория: Не указан
Дисциплина: Не указана
Добавлен: 05.02.2019
Просмотров: 7647
Скачиваний: 7
66
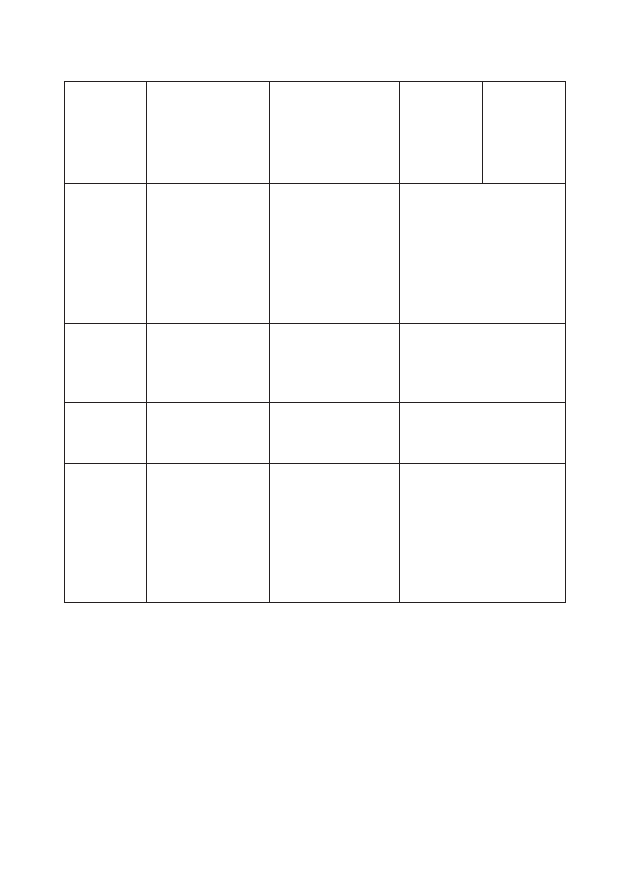
Общий алгоритм
Состоя-
ние
Меро-
приятие
Хроническая
артериальная
гипертензия,
гестационная
гипертензия
Легкая
преэклампсия
Тяжелая
преэ-
кламп-
сия
Экламп-
сия
Тактика
Обследование,
наблюдение
амбулаторно
Наблюдение
обследование,
тщательное
наблюдение
(возможно,
амбулаторно) в
течение 7 дней
Активная
Госпита-
лизация
-
Для
обследования
Обязательная госпи-
тализация
в учреждение III-II
уровня
Специ-
фическая
терапия
По показаниям
гипотензивная
терапия
По показаниям
гипотензивная
терапия
Магнезиальная, ги-
потензивная
Родораз-
решение
-
Родоразреше-
ние в 37 недель.
При переходе в
тяжелую форму,
тактика другая.
(см. тяж.форму)
Независимо от срока
беременности при
тяжелой преэкламп-
сии – в течение 12-
24 ч
при эклампсии – в
течение 3- 12 часов
11. Список используемой литературы
Клинический протокол «Кровотечения в послеродовом периоде»,
1.
проект «Мать и дитя», Россия, 2007
Протокол Научного центра акушерства, гинекологии и перинато-
2.
логии
American College of Obstetricians and Gynecologists (ACOG).
3.
Diagnosis and management of
Gynecologists (ACOG); 2002 Jan. 9.
4.
Atallah A. N., Hofmeyr G. J., Duley L. Calcium supplementation during
5.
pregnancy for preventing

67
hypertensive disorders and related problems (Cochrane review). In: The
6.
Cochrane
Coppage K. H., Polzin W. J. Severe preeclampsia and delivery outcomes:
7.
is immediate cesarean
Pregnancy. American Journal of Obstetrics and Gynecology. — 1988;
8.
158:892–8.
Derham R. J., Hawkins D. F., deVries L. S., Aber V. R., Elder M. G.
9.
Outcome of pregnancies
Pressure in Pregnancy. American Journal of Obstetrics and
10.
Gynecology. — 1990;163 (5 Pt
Management of Eclampsia. RCOG Guidelines.
11.
Management of severe preeclampsia and eclampsia. Clinical
12.
Resource Efficiency Support Team
Pre–eclampsia — study group recommendations. RCOG
13.
Guidelines.
Sibai B. M., Spinnato J. A., Watson D. L., Hill G. A., Anderson G.
14.
D. Pregnancy outcome in 303
Приложение
Правила измерения АД
Наиболее точные показания дает ртутный сфигмоманометр (по нему
должны быть откалиброваны все используемые аппараты).
Пациентка должна быть расслаблена, желательно после отдыха (не
менее 10 мин).
Положение – полусидя или сидя (манжета должна располагаться на
уровне сердца пациентки), лежа – на боку.
Манжета аппарата для измерения давления должна соответствовать
окружности плеча пациентки (лучше больше, чем меньше).
Достаточно измерения на одной руке.
Уровень систолического давления оценивается по I тону Короткова
(появление), а диастолического – по V (прекращение).
Показатели должны быть зафиксированы с точность до 2 мм рт. ст.

68
ическая
ПОСЛЕРОДОВОЕ КРОВОТЕчЕНИЕ
1. Код протокола:
2. Код (коды) по МКБ-10:
О72 – послеродовое кровотечение:
О72.1 – другие кровотечения в раннем послеродовом периоде;
О72.2 – позднее или вторичное послеродовое кровотечение;
О72.3 – послеродовая(ый) коагуляционный дефект, афибриногене-
мия, фибринолиз.
3. Определение:
Послеродовое кровотечение – клинически значимая кровопотеря,
составляющая 500 мл и более при родах через естественные родовые
пути, 1000 мл и более при операции кесарева сечения
Цель этапа: остановка кровотечения
4. Классификация:
Раннее послеродовое кровотечение – в первые 24 часа после ро-
дов.
Позднее послеродовое кровотечение – по истечении 24 часов по-
слеродового периода.
5. Факторы риска:
• Удлинение третьего периода родов
• Преэклампсия
• Послеродовое кровотечение в анамнезе
• Многоплодие
• Травма мягких родовых путей
• Затяжные роды
• Оперативное вагинальное родоразрешение
• Задержка плаценты и ее частей в полости матки
• Предлежание плаценты
• Тромбофилии
• Крупный плод
• Многорожавшие
6. Профилактика
Наилучшей профилактикой послеродового кровотечения является
активное ведение третьего периода родов, что снижает риск развития
кровотечения в 2,5-3 раза и наблюдение за родильницей в послеродо-
вом периоде (см. Протокол «Физиологические роды»).
7. Диагностические критерии кровотечения:
раннее выявление признаков кровотечения в послеродовом периоде
−
оценка состояния родильницы, АД, пульс, ЧДД
−
определение объема кровопотери
−
69
Способы определения объема кровопотери
Визуальный метод (ошибка 30%).
•
Снижение уровня гематокрита менее 10% от исходного
•
Гравиметрический метод – взвешивание операционного мате-
•
риала (ошибка 15%).
Измерение мерной емкостью (кружка, лоток с нанесенной градуи-
•
ровкой).
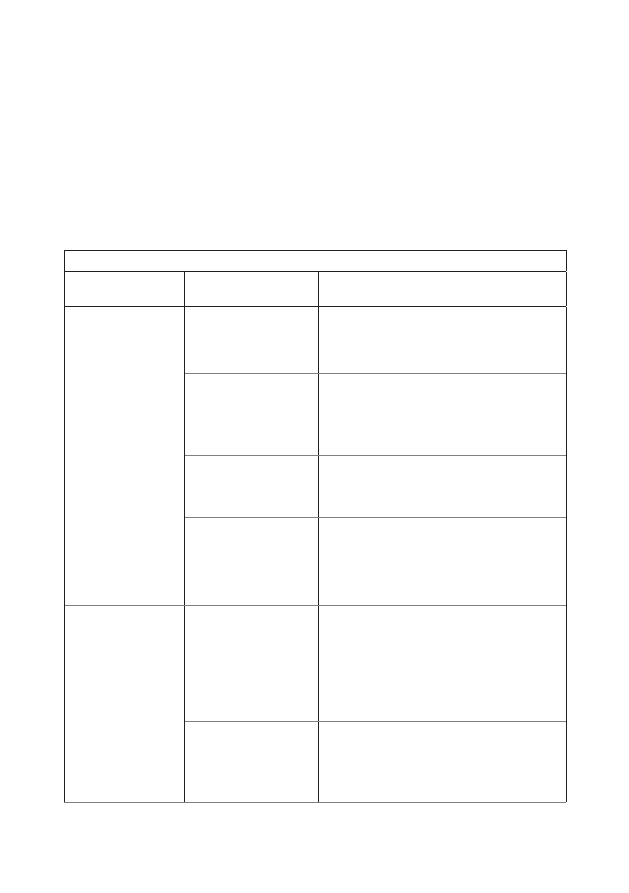
8. Этиология
Причинами ПРК могут быть расстройства одного из 4 базовых этио-
логических процессов, обозначенных как «4 Т»:
Этиологические факторы риска ПРК
«Т»
Этиологиче-
ский процесс
Клинические факторы риска
Нарушение
сократитель-
ной функции
матки
(«Т» – тонус)
Перерастяжение
матки
многоводие
•
многоплодие
•
крупный плод
•
«Истощение»
сократительной
способности
миометрия
быстрые роды
•
затяжные роды
•
высокий паритет (>5 родов)
•
Инфекционный
процесс
хорионамнионит
•
лихорадка в родах
•
Функциональ-
ные/анатомиче-
ские особенно-
сти матки
миома матки
•
предлежание плаценты
•
Задержка тка-
ней в полости
матки
(«Т» – ткань)
Задержка частей
последа
дефект последа
•
оперированная матка
•
высокий паритет
•
плотное прикрепление пла-
•
центы
приращение плаценты
•
Задержка сгуст-
ков крови в по-
лости матки
гипотония матки
•
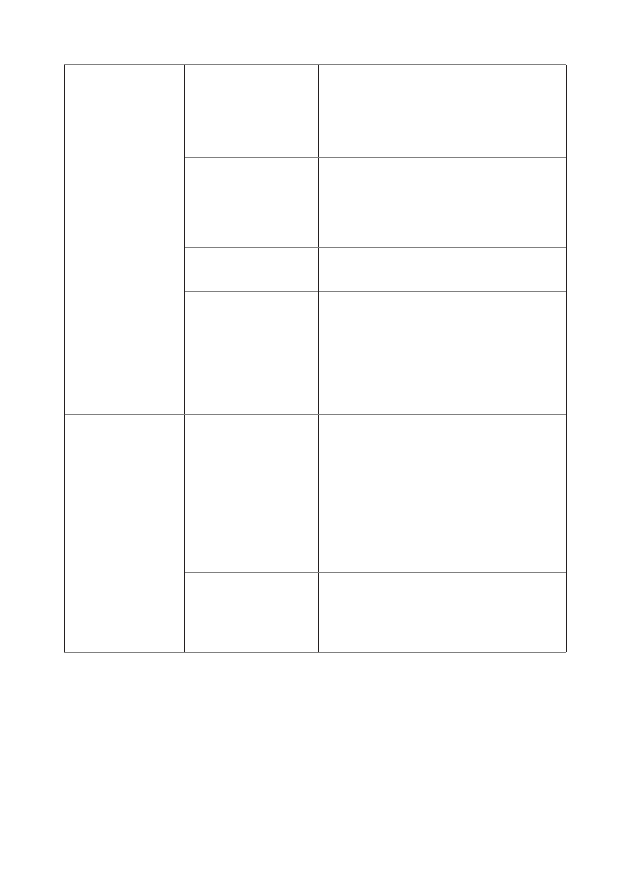
70
Травмы родо-
вых путей
(«Т» – травма)
Разрывы шейки
матки, влага-
лища, промеж-
ности
быстрые роды
•
оперативные вагинальные
•
роды
Травматический
разрыв матки во
время кесарева
сечения
неправильное положение пло-
•
да
низкое расположение предле-
•
жащей части
Разрыв матки
оперированная матка
•
Выворот матки
многорожавшая
•
расположение плаценты в дне
•
матки
нарушение техники активно-
•
го ведения третьего периода
родов
Нарушения
коагуляции
(«Т» – тром-
бин)
Врожденные и
приобретенные
тромбофиличе-
ские состояния.
ДВС - синдром
наследственные коагулопатии
•
заболевания печени
•
гематомы и/или кровоточи-
•
вость преэклампсия, экламп-
сия, HELLP-синдром
антенатальная гибель плода
•
хорионамнионит
•
дородовое кровотечение
•
Приобретенная
коагулопатия
передозировка антикоагулян-
•
тов
9. Пошаговая терапия послеродового кровотечения (при крово-
течении без признаков геморрагического шока)
Шаг 1
Мобилизация свободного персонала (не оставляя пациентку одну,
•
позвать на помощь: опытного акушера-гинеколога, владеющего опе-
ративной техникой в полном объеме, анестезиолога-реаниматолога, ла-
боранта).