ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 06.12.2023
Просмотров: 75
Скачиваний: 1
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Темпы роста и распространения рака прямой кишки зависят от морфологической структуры опухоли. В течение длительного времени опухоль растет по окружности кишки вверх и вниз. Считается, что для циркулярного охвата кишки опухолью требуется 1,5–2 года. В последующем опухоль прорастает стенку кишки, клетчатку и кости таза, соседние органы.
Этиология и патогенез
Этиология рака прямой кишки, так же как и рака другой локализации, точно не установлена.
На увеличение заболеваемости ректальным раком оказывают влияние следующие факторы: характер питания (пища с преобладанием животных жиров, белков и рафинированных углеводов (сахар); малоподвижный образ жизни; гипотония и атония кишечника в пожилом возрасте – хронические запоры; наличие в кишечном содержимом эндогенных канцерогенов – индола, скатола, гуанидина, метаболитов стероидных гормонов. Имеют значение и генетические факторы: риск развития рака толстой кишки в 3–5 раз выше среди родственников первой степени родства (с больными раком толстой кишки и ее полипами). Особое значение в развитии рака прямой кишки имеют полипы и полипоз прямой кишки (последний является облигатным предраком), ворсинчатые опухоли.
Классификация
Существует несколько классификаций рака прямой кишки.
По локализации: раком поражаются все отделы прямой кишки: наиболее часто – ампула (60–70 %), реже – тазовый отдел (25–30 %), еще реже – анальный (4–5 %).
По типу роста:
Экзофитный рост – опухоль в форме папилломатозных разрастаний, напоминающих цветную капусту, или в форме полипов с изъязвленной, легко кровоточащей поверхностью, растет в просвет прямой кишки.
Эндофитный рост – инфильтрирует стенку кишки так, что она кажется плотной, утолщенной. Опухоль распространяется в стенке кишки, суживая ее просвет, поражая и окружающие ткани.
Инфильтративноязвенный рост – опухоль в виде язвы с плотными возвышенными краями.
По морфологической структуре опухоли:
• Аденокарцинома – 90–95 % всех злокачественных опухолей.
• Слизистая аденокарцинома.
• Перстневидноклеточная карцинома.
• Плоскоклеточная карцинома.
• Железистоплоскоклеточная карцинома.
• Недифференцированная карцинома.
• Неклассифицируемая карцинома.
Классификация TNM Международного противоракового союза (2010 г., седьмое издание)
Т – первичная опухоль.
ТХ– первичная опухоль не может быть оценена.
Т0 – отсутствие данных о первичной опухоли.
Tis – карцинома in situ : внутрислизистая или инвазия в собственную пластинку слизистой оболочки.
Т1 – опухоль прорастает в подслизистую основу.
Т2 – опухоль прорастает в мышечную оболочку.
ТЗ – опухоль прорастает в подсерозную основу или в не покрытые брюшиной ткани вокруг толстой либо прямой кишки.
Т4 – опухоль прорастает в другие органы или структуры и/ или в висцеральную брюшину.
Т4а – опухоль прорастает в висцеральную брюшину.
Т4Ь – опухоль прорастает в другие органы или структуры.
N – регионарные лимфатические узлы.
NX – регионарные лимфатические узлы не могут быть оценены.
N0 – нет метастазов в регионарных лимфатических узлах.
N1 – метастазы в 1–3 регионарных лимфатических узлах.
N1a – метастазы в 1 регионарном лимфатическом узле.
N1b – метастазы в 2–3 регионарных лимфатических узлах.
N1c – опухолевые депозиты в подсерозной основе или не покрытых брюшиной мягких тканях вокруг толстой кишки и прямой кишки без метастазов в регионарных лимфатических узлах.
N2 – метастазы в 4 и более регионарных лимфатических узлах.
N2a – метастазы в 4–6 регионарных лимфатических узле.
N2b – метастазы в 7 и более регионарных лимфатических узлах.
М – отдаленные метастазы.
М0 – нет отдаленных метастазов.
M1 – есть отдаленные метастазы.
М1а – метастазы в одном органе: печень, легкие, яичники, нерегионарный лимфатический узел (узлы).
М1Ь – метастазы более чем в одном органе или в брюшине.
Группировка рака прямой кишки по стадиям.

Метастазироваиие рака прямой кишки может происходить по лимфатическим путям и венам. Лимфогенное метастазирование ректального рака обусловлено путями оттока лимфы и локализацией лимфатических узлов. Расположение лимфатических узлов прямой кишки похоже на лимфоотток от других органов желудочнокишечного тракта. Через многочисленные небольшие узлы, располагающиеся рядом с кишкой или даже на ее стенке, происходит отток лимфы в более крупные узлы через сосуды брыжейки, а затем к группам узлов
, расположенных около начала основных артериальных стволов. Таким образом, отток лимфы из прямой кишки осуществляется в узлы мезоректума, а затем в узлы на верхней прямокишечной артерии и далее на нижней брыжеечной. Эта модель лимфатического дренажа отличается от предложенной Эрнестом Майлсом (Ernest Miles), который логически обосновал целесообразность брюшнопромежностной экстирпации прямой кишки, носящей его имя, как радикального оперативного вмешательства при ректальном раке. По его мнению, отток лимфы от прямой кишки, а следовательно и лимфогенное метастазироваиие происходит через узлы выше и ниже тазового дна. Это послужило основанием для выполнения брюшнопромежностной экстирпации прямой кишки при ректальном раке. Взгляды Майлса на лимфатическую систему прямой кишки представлены на рисунке 208. Сейчас считается, что инфралеваторного лимфатического оттока не существует, в связи с чем большинство ректальных опухолей может быть удалено с сохранением сфинктерного аппарата. Многочисленные наблюдения свидетельствуют, что в лимфатических узлах вне мезоректального «пакета» практически не бывает метастазов рака прямой кишки. Исключения могут быть при больших опухолях, распространяющихся на окружающие органы. Тогда преаортальные лимфатические узлы и даже латеральные тазовые узлы вокруг подвздошных сосудов могут быть вовлечены в опухолевый процесс. Вероятнее всего, это вызвано ретроградным лимфатическим током. Отображение современных представлений на лимфоотток от прямой кишки наложено на рисунок Майлса.
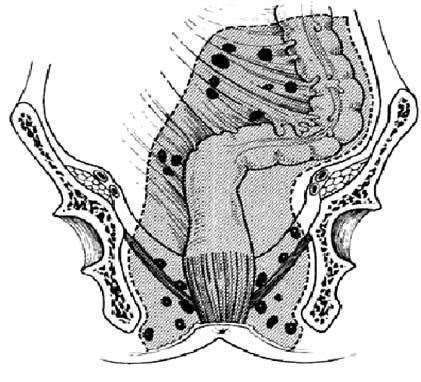
Рис. 1. Лимфатический отток от прямой кишки по Эрнесту Майлсу
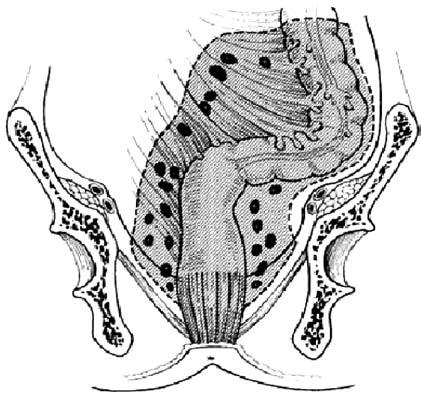
Рис. 2. Сопоставление современной схемы оттока лимфы от прямой кишки со схемой лимфооттока по Майлсу
При анальных раках метастазы распространяются в паховые лимфоузлы. Помимо этих основных путей оттока лимфы имеются еще и дополнительные крестцовые пути.
Метастазирование по венам отмечается в 16–18 % случаев рака прямой кишки (отток венозной крови от прямой кишки осуществляется по прямокишечным венам, из которых верхняя является началом нижней брыжеечной и относится к системе воротной вены (метастазирование в печень), а средние и нижние относятся к системе нижней полой: средние впадают во внутренние подвздошные вены, а нижние – во внутренние срамные). При этом образуются висцеральные метастазы, особенно часто в печени, реже в легких. Возможны метастазы по брюшине.
Клиническая картина и данные объективного исследования
Клинические симптомы рака прямой кишки и степень их проявления определяются размерами, выраженностью инвазии, формой роста и локализацией опухоли, а также сопутствующими осложнениями и характером метастазирования. По мере роста и метастазирования опухоли симптомы заболевания становятся все более разнообразными, а степень их выраженности возрастает.
В зависимости от патогенетического механизма целесообразно различать следующие клинические симптомы:
• Первичные, или местные – обусловленные наличием опухоли в прямой кишке.
• Вторичные – обусловленные ростом опухоли, что приводит к нарушению проходимости и расстройству функции кишечника.
• Симптомы, обусловленные прорастанием опухоли в соседние органы, а также сопутствующими раку осложнениями и метастазированием.
• Общие – вызванные общим воздействием на организм ракового процесса.
Местные симптомы на ранних стадиях развития опухолевого процесса мало выражены, могут проявляться лишь периодически и не привлекают к себе должного внимания больного. Основными первичными и довольно тревожными симптомами является появление патологических выделений из кишки в виде крови и слизи.
Кровянистые выделения. В отличие от рака ободочной кишки, кровь бывает как старая – темная, так и свежая – алая, характерная для геморроя. Первоначально кровь в кале появляется в виде прожилок. В процессе роста опухоли количество выделяемой крови может увеличиться. На поздних стадиях болезни она может приобретать зловонный запах, выделяться в виде кровяных сгустков. Как уже отмечалось, при раке прямой кишки кровь в кале наблюдается при любом стуле (не обязательно плотном), при тенезмах и бывает перемешанной с калом, а при геморрое кровь покрывает кал.
Слизистые выделения. Чаще всего наблюдается выделение слизи с прожилками крови, с сукровичными выделениями либо на более поздних стадиях с примесью гнойнокровянистой жидкости или гноя со зловонным запахом.
Изменение формы испражнений. Наиболее характерен – лентовидный кал, с дальнейшим изменением формы по мере роста опухоли.
Чувство инородного тела в прямой кишке появляется также в процессе роста опухоли.
Когда опухоль достигает больших размеров, присоединяются вторичные симптомы, которые обусловлены сужением просвета прямой кишки и ригидностью стенок.
Симптомы обтурационной кишечной непроходимости разной степени выраженности более характерны для рака ректосигмоидного отдела, так как ампула прямой кишки достаточно широкая. Запоры, вздутие живота, усиленная перистальтика, урчание в животе, несколько позже схваткообразные боли в животе. Все вышеперечисленные симптомы обусловлены нарушением пассажа каловых масс по кишечнику. Особо следует обратить внимание на возможное сочетание стойких запоров с периодическими поносами. Механизм этого явления связан с тем, что плотные каловые массы не проходят через суженный просвет прямой кишки, что, в свою очередь, приводит к уменьшению всасывания воды, повышению секреторной деятельности и усилению перистальтики толстой кишки. При таком ложном поносе твердая часть кала не проходит через опухолевый канал и постепенно накапливается в толстой кишке выше опухоли.