Файл: Задание Ваш предварительный диагноз Какой инструментальный метод исследования необходим для уточнения диагноза Принципы лечебной тактики Диагноз Врожденный пилоростеноз.docx
Добавлен: 09.12.2023
Просмотров: 53
Скачиваний: 3
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
·Спиральная КТ с болюсным контрастным усилением:показывает паренхиматозную, экскреторную и сосудистую фазу, расширение чашечно-лоханочной системы, состояние паренхимы, наличие дополнительных сосудов, конкрементов, объемные образования забрюшинного пространства, сдавливающие мочеточник из вне.
·Антеграднаяпиелоуретерография:дополнительный метод обследования,позволяющий определить расширение чашечно-лоханочной системы, локализацию обструкции.
· Ретроградная уретеропиелография: дополнительный метод обследования, позволяющий определить уровень и протяженность обструкции.
3. Лечение:
Немедикаментозное лечение:
· Режим – I, II (охранительный);
· Диета № 15, при признаках ХПН – диета № 7.
Медикаментозноелечение:
С антибактериальной целью рекомендуется монотерапия одного из нижеследующих препаратов по показаниям:
· цефалоспорины 2 (Цефуроксим) или 3 поколения (Цефтриаксон)по 1 г * 2 р/д, в/м-7-10 дней;
· уросептикифторхинолонового ряда: ципрофлоксацин 500 мг 2 р/д,рeros-7-10 дней;
· метронидазол по 100в\в х 3рд- 7-10 дней;
· анальгезирующие препараты (кетопрофен2,0 в/м при болях);
· противогрибковые: флуконазол 150 мг 1 раз рeros, фентиконазол 600 мг или 1000 мг 1 капсулу интравагинально 1 раз в день (при наличии кандидозной инфекции);
· метаболическое средства: мельдоний 0,5г (5,0мл) 2 р/д в/в -7-10дней.
Хирургическое вмешательство
Виды операции:
Люмботомия(приповторныхоперациях на почке и технических сложностях выполнения лапароскопической операции):
· пластика ЛМС по Хайнс-Андерсу-Кучеру, стентирование;
· нефруретерэктомия (дренирование забрюшинного пространства).
Лапароскопическое(при первичной операции на почке и отсутствии оперативных вмешательств на брюшной полости и забрюшинном пространстве).
Показания:
· при гидронефрозе II-III ст., когда имеется анатомическое или функциональное препятствие в области ЛМС, вызывающего стаз мочи и расширение коллекторной системы почки.
Противопоказания имеются абсолютные и относительные:
к абсолютным противопоказаниям относятся:
тяжелое состояние больного, обусловленное тяжелой соматической:
· патологии сердечно-сосудистой системы;
· нарушении свертывающей системы крови.
к относительным противопоказаниям относятся:
· катаральные явления, вирусно-бактериальные инфекции;
· анемия;
· нарушения пищеварения;
· заболевания дыхательных органов, их катаральные состояния;
· неудовлетворительное состояние кожных покровов (пиодермия, инфекционные заболевания в остром периоде, ХПН 3 степени).
Ситуационная задача №8
В поликлинику доставлен 3-х летний мальчик с жалобами на затрудненное и неправильность струи мочи при мочеиспускании. При осмотре развитие половых органов правильное, по мужскому типу. Наружные половые органы и органы мошонки в пределах возрастной нормы. Наружное отверстие мочеиспускательного канала расположено на нижней поверхности головки полового члена.
Задание:
-
Ваш диагноз? -
Тактика ВОП? -
Принципы лечения?
1. Диагноз: Дистально-передняя гипоспадия?
Гипоспадия - аномалия анатомического строения полового члена у мальчика, при которой отверстие мочеиспускательного канала может, как находиться на своём нормальном месте («гипоспадия без гипоспадии»), так и быть смещено вниз, вплоть до нахождения вообще не на головке, а снизу на теле полового члена, на мошонке или в промежности. Сам половой член при этом может быть анатомически недоразвитым, изогнутым, маленьким, тонким или приросшим к мошонке.
Гипоспадии, как правило, классифицируются на основе анатомического расположения проксимально смещенного отверстия мочеиспускательного канала:
· дистальный-передняя гипоспадия (расположенный на головке или дистальному валу полового члена и наиболее распространенный тип гипоспадии);
· промежуточное среднего (генитальный);
· проксимальный-задней (penoscrotal, мошонки, промежности).
2. Тактика ВОП и принципы лечения:
Хирургическое вмешательство:
Оперативное лечение при промежностной и мошоночной формах гипоспадии проводится в два этапа:
1 этап – выпрямление полового члена;
2 этап – пластика мочеиспускательного канала.
При венечной и стволовой формах – одномоментная пластика уретры с выпрямление полового члена
Виды оперативного вмешательства:
· выпрямление полового члена;
· операция Снодграсса (Snodgrass);
· способ Magpi (Duckett 1981 г);
· метод уретропластики при мегаломеатусе без использования препуция (MIP) (Duckett – Keating 1989 г.);
· перемещение уретры с гранулопластикой и пластикой препуция при дистальных формах гипоспадии (Keramidas, Soutis, 1995 г.);
· способ уретропластики типа Mathieu (1932 г.);
· способ уретропластики типа Tiersch–Duplay (1874 г.);
· способ уретропластики по методу Hodgson III-play;
· устранение гипоспадии букальным лоскутом.
Немедикаментозное лечение:
· диета №15;
· постельный режим в послеоперационном периоде.
· обработка послеоперационной раны.
Ситуационная задача №9
На прием привели мальчика 6 лет с жалобами на увеличенный размер левой половины мошонки. При осмотре отмечается сравнительное увеличение левой половины мошонки, пальпаторно плотно-эластической консистенции, безболезненное, с четкими контурами, размерами 3,0х2,5 см. Диафоноскопия положительная.
Задание:
-
Ваш диагноз? -
Какой инструментальный метод исследования необходим для уточнения диагноза? -
Принципы лечебной тактики?
1. Диагноз: Гидроцеле
2. Инструментальные методы:
· УЗИ органов мошонки – свободная жидкость в оболочках яичка;
· Диафаноскопия – наличие жидкости в оболочках яичка.
3. Лечение:
Немедикаментозное лечение:
· ношение суспензория;
· режим II;
· диета №15.
Медикаментозное лечение:
1. Проводится антибактериальная терапия рекомендуется монотерапия:
· Цефтриаксон – 1 гр 2 р/д, в/м 5–7 дней.
· Ципрофлоксацин 500 мг 2 р/д, в/м, 5–7 дней.
2. Анальгезирующие препараты (Кетопрофен 2,0 в/м при болях).
Хирургическое вмешательство:
· операция Бергмана или Винкельмана.
Пластика оболочек яичка по Винкельману
Пластика включает несколько этапов:
-
разрез от 3 до 5 см наружной передней поверхности мошонки, -
послойное рассечение тканей, -
выведение яичка вместе с влагалищной оболочкой и откачивание жидкости, -
выворачивание оболочек после тщательного визуального и пальпаторного осмотра, -
сшивание тканей без сдавливания семенного канатика, -
наложение давящей повязки на мошонку.
После операции показана обработка раневой поверхности и перевязка в течение нескольких дней. На вторые-третьи сутки врач удалит дренаж. Шов после операции остается практически незаметным.
Операция Бергмана
Операция Бергмана показана при лечении гидроцеле крупных размеров или в случае, когда водянка осложнена утолщением оболочек яичка. При этом локализовано новообразование может быть как слева, так и справа. Основной клинический симптом – увеличение одной части мошонки. При обследовании яичко с той стороны, где водянка, может не пальпироваться, а другая часть мошонки бывает без патологических изменений.
По методике процедура почти такая же, как и метод Винкельмана. Разница состоит в том, что в этом случае оболочки органа иссекают, а не выворачивают. В ходе операции Бергмана часть внутреннего листка удаляют, а оставшуюся ушивают.
Ситуационная задача №10
На приеме у ребенка 15 лет отмечается увеличение и чувство тяжести левой половины мошонки. При осмотре на верхней половине левой мошонки визуализируются и пальпируются расширенные вены гроздьевидного сплетения. Положительный симптом Вальсальвы. Органы мошонки в пределах нормы.
Задание:
-
Ваш диагноз? -
Какой инструментальный метод исследования необходим для уточнения диагноза? -
Принципы лечебной тактики?
1. Диагноз: Левосторонее варикоцеле
Варикоцеле - варикозное расширение вен гроздьевидного сплетения, развивающееся преимущественно с левой стороны.
2. Инструментальные методы:
- УЗИ: наличие варикозно расширенных вен семенного канатика больше 2,0-2,5 мм
- почечная венография: позволяет установить механизм возникновения варикоцеле ( извращение кровотока по яичниковой вене под действием гидростатического фактора, либо венной застойной гипертензии.)
3. Лечение:
Немедикаментозное лечение: режим стационарный, стол №15.
Медикаментозное лечение:
1. Антибиотики цефалоспоринового ряда – цефотоксим (цефазолин) 1,0* 2 р/д
2. Уросептики фторхинолонового ряда: офлоксацин 400 мг 2 р/д
3. Анальгезирующие препараты (кетопрофен 2,0 в/м, анальгин 1,0, дротаверин 2,0 в/м)
4. Улучшающие микроциркуляцию: пентоксифиллин в/в капельно
5. Противогрибковые: итраконазол оральный раствор150 мл-10 мг\мл по 100 мг 2 раза в день, флуконазол 150 мг 1 раз
6. Витамины С (аскорбиновая кислота)
Оперативное лечение: субингвинальное микрохирургическое устранение варикоцеле (операция Мармара).
Чаще используется общий наркоз, как более комфортный для врача и пациента метод обезболивания. Небольшой разрез (примерно 2,5 см) делается на уровне чуть выше основания полового члена. Осуществляется доступ к сосудам, кровоснабжающим яичко. Используя оптическое увеличение (операционный микроскоп) сосуды разделяют, вены перевязывают, артерии и лимфатические сосуды сохраняют. Рану зашивают косметическим швом. Средняя длительность операции 1-1,5 часа.
Ситуационная задача №11
На прием привели ребенка 1 мес. При осмотре отмечается асимметрия кожных складок нижних конечностей, умеренное укорочение правой нижней конечности, при разведении тазобедренных суставов определяется ограничение и положительный симптом “щелчка”.
Задание:
-
Ваш предварительный диагноз? -
Какой инструментальный метод исследования необходим для уточнения диагноза? -
Принципы лечебной тактики?
Ситуационная задача №12
Пациент М. 35 лет, рабочий цеха по производству герметичных никель-кадмиевых аккумуляторов. Имеет профессиональный контакт с никелем. Правилами техники безопасности нередко пренебрегал. При поступлении в клинику жалуется на боль, жжение, напряжение кожи и зудящиеся высыпания на коже кистей рук, раздражительность, нарушение сна. Месяц назад отметил появление высыпаний на коже кистей рук. При осмотре на кожеэтой области краснота, отечность, узелки, эрозии, расчесы, кровянистые корочки.
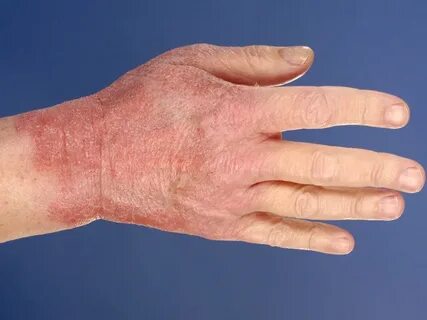
Задание:
-
Ваш предварительный диагноз? -
Какие лабораторные и инструментальные методы исследования необходимы для уточнения диагноза? -
Принципы лечебной тактики?
Ситуационная задача №13
На прием привели ребенка 3 лет. При осмотре ребенок постоянно держит голову в положении наклона влево, из-за чего отмечается ассиметрия лица и ограничение движении головы. При пальпации определяется уплотнение по ходу левой кивательной мышцы. Периферические лимфоузлы не увеличены.
Задание:
-
Ваш предварительный диагноз -
Какие инструментальные методы исследования необходимы для уточнения диагноза? -
Принципы лечебной тактики?
Ситуационная задача №14
Вы ВОП центральной районной поликлиники. На приеме у новорожденного ребенка 9 дней вы выявили патологическую установку стоп - подошвенное сгибание и супинацию.