ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 11.12.2023
Просмотров: 53
Скачиваний: 2
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
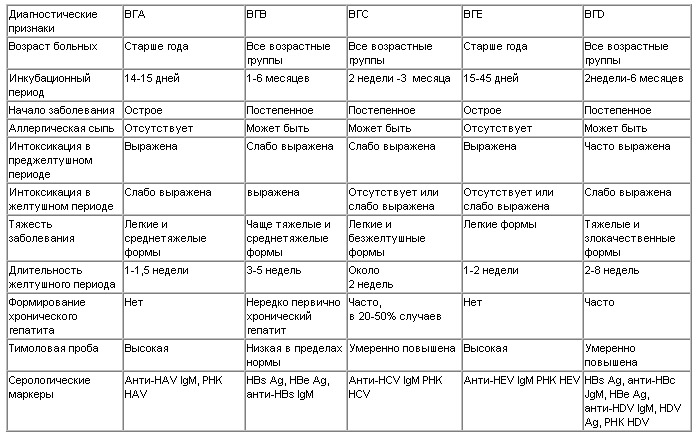
Дифференциальная диагностика
Дифференциальная диагностика проводится между ВГЕ и другими вирусными гепатитами, а также острым жировым гепатозом (у беременных). В отличие от острого жирового гепатоза для ВГЕ характерно значительное (более 20 норм) повышение активности АЛТ и АСТ. При остром жировом гепатозе отмечают практически нормальную активность трансаминаз, низкий уровень общего белка с отрицательным результатом исследования на анти-HEV IgM.
Дифференцирование с лептоспирозом, гепатитом при иерсиниозе, инфекционном мононуклеозе, сепсисе, малярии основано на существенных различиях в клинической картине болезни. Принцип дифференциальной диагностики основывается на клинико-эпидемиологических данных и данных лабораторного исследования (общий анализ крови, биохимия крови и маркера, диагностика).
Лечение
Немедикаментозное
Режим – полупостельный.
Диета – стол 5 и 5А.
Медикаментозное
Легкая форма – базисная терапия:
-
режим полупостельный; -
щадящая диета (стол № 5); -
обильное питьё (до 2–3 л в сутки): некрепко заваренный чай с молоком, мёдом, вареньем, а также отвар шиповника, свежеприготовленные фруктовые и ягодные соки, компоты, щелочные минеральные воды.
Средняя степень тяжести
-
Дезинтоксикационная терапия:
-
энтеросорбенты
полифепан, энтеродез
-
инфузионные препараты
раствор Рингера, изотонические растворы глюкозы, альбумин - 800–1200 мл
-
Коррекция метаболизма и энергетики гепатоцитов:-
витамины группы В, -
аскорбиновую кислоту, -
кокарбоксилазу, -
эссенциальные фосфолипиды, -
калия оротат, -
метилурацил, токоферол.
-
Тяжелая степень
-
ГКС
преднизолон по 40–80 мг в сутки
-
ингибиторы протеиназ
контрикал
-
антиоксиданты, -
диуретики, -
антибиотики широкого спектра действия
При ОПН:
-
ГКС
преднизолон до 270–420 мг в сутки
-
ингибиторы протеолиза -
массивная инфузионная терапия -
диуретики -
антибактериальные препараты
метронидазол, канамицин
-
Эффективно использование плазмафереза, гемосорбции, в том числе через гетероселезенку и печень, лимфосорбции, гипербарической оксигенации.
При холестатическом синдроме:
-
жирорастворимые витамины -
препараты урсодезоксихолиевой кислоты
Урсодез - 10–15 мг/кг в сутки
При хронической алкогольной интоксикации:
Адеметионин - 800 мг 1 р/с в/в 2 нед., затем 800 мг 2 р/с внутрь.
При запорах:
-
Лактулоза - 15–45 мл/сут.
Осложнения вирусных гепатитов
-
острая печеночная энцефалопатия
Печеночная энцефалопатия (ПЭ) - нервно-психический синдром, проявляющийся расстройствами поведения, сознания, нервно-мышечными нарушениями, обусловленный метаболическими расстройствами вследствие острой печеночно-клеточной недостаточности, хронических заболеваний печени или портосистемного шунтирования крови.
Клинически выраженная энцефалопатия делится на четыре стадии:
-
При I стадии клинически выраженной энцефалопатии наблюдаются рассеянность, легкое изменение личности, нарушения сна, сниженное внимание, неспособность сосредоточиться, легкая атаксия и "хлопающий" тремор, апраксия. -
II стадия проявляется усталостью, сонливостью, апатией, неадекватным поведением с заметными изменениями в структуре личности, нарушениями ориентации во времени, наличием "хлопающего" тремора, гиперактивных рефлексов (сосательного, хоботкового), монотонной речи. -
Для III стадии печеночной энцефалопатии характерны сопор, выраженная дезориентация во времени и пространстве, бессвязная речь, бред, агрессия, «печеночный» запах, гипо- или гиперрефлексия, патологические рефлексы (Гордона, Жуковского), "хлопающий" тремор, судороги, ригидность мышц, гипервентиляция.
Исходом энцефалопатии у больных острой (фульминантной) печеночной недостаточностью является эндогенная (истинная) печеночная кома. Экзогенная (портокавальная, шунтовая, ложная) кома чаще является терминальной стадией хронических заболеваний печени. Смешанная кома возникает при выраженных некротических процессах в печени на фоне коллатерального кровообращения.
-
Печеночная кома (IV стадия печеночной энцефалопатии) характеризуется отсутствием сознания, исчезновением реакций на болевые раздражители. Отмечается децеребральная ригидность мышц конечностей и затылка, маскообразное лицо. Появляются клонус мышц стопы, патологические рефлексы (Бабинского, Гордона, Жуковского). Иногда выявляются хватательный и хоботковый рефлексы. У отдельных больных с затяжной комой возникают стереотипные движения (жевание, хватание, сосание и др.). В терминальном периоде расширяются зрачки, исчезает их реакция на свет, угасают роговичные рефлексы, возникают генерализованные клонические судороги, паралич сфинктеров, остановка дыхания.
Диф. диагностика:
Дифференциальную диагностику ПЭ в первую очередь необходимо проводить со следующими заболеваниями: нарушение мозгового кровообращения, метаболические нарушения (уремия, гиперкапния, гипокалиемия), болезнь Вестфаля-Вильсона-Коновалова, токсическая энцефалопатия, хроническая алкогольная интоксикация (синдромы Вернике и Корсакова).
Лечение
Дезинтоксикационные растворы (полидез, желатиноль, вводят 5 % раствор глюкозы с витаминами, растворами электролитов (хлорида калия, панангина, глюконата кальция) и инсулином. Коррекция ацидоза осуществляется 5% раствором гидрокарбоната натрия, при развитии алкалоза рекомендуется введение желатиноля, аскорбиновой кислоты, препаратов калия. За сутки вводят 2,5-3л жидкости. Гепасол А - препарат вводится внутривенно по 40 кап в 1 мин в количестве 500 мл ежедневно в течение 7 дней. В дальнейшем гепасол А вводится по 500 мл через день в течение 10-15 дней. Среди антибиотиков в лечении ПЭ используется ванкомицин, рифакцимин 1200 мг/сут, а также метронидазол (200 мг 4 раза в сутки). Аминогликозиды (неомицин, мономицин 0 4-6 г в сутки) применяются ограниченно в течение 5-7 дней. Кортикостероиды (преднизолон 240 мг, дексаметазон 30-40 мг, гидрокортизон 250-500 мг) используются для профилактики и лечения отека мозга. С целью дегидратации целесообразно внутривенное струйное введение фуросемида, маннитола. После возвращения у больного сознания возобновляют прием белка с пищей (20-30 г в сутки).
-
печеночная кома
Печеночная кома (IV стадия печеночной энцефалопатии) - это завершающий этап прогрессирующей печеночной недостаточности.
Патогенез развития:
Патогенез развития печеночно-клеточной недостаточности связан с усилением процессов перекисного окисления мембран гепатоцитов, в результате которого наступает массивный некроз, распад гепатоцитов, нарушение микроциркуляции с развитием ДВС-синдрома. Вследствие тотального разрушения клеточных и лизосомальных мембран происходит мощный выброс протеолитических ферментов (гидролаз) и переваривание ими гепатоцитов.
Церебротоксический комагенный эффект связан с накоплением патологических белков при распаде гепатоцитов, а также метаболитов образующихся в избытке при выпадении печеночных функций: билирубина, желчных и жирных кислот и их производных, фенола, аммиака, серотонина, ложных нейромедиаторов приводящих к нарушению процессов нервной передачи в синапсах.
Понятие коинфекции и суперинфекции при вирусных гепатитах. Вирусный гепатит D может быть в 2 формах: суперинфекции и коинфекции. Отличие этих форм заключается в том, что при коинфекции присутствует маркер aHBc-IgM, как маркер репликации вируса гепатита В. Суперинфекция протекает на фоне предшествующего носительства вируса гепатита В. Дельта-антиген (HDAg) в крови больных находится в малых количествах, поэтому его достоверная индикация возможна только в гепатоцитах. Диагностика вирусного гепатита D в клинической практике подтверждается обнаружением в сыворотке крови больного aHD и aHD-IgM.
Выделяют 4 стадии:
-
1 стадия (прекома 1) характеризуется наростанием интоксикации, эмоциональной нестабильностью, инверсией сна, появлением хлопающего тремора. -
2 стадия (прекома 2) нарушение ориентации в окружающем, психомоторное возбуждение, спутанное сознание. -
3 стадия (кома 1) утрачивается контакт с больным, но сохраняется реакция на боль. -
4 стадия (кома 2) глубокая кома, полностью утрачивается реакция на болевые раздражители.
Принципы лечения печеночной комы:
-
Глюкокортикостероиды: преднизолон в суточной дозе до 300мг в течение 3-5 суток. -
Антибактериальная терапия: метронидазол 50 mg 3 раза в день per os, цефалоспорины III поколения. -
Обработка слизистых противокандидозными мазями (флюконазол, дифлюкан.) -
Инфузионная терапия (под контролем ЦВД, суточного диуреза и клинико-лабораторных данных): глюкозо-калий-инсулиновая смесь, растворы низкомолекулярных декстранов, свежезамороженная плазма (до 1 литра в сутки), криопреципетат (препараты изолированных факторов крови), альбумин 10%. -
Аминокислоты с разветвлённой сетью (гепамерц). -
Ингибиторы протеолиза (контрикал, гордокс). -
Диуретики (осмодиуретики). -
Высокие сифонные клизмы в зависимости от КЩС (Н+, ОН-). -
Лактулоза по 50-100 мл per os до 5 раз в сутки и в клизмах. -
Н2-блокаторы и препараты висмута в обычных дозировках. -
Коррекция КЩС. -
Повторные трехдневные курсы викасола по 2мл 2-3 раза в день в течение 3 дней внутримышечно. -
Плазмоферез. -
Пересадка печени.
-
цирроз печени
Причины цирроза печени:
-
вирусные заболевания печени; -
злоупотребление алкоголем; -
нарушение обмена веществ; -
токсическое воздействие химических веществ и лекарственных средств; -
врожденные заболевания; -
поражения желчных путей; -
паразитарные болезни печени.
Симптомы цирроза печени:
-
Астенический синдром -
Диспепсический -
«Печёночные знаки»:
-
Покраснение ладонных поверхностей кистей. -
Проявление в поверхностных отделах кожных покровов верхней трети туловища контуров мелких капилляров красного цвета. Они сплетаются между собой и напоминают маленьких паучков. Их ещё называют «сосудистые звёздочки». Характерно, что при надавливании на них, они исчезают и появляются вновь после отнятия пальца. -
Язык принимает ярко-алый, малиновый цвет и становится гладким. Его ещё называют в таких случаях «лаковый».
Принципы лечения цирроза печени:
-
соблюдение режима — ограничение физической активности, постельный режим при обострении заболевания; -
диета № 5 с полноценным содержанием витаминов и белков; содержание белка в диете ограничивают при развитии печеночной энцефалопатии; ограничение поваренной соли при развитии асцита; -
отказ от употребления алкоголя; -
исключение гепатотоксических медикаментов.
Этиологическое лечение при большинстве форм цирроза печени отсутствует. Противовирусная терапия при вирусном циррозе печени себя пока не оправдала из-за малой эффективности и значительных побочных действий.
При алкогольном циррозе печени отказ от употребления этанола может оказать благоприятный эффект.
Из медикаментов при лечении цирроза печени используют гепатопротекторы, глюкокортикоиды при выраженном иммуновоспалительном синдроме и симптоматические средства.
Назначение преднизолона противопоказано при выраженном асците, геморрагическом синдроме, декомпенсированном циррозе печени, язвенной болезни, инфекционных осложнениях.
При ПБЦ, в связи с упорным зудом, назначается холестирамин, связывающий желчные кислоты в кишечнике.
Симптоматическое лечение включает лечение асцита, портальной гипертензии, гиперспленизма, печеночной недостаточности.
Билирубиновый обмен
В ретикулоэндотелиальной системе (РЭС) из гема эритроцитов происходит образование биливердина, а затем образуется свободный, неконъюги-рованный билирубин. Из кровеносных капилляров Вi захватывается гепатоцитами и под влиянием фермента глюкуронилтрансферазы присоединяет одну или две молекулы глюкуроновой кислоты, превращаясь в конъюгированный билирубин. Вместе с желчью поступает во внепеченочные желчные ходы и затем в 12-перстную кишку и кишечник. Здесь он превращается в два пигмента - уробилиноген (УБ) и стеркобилиноген (СБ). УБ всасывается обратно в кровь, по портальной системе попадает в гепатоциты, очень малая часть УБ поступает в общий кровоток, фильтруется в почках и выделяется с мочой. СБ выделяется из организма с калом, окрашивая его в коричневый цвет.