ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 11.01.2024
Просмотров: 32
Скачиваний: 1
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Лекция 6. Холедохолитиаз, холангит, абсцессы печени
Объединение в одной главе столь разнородных, на первый взгляд, патологических состояний обусловлено тем, что в подавляющем большинстве случаев именно холедохолитиаз лежит в основе развития гнойного поражения желчных протоков и паренхимы печени.
Холедохолитиаз
Холедохолитиазом называют наличие конкрементов в жел-чевыводящих путях.
Код по МКБ-10: К80.5.
Эпидемиология
Холедохолитиаз развивается у 15-33% больных ЖКБ, он является причиной развития таких тяжёлых осложнений, как механическая желтуха (58,2-85%), холангит (23,6-50,6%), острый и хронический панкреатит (7,6-8%), стеноз большого сосочка ДПК (2-15%), билиарный цирроз печени и др.
Этиология
По механизму возникновения различают холедохолитиаз первичный и вторичный. При первичном холедохолитиазе камни образуются непосредственно в желчных путях в результате воздействия ряда патогенетических факторов (нарушение пассажа желчи, повышение её литогенности, инфицирование и др.). Вторичный холедохолитиазвозникает за счёт миграции конкрементов из желчного пузыря в жёлчные протоки. В зависимости от количества конкрементов выделяют единичный и множественный холедохолитиаз. По локализации камней - вне- и внутрипечёночную формы заболевания.
Диагностика
Выявление холедохолитиаза основывается на комплексе кли-нико-анамнестических и лабораторных данных, которые служат для обоснования применения инструментальных методов исследования.
Клиническая симптоматика. В 25% наблюдений при сохранённой проходимости желчных протоков холедохолитиаз протекает бессимптомно. В остальных наблюдениях отмечают периодические боли различной интенсивности в правом подреберье и эпигастральной области с иррадиацией в спину, тошноту, рвоту, горечь во рту, лихорадку. В зависимости от уровня и степени блокады оттока желчи появляются механическая желтуха, холангит, острый панкреатит.
Лабораторные данные подтверждают нарушение проходимости желчных протоков - повышается уровень билирубина (за счёт прямой фракции), активность щелочной фосфатазы и трансаминаз.
Инструментальные методы обследования имеют решающее значение в диагностике холедохолитиаза. УЗИ - важнейший метод скрининг-диагностики косвенных (расширение протока) и прямых (наличие конкрементов в желчных протоках) признаков (рис. 31.1). Точность диагностики составляет 65-90%.
В зависимости от оснащённости лечебного учреждения для диагностики холедохолитиаза могут быть использованы следующие высокоточные методы исследования: эндоскопическое УЗИ (рис. 31.2); МРТ-холангиопанкреатография, ЭРПХГ (рис. 31.3). Диагностическая точность указанных методов составляет около 100%. При подозрении на холедохолитиаз, возникший во время хирургического вмешательства, используют интраоперационные методы обследования желчных протоков - холангиографию и холангиоскопию. В случаях подозрения на холедохолитиаз в послеоперационном периоде (резидуальный холедохолитиаз) при наличии наружного дренажа желчных протоков применяют холангиографию и холангиоскопию через дренаж.
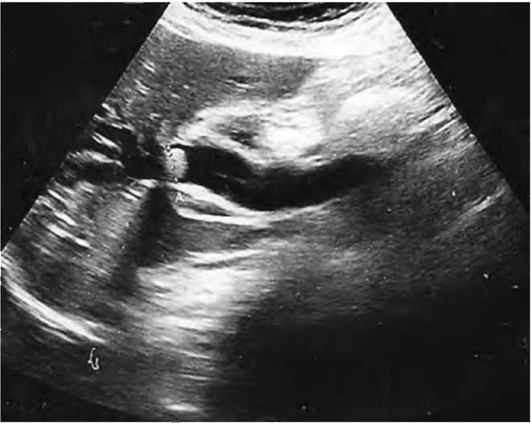
Рис. 31.1. Ультразвуковая сканограмма органов гепатопанкреатобилиарной области. Виден конкремент в просвете умеренно расширенного общего желчного протока
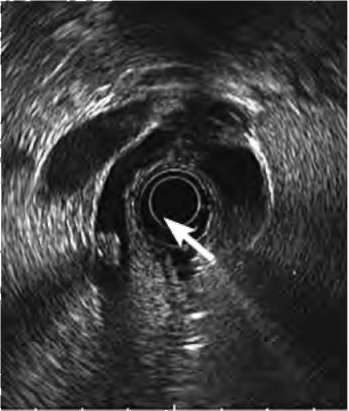
Рис. 31.2. Эндоскопическая ультра-сонография органов гепатопанкреа-тобилиарной области. Определяется конкремент в просвете общего желчного протока
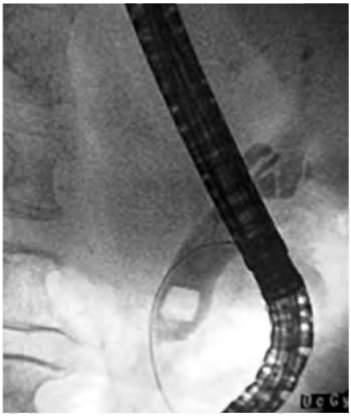
Рис. 31.3. Эндоскопическая ретроградная холангиопанкреатограмма. Визуализируется крупный конкремент в просвете расширенного общего желчного протока
Указанные выше инструментальные методы исследования обладают различными разрешающими способностями, что отражено в табл. 31.1.
Таблица 31.1. Сравнительная оценка инструментальных методов диагностики холедохолитиаза
| Метод исследования | Чувствительность, % | Специфичность, % | Точность, % | Частота осложнений, % |
| УЗИ | 20-86 | 56-95 | 71-93 | - |
| Эндоскопическое УЗИ | 95-100 | 95,4-100 | 96-99 | 0,05 |
| ЭРПХГ | 89-95 | 98-100 | 93-97 | 1-19 |
| МСКТ | 20-88 | 88-97 | 71-94 | - |
| МРТ-холангиография | 81-100 | 72,7-98 | 82,2-94 | - |
| Интраоперационная холангиография | 75-100 | 76-98 | 94 | - |
Лечение
В настоящее время тактические подходы с использованием различных комбинаций консервативных, хирургических, эндоскопических и чрескожных малоинвазивных вмешательств зависят от размеров, формы, локализации и количества конкрементов, а также от наличия и характера осложнений и, что важно, от состояния пациента.
Наиболее распространённым подходом является продолжение диагностической процедуры (ЭРПХГ) в лечебную - санацию желчных протоков путём эндоскопической папиллосфинктеротомии и извлечения конкрементов корзинкой Дормиа или латексным баллоном (рис. 31.4). При крупных размерах конкрементов (более 1,5 см) следует применять механическую или дистанционную ударно-волновую литотрипсию. Если размеры единичных конкрементов не превышают 1 см, то их можно удалить после баллонной папиллодилатации, что позволяет сохранить целостность структур большого сосочка ДПК.
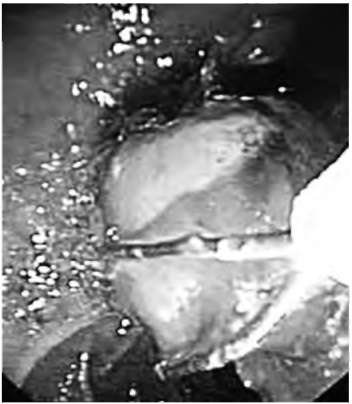
Рис. 31.4. Извлечение желчного камня после эндоскопической папиллосфинктеротомии. Эндофото двенадцатиперстной кишки
В последующем (при сохранённом желчном пузыре) производят лапароскопическую (как правило) или традиционную хирургическую холецистэкто-мию. Это в значительной мере гарантирует пациента от рецидива холедохолитиаза.
В случаях ограничения возможностей эндоскопических транспапиллярных вмешательств (перенесённые операции на желудке, околососочковые дивертикулы, не поддающиеся разрушению крупные конкременты протоков и др.) следует выполнять традиционные хирургические вмешательства путём лапаротомии. Операция заключается в холедохотомии, извлечении конкрементов, контрольной холангиоскопии для оценки полноты санации протоков и состояния области папиллы. В зависимости от проходимости устья холедоха, а также от выраженности воспалительных изменений, вмешательство может быть завершено глухим швом холедоха (идеальная холедохотомия) или временным наружным дренированием протоков (Т-образный дренаж или дренаж через культю пузырного протока) либо созданием билиодигестивного соустья (с двенадцатиперстной или тонкой кишкой). Во всех случаях операции заканчивают дренированием подпечёночного пространства.
В послеоперационном периоде рекомендуют приём литолитических средств (препараты урсодезоксихолевой кислоты).
Рецидив холедохолитиаза возникает в 3-8% наблюдений, как правило, при условии не полностью устранённого или вновь возникшего препятствия для оттока желчи на фоне её высоких литогенных свойств.
Холангит
Холангитом называют воспалительный процесс в желчных протоках бактериального или асептического происхождения.
Код по МКБ-10: К83.0 Холангит.
Острый гнойный холангит - тяжёлое бактериальное воспалительное поражение желчных путей, которое возникает при нарушении их проходимости, проявляемое местными воспалительными изменениями желчных протоков, системной воспалительной реакцией и полиорганной недостаточностью.
Этиология
Наиболее часто причинами холангита являются холедохолитиаз и рубцовые стриктуры желчных протоков. Реже - опухолевая обтурация билиарного дерева, врождённые аномалии (кисты, стриктуры), паразитарные поражения печени. Острый холангит может возникать как осложнение прямых транспапиллярных и чрескожных методов исследования желчных путей, некорректного размещения и обтурации билиарных стентов. Холангит может развиться после неадекватно выполненных хирургических и малоинвазивных вмешательств за счёт деформации и сужения билиодигестивных анастомозов, недостаточной по объёму па-пиллосфинктеротомии.
В норме жёлчь стерильна, её инфицирование происходит из просвета ДПК через устье папиллы. Помимо этого возможно инфицирование гематогенным и лимфогенным путями при остром холецистите и деструктивных формах панкреатита. Преобладают грамотрицательные бактерии (кишечная палочка, Klebsiella, Proteus и др.). Реже высевают грамположительные бактерии (Enterococcus, Streptococcus). В наиболее тяжёлых наблюдениях могут преобладать анаэробные микроорганизмы (бактероиды, фузобактерии, клостридии).
Патогенез
Течение гнойного холангита характеризует раннее стремительное развитие полиорганной недостаточности, обусловленной обильным поступлением в кровоток эндотоксинов через холангиовенозный шунт, а также связанной с угнетением функции купферовских клеток. Метаболические нарушения прогрессируют в связи с гипертензией в желчных путях и билирубинемией, а с другой стороны, с отсутствием поступления желчи в кишечник (ахолия). Нарушается кровоток в жизненно важных органах, активируются процессы свободного радикального окисления, снижается уровень антиоксидантной защиты. Все это вызывает быстрое развитие местных и общих симптомов заболевания, системную воспалительную реакцию, полиорганную недостаточность.
Клиническая картина
Острый холангит характеризуется острым началом и бурным развитием заболевания, что обусловлено вовлечением в патологический процесс обширной поверхности желчевыводящих протоков. Возникновению холангита, как правило, предшествует эпизод желчной колики. Для развернутой картины заболевания характерна триада Шарко: боли в правом подреберье, озноб, лихорадка. Лихорадка носит гектический характер, сопровождается проливным потом. В зависимости от полноты и характера обтурации желчных протоков, в различной степени выражена механическая желтуха. Характерно раннее развитие печёночно-почечной недостаточности, спутанного сознания, энцефалопатии. Как и при других гнойно-некротических процессах, наблюдается декомпенсация сопутствующих заболеваний, в частности СД.
Диагностика
Лабораторная диагностика острого гнойного холангита основывается на ряде характерных показателей - высокий лейкоцитоз со сдвигом лейкоцитарной формулы влево, увеличение СОЭ, повышение уровня билирубина, активности печёночных ферментов (аланин- и аспартатаминотрансферазы, щелочная фосфатаза).
Инструментальная диагностика. УЗИ органов панкреатобилиарной области при холангите выявляет желчную гипертензию, а также причины нарушения оттока желчи (конкременты, опухоли). Кроме того, могут быть обнаружены осложнения острого холангита - абсцессы печени, тромбоз воротной вены, возможные воспалительно-деструктивные изменения желчного пузыря.
Методы экскреторной холангиографии при остром холангите и механической желтухе не применяют в связи с низкой информативностью и опасностью углубления функциональных нарушений печени.
Наибольшее значение имеют прямые (ретро- и антеградные) методы контрастирования желчных протоков, сочетающие в себе дополнительные возможности декомпрессии билиарного дерева. Методом выбора является неотложная ЭРПХГ. Уже на этапе визуальной оценки ДПК и большого сосочка ДПК выявляют косвенные признаки острого гнойного холангита (дуоденит, расширение продольной складки ДПК, острый папиллит, поступление гноевидной желчи из отверстия папиллы). В ряде наблюдений обнаруживают ущемлённый камень в ампуле сосочка, вызывающий острую блокаду желчных и панкреатических протоков (рис. 31.5, см. цв. вклейку). При транспапиллярной катетеризации желчных протоков необходима аспирация инфицированной желчи для микробиологического исследования.