Добавлен: 14.02.2019
Просмотров: 109431
Скачиваний: 5703
563
Глава
11. Злокачественные заболевания женских половых органов
Диагностика (diagnosis)
Следует обращать внимание на общий вид больной. Бледность и дря-
блость кожного покрова, худоба вплоть до кахексии, но увеличение объема
живота («юбка стала мала в поясе»), отеки нижних конечностей часто сви-
детельствуют о запущенном опухолевом процессе. Следует пальпировать
периферические лимфатические узлы. Нередко первым проявлением забо-
левания служит их увеличение вследствие метастатического поражения.
Гинекологическое исследование
выполняют по обычной методике и закан-
чивают обязательным ректовагинальным исследованием, которое позволяет
определить нижний полюс опухоли, его связь с прямой кишкой, выявить опу-
холевый «клюв» в дугласовом пространстве и получить представление о состо-
янии параметральной клетчатки. Помимо этого с целью дифференциальной
диагностики опухоли яичников и тела матки можно использовать пробу
с пулевыми щипцами и зондирование полости матки (см. раздел 5.5.2).
Дополнительные методы исследования, доступные в амбулаторных условиях,
позволяют судить об исходной локализации опухоли, ее форме и о состоянии
окружающих органов и тканей. К этим методам относятся: ультразвуковое, цито-
логическое, рентгенологическое, биохимические исследования.
УЗИ органов малого таза можно
рассматривать как скрининговый
метод для выявления доброкаче-
ственных новообразований яични-
ков и ранних стадий злокачествен-
ных опухолей. Зачастую результаты
УЗИ (рис. 11.17) бывают первым
симптомом рака задолго до клини-
ческой манифестации процесса.
Цитологическое исследование
пун-
ктата брюшной полости, полученного
через задний свод влагалища, позво-
ляет получить достоверные сведения
о характере процесса у 80 % больных. Однако следует помнить, что диагно-
стическое значение имеют только положительные находки и данные цитоло-
гического исследования, в которых имеется информация о состоянии клеток
мезотелия.
NB!
NB!
Результаты
цитологического исследования пунктата брюшной
полости
должны быть оценены в свете клинических данных.
Цитологические заключения типа «атипии не обнаружено» и те, в кото-
рых не указано, имеется ли мезотелий в исследуемом материале, не следует
принимать во внимание при установлении диагноза.
Рентгенологическое исследование
включает:
рентгенографию органов грудной клетки (стандарт) для определения
•
состояния легких и лимфатических узлов средостения и выпота в плев-
ральных полостях;
Рис. 11.17.
Аденокарцинома яичника.
УЗИ
Chapter 11. Malignant Diseases of Female Genital Organs
564
обзорную рентгенографию брюшной полости и малого таза (стандарт),
•
позволяющую обнаружить тени дополнительных образований (обыз-
вествленные миоматозные узлы при миоме матки, костные включения
в дермоидных кистах и др.) и выявить жидкость в брюшной полости
по ширине «фланговой» полоски и видимости угла печени;
колоноскопию или ирригоскопию (стандарт) для исключения опухоли
•
толстой кишки как самостоятельного заболевания, а также для сужде-
ния о вовлечении кишки в опухолевый процесс при раке яичников;
экскреторную урографию (по показаниям), позволяющую сделать заклю-
•
чение о состоянии мочевыводящих путей и их взаимосвязи с опухолью.
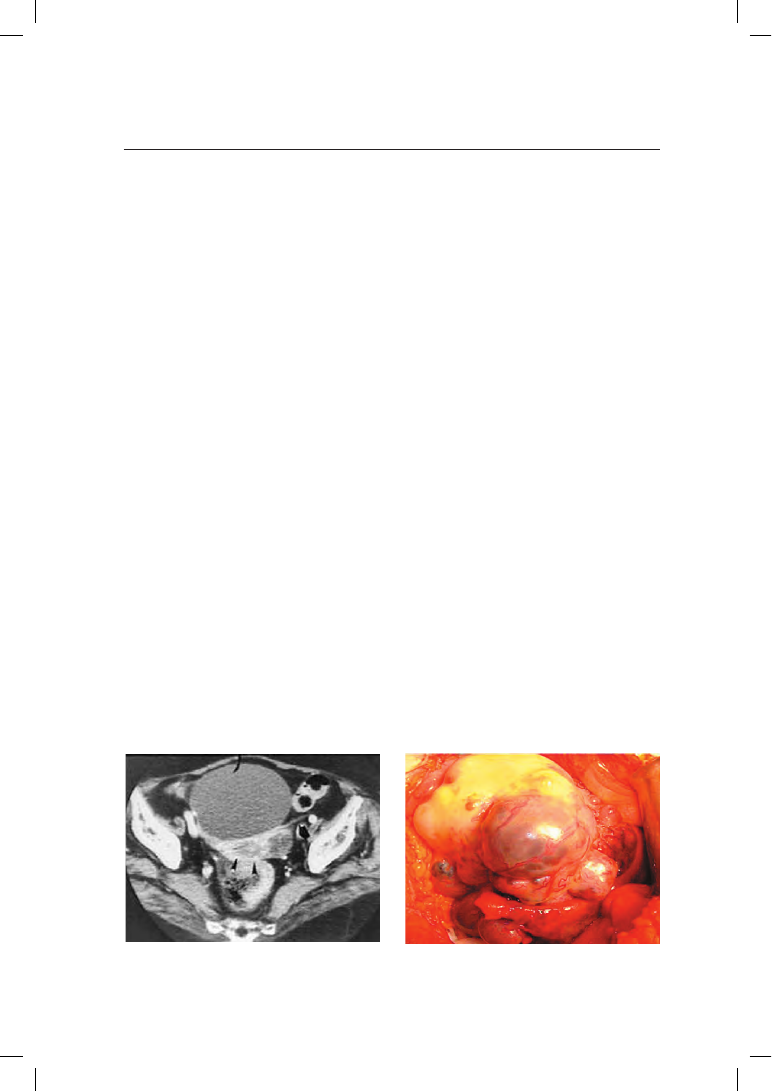
Для распознавания заболевания, помимо традиционного физикально-
го и гинекологического исследований, используют: ультразвуковую томо-
графию с цветным допплеровским картированием, рентгеновскую КТ
(рис. 11.18), МРТ, диагностическую лапароскопию (рис. 11.19). Колоноскопия,
цистоскопия, внутривенная урография, сцинтиграфия костей скелета
выполняются по дополнительным показаниям.
К диагностической лапаротомии следует прибегать только при исчерпа-
нии возможностей всех других методов обследования. Диагноз уточняют
после гистологического и цитологического исследований.
В последнее время широко применяется определение опухолевых маркё-
ров (СА-125, РЭА, СА-19–9, ростоопухолевой тест), позволяющих с высокой
чувствительностью (до 80 %) диагностировать рак, а также осуществлять кон-
троль эффективности лечения (см. раздел 5.4.6). Определение маркёра CA-125
является стандартом обследования при подозрении на рак яичника.
На основании результатов обследования нужно определить:
имеется ли опухоль яичников;
•
если имеется, то какова ее природа;
•
если опухоль злокачественная, то какова ее распространенность;
•
достаточно ли данных для установления диагноза.
•
Диагноз, уточненный в поликлинических условиях, позволит своевре-
менно направить больную в соответствующий стационар и ускорить начало
лечения. При затруднениях в трактовке данных обследования или невоз-
Рис. 11.19.
Лапароскопическая картина
рака яичников
Рис. 11.18.
Компьютерная томограмма
аденокарциномы яичников
565
Глава
11. Злокачественные заболевания женских половых органов
можности получения полной информации о патологическом процессе
в амбулаторных условиях больная подлежит госпитализации для уточнения
диагноза и лечения. Комплексное обследование при правильном приме-
нении позволяет своевременно диагностировать опухоль яичников у 81 %
больных.
Лечение (treatment)
Основной метод лечения рака яичников начальных стадий — хирурги-
ческий. Объем оперативного вмешательства определяется стадией забо-
левания, характером гистологического строения опухоли и степенью ее
дифференцировки, возрастом больной.
Радикальная операция — удаление всей опухоли и метастазов. Как пра-
вило, выполняется у больных с I и II стадиями заболевания. У молодых
женщин с высоко- и среднедифференцированными опухолями на началь-
ных стадиях ракового заболевания возможно ограничиться овариоэктомией
со стороны поражения и удалением большого сальника. Следует помнить,
что во время хирургического вмешательства при I–IIа стадиях необходи-
мо обязательно проводить биопсию париетальной брюшины, лимфатиче-
ских узлов или оставшегося яичника, брать асцитную жидкость и смывы
из брюшной полости на дополнительное гистологическое исследование. Это
помогает уточнить стадию рака и предотвратить «рецидивы».
Циторедуктивная операция — это удаление максимально возможного
объема опухоли. Может быть полной (микроскопические размеры остав-
шейся опухоли), оптимальной (размеры оставшейся опухоли менее 1 см)
и субоптимальной (размеры оставшейся опухоли более 1 см). Первичная
циторедуктивная операция считается стандартным методом на первом этапе
лечения местно-распространенного рака яичников. Возможна вторичная
циторедуктивная операция (после курса химиотерапии). Паллиативная
операция — хирургическая коррекция заболеваний, препятствующих нор-
мальной жизнедеятельности (кишечная непроходимость и т.д.), проводится
в случае невозможности провести циторедуктивную операцию.
NB!
NB!
Хирургическое
лечение применяют на любой стадии рака
яичников
.
Цитостатическое лечение
больных раком яичников проводят также
на любой из стадий. Применяют цитостатические лекарственные сред-
ства — производные платины (цисплатин, карбоплатин). Стандартным
объемом химиотерапии считают 6 курсов цитостатиков. Индивидуально
возможно сокращение числа лечебных курсов до 3. Полихимиотерапия,
содержащая несколько препаратов [цисплатин и циклофосфан
♠
(циклофос-
фамид), таксол
♠
и цисплатин, таксол
♠
и карбоплатин], более эффективна,
чем применение только одного препарата (5-летняя выживаемость на 15 %
выше).
Результаты каждого из курсов химиотерапии следует оценивать не ранее,
чем через 4 нед. Несмотря на исчезновение всех признаков заболевания,
Chapter 11. Malignant Diseases of Female Genital Organs
566
у большинства больных в первые 2–3 года после окончания химиотерапии
первой линии
следует ожидать прогрессирования заболевания за счет появ-
ления внутрибрюшинных метастазов. Все эти больные будут нуждаться
в химиотерапии второй линии.
Кроме системной полихимиотерапии на поздних стадиях рака яични-
ков эффективно применение внутрибрюшного введения цитостатических
препаратов во время хирургического вмешательства. И даже обсуждается
возможность релапаротомии или лапароскопии second-look для контроля
за эффективностью и повторного внутрибрюшного введения цитостати-
ческих лекарственных средств, но рутинной такая тактика быть не может
из-за тяжелого состояния таких пациенток.
NB!
NB!
Правильный
выбор лекарственного режима и соблюдение
основных
принципов химиотерапии позволяют добиться объ-
ективного
противоопухолевого эффекта у 70–80 % больных
при
средней продолжительности ремиссии 12 мес.
Лучевая терапия
при раке яичников почти не применяется. Стандартной
она может быть только в сочетании с оперативным лечением как альтернатива
химиотерапии на стадиях IIb и IIс по классификации FIGO (табл. 11.3).
Эффективность проводимого лечения оценивают с помощью инструмен-
тальных методов — УЗИ малого таза и брюшной полости, рентгенологиче-
ского исследования и определения уровня опухолевого маркёра (CA-125).
Рост уровня маркёра, подтвержденный как минимум дважды, и появление
опухолевых очагов, а также рентгенологические признаки кишечной непро-
ходимости и обнаружение свободной жидкости в брюшной полости должны
расцениваться как рецидив опухоли. Продолжительность регрессии (ремис-
сия) отсчитывают от даты, когда она впервые зарегистрирована, до даты,
когда отмечено прогрессирование заболевания.
Основные принципы лечения на каждой из стадий рака яичников обоб-
щены в табл. 11.3.
Прогноз (prognosis)
При выявлении заболевания на ранней стадии большинство больных
удается вылечить. У больных с Iа–b стадиями заболевания по FIGO при низ-
ком риске рецидивирования только хирургическое лечение без дополни-
тельной терапии обеспечивает 5-летнюю выживаемость 90 % пациенток.
При Iа–b стадиях и высоком риске рецидивирования у 30–40 % больных
развиваются рецидивы и 25–30 % пациенток рискуют умереть от прогрес-
сирования процесса в течение 5 лет после хирургического лечения.
У больных с III стадией при субоптимальной циторедуктивной операции
5-летняя выживаемость составляет 20–25 %, а с IV — не превышает 10 %
даже при применении платиносодержащей химиотерапии. Поздняя диа-
гностика, относительная резистентность опухоли к лечению определяют
высокую смертность, составляющую около 65 % первично диагностирован-
ных случаев.
567
Глава
11. Злокачественные заболевания женских половых органов
Та
бл
иц
а
11
.3
. С
та
нд
ар
ты
л
еч
ен
ия
р
ак
а
яи
чн
ик
ов
С
та
ди
и
ра
ка
яи
чни
-
ко
в
М
ет
од
ы
л
еч
ен
ия
Р
еж
им
к
он
тр
ол
ьн
ы
х
ис
сл
ед
ов
ан
ий
(
ди
с-
па
нс
ер
из
ац
ия
)
Х
ир
ур
ги
че
ск
ий
Л
уч
ев
ая
т
ер
ап
ия
Х
им
ио
те
ра
пи
я
I
a
Э
кс
ти
рп
ац
ия
м
ат
ки
с
п
ри
да
тк
ам
и
и
ом
ен
-
тэ
кт
ом
ия
(с
та
нд
ар
т)
.
Ме
то
д
вы
бо
ра
: о
дн
ос
то
ро
нн
яя
о
ва
ри
оэ
к-
то
м
ия
, о
ме
нт
эк
то
м
ия
, б
ио
пс
ия
к
ол
ла
те
-
ра
ль
но
го
я
ич
ни
ка
Н
е
пр
ов
од
ит
ся
А
дъ
ю
ва
нт
на
я
(с
та
нд
ар
т
пр
и
ни
зк
од
иф
ф
ер
ен
ци
-
ро
ва
нн
ой
и
н
ед
иф
ф
ер
ен
-
ци
ро
ва
нн
ой
о
пу
хо
ля
х)
П
ер
вы
й
го
д
по
сл
е
оп
ер
ац
ии
—
4
р
аз
а.
Вт
ор
ой
и
т
ре
ти
й
го
ды
—
п
о
2
ра
за
.
Да
ле
е
по
ж
из
не
нн
о
1–
2
ра
за
в
г
од
b
Н
е
пр
ов
од
ит
ся
c
Э
кс
ти
рп
ац
ия
м
ат
ки
с
п
ри
да
тк
ам
и
и
ом
ен
-
тэ
кт
ом
ия
(с
та
нд
ар
т)
.
Би
оп
си
я
па
ри
ет
ал
ьн
ой
б
рю
ш
ин
ы
, л
им
ф
а-
ти
че
ск
их
у
зл
ов
, в
зя
ти
е
ас
ци
тн
ой
ж
ид
ко
-
ст
и
и
см
ы
во
в
из
б
рю
ш
но
й
по
ло
ст
и
Н
е
пр
ов
од
ит
ся
А
дъ
ю
ва
нт
на
я
(с
та
нд
ар
т)
II
a
Э
кс
ти
рп
ац
ия
м
ат
ки
с
п
ри
да
тк
ам
и
и
ом
ен
-
тэ
кт
ом
ия
(с
та
нд
ар
т)
.
Би
оп
си
я
па
ри
ет
ал
ьн
ой
б
рю
ш
ин
ы
, л
им
ф
а-
ти
че
ск
их
у
зл
ов
, в
зя
ти
е
ас
ци
тн
ой
ж
ид
ко
-
ст
и
и
см
ы
во
в
из
б
рю
ш
но
й
по
ло
ст
и
Н
е
пр
ов
од
ит
ся
А
дъ
ю
ва
нт
на
я
(с
та
нд
ар
т)
b
Ра
ди
ка
ль
на
я
ил
и
ци
то
ре
ду
кт
ив
на
я
оп
ер
а-
ци
я
(с
та
нд
ар
т)
С
та
нд
ар
т
в
со
че
та
-
ни
и
с
оп
ер
ат
ив
ны
м
ле
че
ни
ем
(б
ез
х
им
ио
-
те
ра
пи
и)
А
дъ
ю
ва
нт
на
я
—
ст
ан
да
рт
в
со
че
та
ни
и
с
оп
ер
ат
ив
-
ны
м
ле
че
ни
ем
(б
ез
л
уч
е-
во
й
те
ра
пи
и)
с
II
I
a
Ра
ди
ка
ль
на
я
ил
и
ци
то
ре
ду
кт
ив
на
я
оп
ер
а-
ци
я
(с
та
нд
ар
т)
.
М
ет
од
в
ы
бо
ра
—
ре
ла
па
ро
то
м
ия
и
ли
л
ап
а-
рос
ко
пи
я
М
ет
од
в
ы
бо
ра
Вн
ут
ри
бр
ю
ш
на
я
(с
та
н-
дар
т)
.
С
ис
те
м
на
я
(с
та
нд
ар
т)
b с
IV
М
ет
од
в
ы
бо
ра
—
ци
то
ре
ду
кт
ив
на
я
ил
и
па
лл
иа
ти
вн
ая
о
пе
ра
ци
я
Н
е
пр
ов
од
ит
ся
С
ис
те
м
на
я
(с
та
нд
ар
т)
М
ет
од
в
ы
бо
ра
: в
ну
тр
и-
бр
ю
ш
на
я
П
ож
из
не
нн
о
4
ра
за
в
го
д