ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 29.11.2020
Просмотров: 2690
Скачиваний: 135
Рождение туловища проводится ручными приемами.
5.2. Полостные (атипичные ) щипцы.
(Forceps major)
Полостные (атипичные) щипцы – это операция наложения акушерских щипцов на головку плода, находящуюся в полости малого таза и еще не завершившую внутренний поворот. Сагиттальный шов расположен в одном из косых размеров таза. При первой позиции переднем виде он находится в правом косом размере полости таза. Щипцы должны быть наложены в противоположном косом размере, чтобы разместиться бипариетально.
|
Рис. 92. Щипцы в левом косом размере (из: Проф. Э. Бумм «Руководство к изучению акушерства». – Перевод с последнего немецкого издания д.м.н. В.М. Островского. – Ленинград: «ЛЕНОГИЗ», 1933). |
|
Операция состоит из 4 моментов. При выполнении операции применяются 4 тройных правила:
1. Первое тройное правило (правило трёх «Л», трёх «П»): первой вводится левая ветвь щипцов левой рукой акушера в левую половину таза, второй вводится правая ветвь щипцов правой рукой акушера в правую половину таза.
2. Второе тройное правило (правило трёх «О»): ось щипцов, ось головки и ось таза должны совпадать.
3. Третье тройное правило (три направления тракций): вниз, горизонтально и вверх (на носки, грудь и лицо сидящего акушера).
4. Четвертое тройное правило (три «слева», три «справа»): если малый родничок расположен слева, то щипцы накладывают в левом косом размере и левая ложка является фиксированной; если малый родничок расположен справа, то щипцы накладывают в правом косом размере и правая ложка является фиксированной.
Техника наложения состоит из 4 моментов:
1 момент. Выбор и введение ложек.
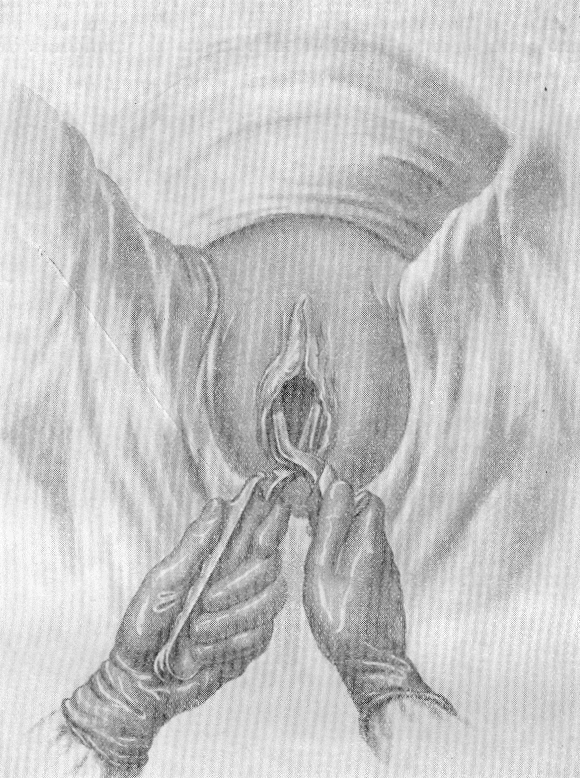
Четыре пальца правой руки вводятся во влагалище (по Дедерлейну), по боковой ее стенке отгораживая мягкие ткани матери. В соответствии с первым тройным правилом первой вводится левая ложка акушерских щипцов. Левой рукой берется рукоятка щипцов как писчее перо или как смычок. Рукоятка левой ложки устанавливается параллельно противоположному паховому сгибу. Верхушка ложки находится у половой щели, нижнее ребро ее у I пальца правой руки. Ложка вводится за счет направления одним I пальцем без насилия. Левая ложка вводится в заднебоковой отдел таза и в соответствии с четвертым тройным правилом, она является «фиксированной». При правильном наложении крючок Буша направлен вправо кпереди под углом 45º. Рукоятка левой ложки передается помощнику. Точно так же вводится правая ложка, но в соответствии с четвертым тройным правилом, она является «блуждающей».
|
|
Рис. 93. Техника наложения щипцов на головку: введение правой ложки (из: «Руководство по акушерству и гинекологии» – под ред. И.И. Яковлева – том VI. – книга 1 «Оперативное акушерство» – М.: «МЕДГИЗ», 1961). |
Поэтому левой рукой, введенной во влагалище, правую ложку осторожно перемещают кпереди, пока она не установится в области теменного бугра, а крючок Буша будет обращён влево кзади. Все движения «блуждающей» («подвижной», «мигрирующей») ложки происходят постепенно, без какого-либо усилия.
|
Рис. 94. Левое затылочное положение. Щипцы в левом косом размере таза, правая ложка странствует (из: Проф. Э. Бумм «Руководство к изучению акушерства». – Перевод с последнего немецкого издания д.м.н. В.М. Островского. – Ленинград: «ЛЕНОГИЗ», 1933). |
|
2 момент. Замыкание ложек и пробная тракция.
Каждая из рукояток берется одноименной рукой, большие пальцы располагаются на крючках Буша. Рукоятки сближаются и щипцы замыкаются. В соответствии со вторым тройным правилом при правильно наложенных щипцах совпадают три оси: ось щипцов, ось головки и проводная ось таза. Линия рукояток обращена к проводной точке на головке.
|
|
Рис. 95. Замыкание щипцов (из: И.Ф. Жорданиа «Учебник акушерства». – М.: «МЕДГИЗ», 1955). |
Пробная тракция проводится с целью определения правильности наложения щипцов. Техника пробной тракции: Правую руку кладут сверху на замок щипцов таким образом, чтобы средний (3) палец размещался между ложками, указательный (2) и безымянный (4) легли на крючки Буша и держали рукоятки плотно сомкнутыми. Левую руку кладут сверху на тыльную поверхность правой руки таким образом, чтобы большой палец охватывал её с одной стороны, средний, безымянный и мизинец – с другой стороны, а вытянутый указательный палец касался головки плода. Правой рукой осторожно проводится тракция (направление пробной тракции соответствует направлению первой основной тракции: при полостных щипцах – вниз). При проведении пробной тракции указательный палец левой руки контролирует, следует ли за щипцами головка. Если расстояние между головкой и пальцем увеличивается – щипцы наложены неправильно и соскальзывают. Следует вновь извлечь ложки наложить щипцы вторично.
|
Рис. 96. Пробное влечение (тракция). Расположение щипцов и рук оперирующего (из: И.Ф. Жорданиа «Учебник акушерства». – М.: «МЕДГИЗ», 1955). |
|
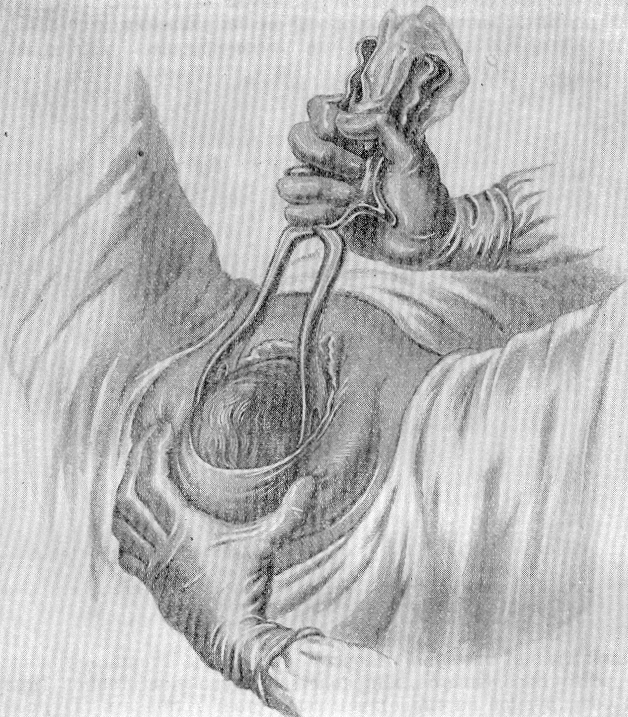
3 момент. Извлечение головки (собственно тракции)
Левая рука охватывает рукоятки щипцов снизу, правая остается на месте. Основная сила тракций развивается правой рукой.
|
|
Рис. 97. Влечение головки (из: И.Ф. Жорданиа «Учебник акушерства». – М.: «МЕДГИЗ», 1955). |
Направление тракций зависит от высоты стояния головки в тазу. В соответствии с третьим тройным правилом существуют три направления тракций: вниз, горизонтально и вверх (на носки, грудь и лицо сидящего акушера). При полостных щипцах первые тракции направляются вниз, при этом головка заканчивает свой внутренний поворот и стреловидный шов устанавливается в прямом размере плоскости выхода малого таза. После чего проводят тракции горизонтально до тех пор, пока подзатылочная ямка не окажется под лонной дугой (образуется точка фиксации). Затем акушер направляет тракции вверх. При этом акушер встает сбоку от женщины, левая рука захватывает рукоятки щипцов поперек, а правая проводит защиту промежности.
|
Рис. 98. Выведение головки в щипцах (из: И.Ф. Жорданиа «Учебник акушерства». – М.: «МЕДГИЗ», 1955). |
|
Можно провести фиксацию ветвей щипцов двумя руками акушера (по Н.А.Цовьянову). Для этого указательный и средний пальцами обеих рук захватывают боковые поверхности обеих рукояток таким образом, чтобы между ними размещались крючки Буша. Пальцы переплетаются между собой и сгибаются в виде крючков вокруг рукояток. При этом основные фаланги 2 и 3 пальцев размещаются на наружных поверхностях рукояток, средние фаланги тех же пальцев – на верхних поверхностях, а ногтевые фаланги – на наружных поверхностях противоположной стороны рукояток щипцов. Безымянные пальцы, согнутые в виде крючков, захватывают боковые, верхние и внутренние поверхности параллельных ветвей щипцов, отходящих от замка. Мякоть ногтевых фаланг разогнутых 5 пальцев продвигают по верхней поверхности ложек как можно дальше и ближе к головке. Лучше, если кончики 5 пальцев касаются головки. Большие пальцы, находящиеся под рукоятками, мякотью ногтевых фаланг упираются в среднюю треть нижней поверхности рукояток, оставляя свободной её наружную треть.
|
|
Рис. 99. Захватывание рукоятки щипцов по Н.А. Цовьянову (из: И.Ф. Жорданиа «Учебник акушерства». – М.: «МЕДГИЗ», 1955). |
4 момент. Размыкание ложек и снятие щипцов.
Щипцы снимают, после того как головка находится вне половой щели. Для этого 2 пальца левой руки располагают между рукоятками ложек, щипцы размыкаются и снимаются (первой снимается правая ложка, второй – левая).
Рождение туловища проводится ручными приемами.
Контрольные вопросы по теме: «Акушерские щипцы»
1. Устройство акушерских щипцов и модели, чаще используемые в современном акушерстве.
2. Показания со стороны роженицы для операции наложения акушерских щипцов.
3. Показания со стороны плода для операции наложения акушерских щипцов.
4. Условия, необходимые для операции наложения акушерских щипцов.
5. Методы обезболивания, применяемые при операции наложения акушерских щипцов.
6. Основные этапы операции наложения акушерских щипцов.
7. Общие принципы наложения акушерских щипцов (четыре тройных правила).
8. Выходные акушерские щипцы.
9. Полостные акушерские щипцы.
10. Возможные осложнения при выполнении операции наложения акушерских щипцов.
Приложение 1
Латино-русский словарь используемых терминов
|
Angulus pubis |
Лонный (лобковый) угол |
|
Antebrachium |
Предплечье |
|
Anterior |
Передний |
|
Anterolateralis |
Передне-боковой |
|
Anteroparietalis |
Передне-теменной |
|
Anticus |
Передний, лицевой |
|
Apex |
Темя, верхушка, вершина |
|
Apoplexia neonatorum |
Кровоизлияние в мозговые оболочки новорожденного при тяжелых родах |
|
Applicatio |
Наложение, приложение, применение |
|
Arcus pubis |
Лобковая дуга |
|
Asphyxia neonatorum |
Асфиксия новорожденных |
|
Assistens |
Ассистент, помощник |
|
Axis pelvis |
Линия через середину прямых диаметров таза |
|
Bimanualis |
Двуручный (исследование) |
|
Brachycephalus |
Короткоголовый или круглоголовый |
|
Bregma |
Темя, верхняя часть черепа |
|
Bregmaticus |
Теменной |
|
Caput incuneatum |
Вклинивание головки плода при родах |
|
Cavi uteri |
Полость матки |
|
Circumferentia |
Окружность |
|
Coleorrhexis, colporrhexis |
Разрыв влагалища |
|
Conjugata |
Диаметр тазового входа, измерительная линия таза |
|
Coxa |
Бедро, таз |
|
Os coxae |
Бедренная, тазовая кость |
|
Cranialis |
Черепной, головной |
|
Cranium |
Череп |
|
Diagonalis |
Диагональный (conjugata) |
|
Diametros |
Поперечник, диаметр |
|
D. biparietalis, s. transversa major |
Большой поперечный размер, наибольшее расстояние между обоими теменными буграми |
|
D. bitemporalis, s. transversa minor |
Малый поперечный размер между обоими венечными швами |
|
D. frontooccipitalis, s.recta |
Прямой размер от надпереносья к наиболее выдающейся точке затылка |
|
D. mentooccipitalis |
Большой косой размер от подбородка к наиболее отдаленной точке затылка |
|
D. suboccipitobregmatica |
Малый косой размер от затылка к середине большого родничка |
|
Distantia biacromialis |
Поперечный размер плечиков |
|
Dolichocephalia |
Длинная голова |
|
Epision |
Наружные женские половые части |
|
Episiorrhaphia |
Влагалищный шов |
|
Eutokia |
Правильные роды |
|
Exhaustio uteri |
Слабость потуг матки |
|
Facialis |
Лицевой |
|
Facies |
Лицо, поверхность, наружность |
|
Fetus, foetus |
Утробный плод, зародыш, плод, младенец в утробе |
Forceps |
Щипцы, клещи |
Forceps obstetrica |
Акушерские щипцы |
Forceps alta |
Высокие акушерские щипцы |
|
Glabella, metopion |
Надпереносье |
|
Inion |
Затылочный бугор |
|
Kyesiologia |
Наука о беременности |
|
Occipitalis |
Затылочный |
|
Os frontale |
Лобная кость |
|
Os parietale |
Теменная кость |
|
Os temporale |
Височная кость |
|
Paragomphosis |
Врезывание головки плода в таз |
|
Parturiens |
Роженица |
|
Parturitio |
Деторождение, разрешение от бремени |
|
Partus |
Роды, рождение |
|
Pelvimetria |
В акушерстве измерение таза |
|
Pelvimetrum |
Тазомер, прибор для измерения таза |
|
Pelvis |
Таз |
|
Pelvis aequabiliter justo minor |
Общеравномерносуженный таз |
|
Pelvis angusta |
Узкий таз |
|
Pelvis plana rachitica |
Рахитический плоский таз |
|
Positio dorsoanterior, dorsoposterior |
Положение плода спинкой вперед, назад |
|
Positio pubica |
Вставление детской головки в тазовый вход |
|
Praesentatio |
Положение (плода в тазу) |
|
Praevius |
Впереди идущий, предлежащий |
|
Promontorium |
Мыс |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Приложение 2
Физкультурные занятия при тазовых предлежаниях плода
Корригирующая гимнастика способствует раздражению механо- и барорецепторов, повышает тонус матки и передней брюшной стенки, изменяет предлежание плода.
-
Корригирующая гимнастика по И.И.Грищенко, А.Е.Шулешовой (можно выполнять дома в течение всей беременности):
- вступительные упражнения в течение 1 мин, объединяющие ходьбу (можно на месте) с размахиванием руками и равномерным глубоким дыханием;
- в основной комплекс входят наклоны туловища вперед и в стороны, последовательные повороты в разные стороны, подтягивание бедер к животу при согнутых коленях;
- в заключительный комплекс входят упражнения, вызывающие сокращения мышц таза и тазового дна.
2. Корригирующая гимнастика по В.В.Абрамченко (в срок от 30 до 35 недель беременности, в течение 2-3 недель):
- беременная натощак 2 раза в сутки (утром и вечером) ложиться на спину с поднятым тазовым концом за счет польстера высотой до 30 см. беременная, находясь в умеренном положении Тренделенбурга, с небольшим разведением бедер, расслабляется, равномерно дышит в течение 10-15 мин.
3.Корригирующая гимнастика по методу Дикань. Беременная ложится на твердую гладкую поверхность и по очереди меняет положение с правого на левый бок и наоборот (по 10 мин на каждом) на протяжении 1 часа. Упражнение повторяют 3 раза в сутки перед едой.
Приложение 3
Оценка факторов (в баллах) для решения вопроса о выборе метода родоразрешения при тазовом предлежании плода (Д.Ю.Миронович)
-
Фактор
Оценка (баллы)
Какие роды должны быть по счету: - первые
- вторые
1
0
Возраст первородящей (годы): - до 25
- 25-30
- свыше 30
0
3
5
Срок беременности (в неделях): - до 38
- 38 – 41
- 42 и более
1
0
5
Предполагаемая масса плода (в граммах):
-
до 3200
-
3200-3600
-
более чем 3600
0
1
5
Размеры таза матери:
-
нормальные
-
сужение 1 степени
-
сужение 2 степени
0
3
5
Акушерский анамнез:
- нормальный
- патологический
0
5
Осложнения во время беременности и родов:
-
экстрагенитальная патология
-
преэклампсия, эклампсия
-
дородовое отхождение вод
-
раннее излитие вод
4
5
3
2
Слабость родовой деятельности:
-
поддается медикаментозной коррекции
-
не поддается медикаментозной коррекции
-
гипоксия плода
-
предлежание плаценты
-
выпадение петель пуповины
1
5
5
5
5
Изменения мягких родовых путей:
-
ригидность шейки матки
-
рубцовые изменения шейки матки и влагалища
5
5
-
0-4 балла – родоразрешение возможно через естественные родовые пути
5 баллов и более – показано кесарево сечение
Задачи по теме «Акушерский фантом»
ЗАДАЧА № 1
Плановая госпитализация в дородовое отделение беременной 32 лет. Срок беременности 38 недель. В анамнезе: первые роды в 35 нед: масса плода 2300, ребенок жив. Вторые роды в срок, плод массой 3500 извлечен мертвым с помощью краниотомии. Настоящая беременность третья, протекала удовлетворительно.
Объективно: рост 150 см, вес 58 кг. АД 110/70, 115/70 мм.рт.ст. Небольшие отеки голеней. Размеры таза: 24 - 26 - 28 - 17 см. Индекс Соловьева 1,6 см. ВДМ – 36 см, окружность живота 96 см. Положение плода продольное, предлежит головка, над входом в таз. Сердцебиение ритмичное, 140 в минуту.
Влагалищное исследование: влагалище рожавшей, шейка плотная, длиной 2 см, отклонена кзади, зев закрыт. Предлежит головка, над входом в таз. Мыс достигается, диагональная конъюгата 10 см.
-
Поставьте диагноз
-
Акушерская тактика.
ЗАДАЧА № 2
В родильном блоке находится первородящая 20 лет. Схватки начались 7 часов назад, через 4 – 5 минут по 35 – 40 сек, средней силы. Беременность протекала удовлетворительно. Роды в срок. Соматически здорова.
Объективно: рост 164 см, вес 67 кг. АД 120/80, 115/80 мм.рт.ст. Пульс 78 уд в мин. Размеры таза: 25 - 27,5 - 31 - 20 см. ВДМ 36 см, окружность живота 96 см. Положение плода продольное, предлежат ягодицы, прижаты к входу в таз. Сердцебиение ритмичное, 140 уд в мин.
Влагалищное исследование: влагалище нерожавшей, шейка сглажена, края ее эластичные, открытие зева 5 см. Плодный пузырь цел. Ягодицы во входе в таз. Межвертельная линия в левом косом размере таза. Мыс не достигается. Деформаций таза нет.
-
Поставьте диагноз.
-
Акушерская тактика.
ЗАДАЧА № 3
В родблоке находится роженица 27 лет. Роды начались 10 часов назад. Схватки через 3 - 4 мин по 35 - 40 сек, переходят в потуги. Роды первые, срочные. Беременность осложнилась угрозой прерывания в 10 недель.
Объективно: рост 158 см, вес 73 кг. АД 110/70, 120/70 мм.рт.ст. Размеры таза: 24 – 27 - 29 - 18 см. Индекс Соловьева 1,5 см. ВДМ 34 см, окружность живота 100 см. Положение плода продольное, предлежит тазовый конец. Сердцебиение ритмичное, 156 - 160 в мин. Воды отошли 6 часов назад.
Влагалищное исследование: открытие зева полное, плодного пузыря нет. Ягодицы в полости малого таза. Межвертельная линия в левом косом размере таза. Выделяется густой меконий. Через 30 мин потуги стали слабее и реже: через 4 мин по 35 сек. Сердцебиение плода 170 уд. в мин, глухое. Ягодицы в прямом размере выхода таза.
-
Поставьте диагноз.
-
Акушерская тактика
ЗАДАЧА № 4
В родблоке находится роженица 22 лет. Регулярная родовая деятельность в течение 7 часов. Схватки через 4 мин по 35 сек средней силы. Отошли светлые воды.
Объективно: рост 164 см, вес 63 кг. АД 115/70, 120/75 мм.рт.ст. Размеры таза: 23 - 25,5 – 28 - 18 см. Индекс Соловьева 1,5 см. ВДМ 35 см, окружность живота 92 см. Положение плода продольное. Предлежит головка, малым сегментом во входе в малый таз. Сердцебиение ритмичное, 136 уд в мин. Признак Вастена отрицательный.