Файл: Основные методы исследования. Дополнительные методы исследования.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 25.10.2023
Просмотров: 75
Скачиваний: 1
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Точка Кача (Kash, немецкий терапевт, 1887_1961): находится у внешнего края левой прямой мышцы живота на 4_7 см выше пупка.
Симптом Кача – кожная гиперестезия в зоне иннервации грудных сегментов ThVIII_ThX слева.
Зона Губергрица,Скульского (Макс Моисеевич Губергриц, советский ученый_клиницист,специалист в области внутренних болезней, академик Академии наук Украинской ССР, 1886_1951): в эпигастрии слева от срединной линии живота симметрично зоне Шоффара. Соответствует локализации тела поджелудочной железы.
Точка А. Губергрица (Александр Яковлевич Губергриц, советский ученый_клиницист, 1912_1990): на границе внутренней и средней третей условной линии, соединяющей пупок с серединой левой реберной дуги.
Симптом Чухриенко (Дмитрий Павлович Чухриенко, советский хирург, 1918_1999; в период с 1953 по 1959 год – ректор Днепропетровского медицинского института) – боль при толчкообразных движениях брюшной стенки снизу вверх кистью, поставленной поперек живота ниже
пупка; наблюдается при панкреонекрозе и при панкреатите с выраженным отеком поджелудочной железы.
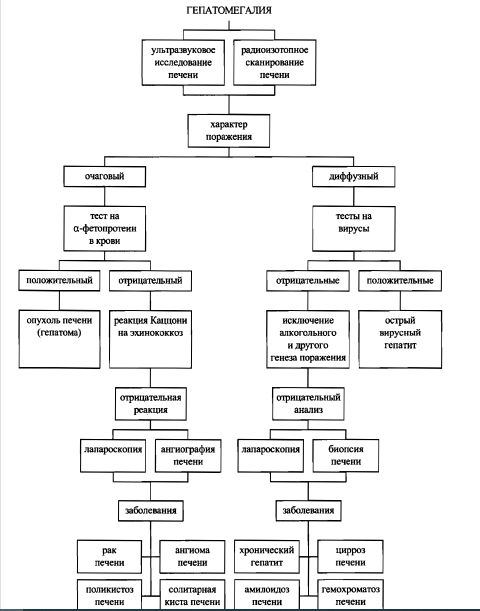
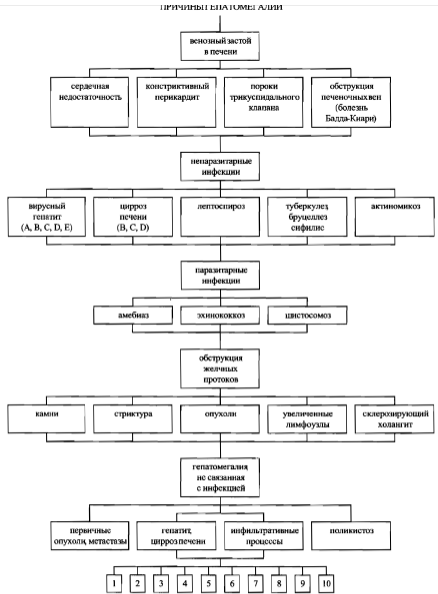
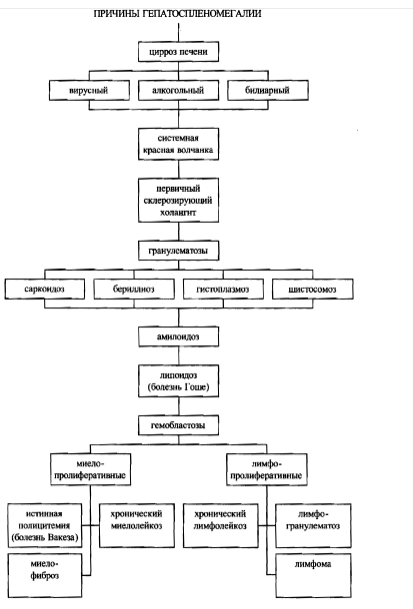
Визуальные признаки тяжелого панкреатита
Многие эпонимические симптомы обозначают изменения кожи и подкожной жировой клетчатки при панкреатите. При тяжелых формах панкреатита, особенно при панкреонекрозе, активируется калликреин_кининовая система. Вазоактивные пептиды изменяют реологические свойства крови, повышают проницаемость сосудистой стенки, вызывают тромбообразование в мелких сосудах. Возникающие при этом экхимозы (кровоизлияния в кожу размера_
ми 2 см и больше) могут располагаться на разных частях тела в виде пятен с нечеткими размытыми краями. Вначале они имеют пурпурную или голубовато_черную окраску, в дальнейшем, по мере распада гемоглобина, цвет изменяется до коричневого, желто_коричневого.
Симптом Мондора (Mondor’s sign) – экхимозы на лице при остром панкреатите.
Симптом Грея Тернера (George Grey Turner,британский хирург) – экхимозы на боковых по_
верхностях живота при остром панкреатите с панкреонекрозом (рис. 4); также может наблюдаться при ретроперитонеальном или внутрибрюшном кровоизлиянии другой этиологии, например при тупой травме живота, разрыве аневризмы аорты, плодного яйца при эктопической беременности.
Симптом Куллена
(Cullen’s sign) – отек и экхимозы вокруг пупка при панкреонекрозе, ретроперитонеальном или внутрибрюшном кровоизлиянии (рис. 5). Thomas S. Cullen (1869_1953) –врач_гинеколог, который впервые описал этот феномен как признак разрыва плодного яйца при эктопической беременности в 1916 г. Симптомы Куллена и Грея Тернера вследствие
идентичности механизмов возникновения часто сочетаются при указанных патологиях.
Симптом Тужилина (симптом «красных капелек») – багровые геморрагические пятнышки правильной округлой формы размерами от 1_2 до 4 мм, которые появляются на коже живота, груди и спины и не исчезают при надавливании. Они представляют собой сосудистые аневризмы, возникающие вследствие протеолиза при обострении хронического панкреатита. Их не следует отождествлять с сосудистыми звездочками при циррозе печени. При обострении панкреатита количество «капелек» увеличивается, при стихании процесса они могут исчезать. Этот симптом не следует считать специфичным для хронического панкреатита, так как он может наблюдаться при сосудистых заболеваниях.
Симптом Гротта – атрофия подкожной основы в области проекции поджелудочной железы на переднюю брюшную стенку.
Другие симптомы острого панкреатита
Симптом Воскресенского (Владимир Михайлович Воскресенский, советский хирург, 1902_1951) – отсутствие пульсации брюшной аорты, которая прикрыта увеличенной отечной поджелудочной железой; наблюдается при отечной и деструктивной формах острого панкреатита.
Почти все формы острого и хронического панкреатита с болевым синдромом сопровождаются положительным симптомом Мюсси (N.F.O. Gueneau de Mussy, французский врач, 1813_1885; синоним – френикус_симптом) –болезненностью при надавливании между ножками грудиноключичнососцевидной мышцы. Причина френикус_симптома – раздражение интерорецепторов диафрагмальной порции брюшины. При вовлечении в патологический процесс желчевыводящих путей (холецистопанкреатит), что встречается довольно часто ввиду тесной анатомо_топографической их связи с главным протоком поджелудочной железы, симптом Мюсси может вызываться и справа.
Выявление недостаточности экзокринной функции поджелудочной железы
Определение эластазы- 1 в кале
Выявление недостаточности эндокринной функции поджелудочной железы
· Определение уровня глюкозы крови
· Проведение теста толерантности к глюкозе,
· Определение уровней С-пептида и глюкагона в крови.
· Методика дуоденального зондирования.
· Дуоденальный зонд — тонкая резиновая трубка длиной 1500 мм, диаметр просвета 2—3 мм; на дистальном конце зонда расположена металлическая олива с отверстиями для прохождения жидкости. Зонд имеет три отметки: на уровне 400—450, что приблизительно соответствует расстояниям от зубов до кардиальной части желудка, 700 мм (расстояние от зубов до входа в привратник), 800 мм (расстояние от зубов до большого сосочка двенадцатиперстной кишки, или фатерова соска).
· Утром натощак больной проглатывает в желудок зонд до отметки 45 см (расстояние проверяется отсасыванием желудочного содержимого). Затем больного укладывают на правый бок, подложив валик. Больной продолжает медленно заглатывать зонд, но уже в 12-перстную кишку, до расстояния 75 см. (расстояние от зубов до большого сосочка двенадцатиперстной кишки, или фатерова соска). Продвижение зонда в двенадцатиперстную кишку продолжается в среднем полтора часа.
· В качестве холецистокинетических средств используют: 25% теплый раствор магния сульфата, 10% раствор пептона или 30—40% раствор сорбита в дозе 30—50 мл, оливковое масло, яичные желтки вводят через зонд, другие (например, холецистокинин, секретин) — парентерально. Лучшим стимулирующим действием обладает холецистокинин, который вводят внутривенно в дозе 75 ЕД; иногда холецистокинин комбинируют с секретином. Через 15—25 мин начинается выделение «пузырной» желчи темно-оливкового цвета в количестве 30—60 мл (порция В). Затем вытекает более светлая и прозрачная «печеночная» желчь (порция С). Зонд извлекают после получения 2—3 пробирок порции С. Полученную желчь необходимо исследовать как можно быстрее, т.к. клеточные элементы, находящиеся в ней, могут разрушаться под действием ферментов.
·
· Анализ дуоденального содержимого.
· I фаза – желчь порции «А» из двенадцатиперстной кишки, (цвет золотисто-желтый) от момента введения зонда до вливания специального раствора выделяется в течение 20 минут. Порция «А» представляет смесь дуоденального содержимого, панкреатического и кишечного сока и особой диагностической ценности не имеет.
· II фаза – фаза закрытия сфинктера Одди (желчи нет). От введения специального раствора, вызывающего сокращение желчного пузыря, до появления в зонде новой желчи проходит 3—6 минут.
· III фаза – желчь из внепеченочных желчных протоков (общего желчного протока). Это латентный период (3—4 минуты) от начала открытия сфинктера Одди до появления пузырной желчи.
· IV фаза – пузырная желчь порции «В», цвет темно-коричневый (оливковый) выделяется в течение 30 минут.
· V фаза – печеночная желчь порции «С», (цвет золотисто-желтый, светло-желтый) количество которой за 30 минут превышает порцию «В».
· Лабораторный анализ дуоденального содержимого включает оценку физических свойств, химическое и микроскопическое исследование.
· Оценка порции А: золотисто-желтого цвета, мутная, представляет собой смесь дуоденального содержимого, панкреатического и кишечного сока и особой диагностической ценности не имеет.
· Оценка порции В (пузырная желчь): темно зеленая, прозрачная 30-60 мл. Отсутствие порции В бывает при отключенном желчном пузыре, закупорке шейки пузыря камнем. Замазкой, гельминтами, при воспалительном отеке протока, при резко выраженной гипокинетической дискинезии. При наличии лейкоцитов и слученного эпителия – холецистит, могут быть атипичные клетки при раке пузыря или метастазах. При наличии билирубината кальция и кристаллов холестерина – можно заподозрить формирование камней, особенно если соотношение холатов и холестерина в желчи менее 10, что свидетельствует о биохимической (доклинической) стадии формирования холестериновых конкрементов. Можно обнаружить лямблий (при исследовании в теплом виде), яйца гельминтов
· Оценка порции С (протоковая желчь): при наличии лейкоцитов – холангит.
· Микроскопическое исследование желчи необходимо проводить в теплом виде сразу после ее получения, т.к. лизируются лейкоциты, клетки эпителия. Аналогичным образом – посев желчи на флору и чувствительность к антибиотикам.
· Интерпретация данных дуоденального зондирования.
· Изменение цвета дуоденального содержимого указывает на увеличение или снижение содержания билирубина в желчи.
· Уменьшение прозрачности может быть обусловлено примесью желудочного сока, воспалительным процессом и выпадением хлопьев слизи, увеличением содержания белка.
· Относительная плотность дуоденального содержимого в порции А составляет 1007—1015, в порции В — 1016—1032, в порции С — 1007—1010; повышение относительной плотности может отмечаться при застое желчи в желчном пузыре, желчнокаменной болезни, воспалении. Снижение плотности: гепатиты, циррозы.
· Показатель рН печеночной и пузырной желчи, равный соответственно 7,5—8,2 и 6,5—7,3, при воспалительных процессах в желчном пузыре может снижаться до 4,0—4,5.
· Понижение содержания билирубина (вплоть до отсутствия) наблюдается при закупорке желчного протока, вирусном гепатите, циррозах печени, повышение — при заболеваниях, сопровождающихся усиленным гемолизом эритроцитов, например при гемолитических анемиях.
· Увеличение содержания холестерина (в норме в порции С содержание холестерина равно 1,3 ± 0,3 ммоль/л, в порции В — 6,0 ± 1,0 ммоль/л) обнаруживается при желчнокаменной болезни, иногда — холецистите, уменьшение — при нарушениях концентрационной способности желчного пузыря.
· Определение содержания желчных кислот (в норме в порции С содержится 11,7 ± 0,8 ммоль/л, в порции В — 50,9 ± 21,9 ммоль/л) и расчет холато-холестеринового коэффициента имеют значение для выявления склонности к камнеобразованию. Снижение содержания желчных кислот в порции С свидетельствует о секреторной недостаточности клеток печени.
· Если в желчи уменьшена концентрация желчных кислот и повышен холестерин, это может свидетельствовать о предрасположенности к желчнокаменной болезни.
· Увеличение содержания белка в желчи может указывать на воспалительный процесс в желчных путях.