ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 11.08.2021
Просмотров: 315
Скачиваний: 1
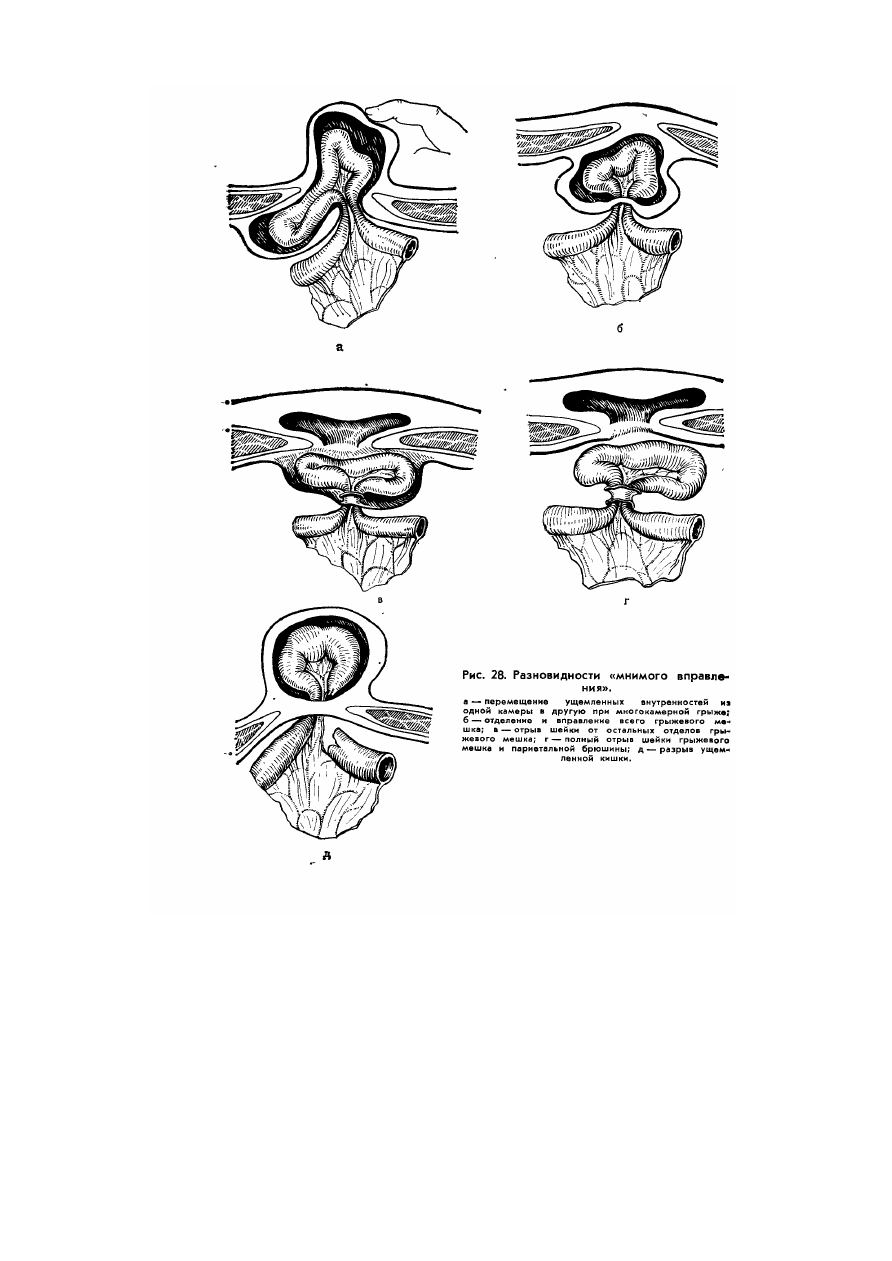
Если состояние брюшной полости в ближайшие дни после ущемления не вызывает
тревоги, нет повышения температуры тела и интоксикации, то больной может быть остав-
лен в стационаре и после необходимого обследования подвергнут плановому грыжесече-
нию.
В случаях спонтанного вправления грыжи после длительного ее ущемления, особенно
сопровождающегося явлениями кишечной непроходимости, настоятельно показано про-
ведение лапароскопии. Данные, полученные при этом методе исследования, определяют
дальнейшую тактику хирурга.
Если спонтанное вправление грыжи произошло по пути в операционную, во время
вводного наркоза или начала местной анестезии, то тем не менее приступают к операции.
После вскрытия грыжевого мешка, т.е. герниолапаротомии, осматривают близлежащие
органы. Обнаружив орган, подвергшийся ущемлению, извлекают его в рану и оценивают
жизнеспособность. При затруднении в поисках ущемленного органа прибегают к помощи
лапароскопии через устье вскрытого грыжевого мешка [Буянов В.М., 1978]. Затем опера-
цию продолжают и заканчивают по общепринятым для ущемленной грыжи правилам.
Оперативное вмешательство,
производимое по поводу ущемленной грыжи, чаще все-
го требует минимальной подготовки:
больного просят опорожнить мочевой пузырь или выводят мочу с помощью катетера, и
затем бреют область операционного
поля и моют ее раствором нашатырного спирта, эфиром или бензином.
Однако у больных в тяжелом состоянии вследствие интоксикации при многочасовом
ущемлении или вследствие тяжелой сопутствующей патологии необходима энергичная
медикаментозная подготовка: введение сердечных средств, раствора Рингера—Локка, ин-
фузии реополиглюкина, неокомпенсана или гемодеза. При соответствующих показаниях
вводят и другие медикаментозные средства: например, лицам, страдающим сахарным
диабетом, — инсулин и др. Введение спазмолитических (атропин, папаверин) и обезболи-
вающих средств (морфин, омнопон, промедол) применяют непосредственно перед самим
вмешательством в качестве премедикации.
Операцию по поводу ущемленной грыжи предпочтительнее проводить под общей ане-
стезией. Если же в период премеди кации или начала наркоза произошло спонтанное
вправление грыжи, то операцию продолжают, стремясь найти подвергшийся ущемлению
орган через герниолапаротомическую рану. При затрудненных поисках возможно через
эту же рану использование лапароскопии [Буянов В. М., 1978].
Экстренная операция при ущемленной грыже имеет ряд принципиальных отличий от
плановой операции при обычной неущемленной («холодной») грыже. Прежде всего сле-
дует помнить, что первоочередной задачей хирурга при ущемленной грыже является воз-
можно более быстрое обнажение и фиксация ущемленного органа во избежание ускольза-
ния его в брюшную полость при последующих манипуляциях в области грыжевых ворот.
Разрез проводят непосредственно над грыжевым выпячиванием: рассекают кожу, под-
кожную жировую клетчатку и, не выделяя полностью грыжевой мешок, рассекают его
дно. Обычно при этом изливается желтоватого или темно-бурого цвета жидкость (так на-
зываемая грыжевая вода). В связи с этим необходимо перед вскрытием грыжевого мешка
изолировать рану марлевыми салфетками. Небольшое ко личество грыжевой воды берут
для посева на микрофлору.
Сразу же по вскрытии грыжевого мешка ассистент берет ущемленный орган и удержи-
вает его в ране. Только после этого можно продолжить операцию и рассечь ущемляющее
кольцо, т. е. грыжевые ворота. Делают это в наиболее безопасном направлении по отно-
шению к окружающим органам и тканям. Освободить ущемленный орган можно двояким
способом: либо рассечение апоневроза начинают непосредственно со стороны грыжевых
ворот, либо идут в противоположном направлении от неизменного апоневроза к рубцово-
измененным тканям ущемляющего кольца. В обоих случаях, однако, во избежание повре-
ждения подлежащего органа рассечение апоневроза необходимо производить, подведя
под него желобоватый зонд.
Особо следует помнить о возможности ретроградного ущемления. В связи с этим, если
в грыжевом мешке находятся две или более петли кишки, то необходимо извлечь и ос-
мотреть промежуточную петлю, которая располагается в брюшной полости.
Освободив ущемленный орган, оценивают его жизнеспособность. В случае ущемления
кишки признаки жизнеспособности следующие: 1) восстановление нормального розового
цвета;
2)
восстановление перистальтики; 3) восстановление пульса ции сосудов брыжейки, во-
влеченной в странгуляцию.
Если все указанные признаки налицо, то кишка может быть признана жизнеспособной
и погружена в брюшную полость. В сомнительных случаях в брыжейку кишки вводят
100— 150 мл 0,25% раствора новокаина и согревают ущемленный участок в течение 10—
15 мин салфетками, смоченными теплым изотоническим раствором хлорида натрия. Если
же после этого отсутствует хотя бы один из перечисленных выше признаков, то это сл у-
жит показанием к резекции в пределах здоровых тканей.
По отношению к странгуляционной борозде, которая хорошо заметна на освобожден-
ной от ущемления кишке, эти пределы составляют обычно 10—15 см в сторону отводяще-
го отдела и 20—30 см в сторону приводящего отдела кишки. Это несоответствие обуслов-
лено тем, что при ущемлении кишки, являющемся по существу одним из видов странгу-
ляционной непроходимости, приводящий отдел, который находится выше препятствия,
страдает гораздо больше, чем отводящий. В приводящем отделе кишка переполняется со-
держимым, стенка ее растягивается и истончается, что приводит к расстройству кровооб-
ращения по типу венозного стаза. В связи с этим наложение кишечного анастомоза вблизи
странгуляционной борозды связано с опасностью последующего расхождения швов и раз-
вития перитонита.
Резекцию ущемленной кишки производят согласно общим хирургическим правилам,
т.е. вначале поэтапно рассекают брыжейку и накладывают лигатуры на ее сосуды, а затем
иссекают мобилизованную часть кишки. Анастомоз между приводящим и отводящим от-
делами предпочтительнее накладывать конец в конец, так как при этом восстанавливается
анатомическая идентичность и сохраняется естественный пассаж кишечного содержи мо-
го. Однако при резком несоответствии диаметров приводящего и отводящего отделов
кишки прибегают к наложению анастомоза бок в бок.
В некоторых случаях сама по себе ущемленная кишка представляется вполне жизне-
способной, но имеет резко выраженные странгуляционные борозды, на месте которых
может развиться некроз. В подобной ситуации прибегают к циркулярному погружению
странгуляционной борозды узловыми серозно-мышечными шелковыми швами, желатель-
но на атравматической игле, и только после этого погружают кишку в брюшную полость.
Вообще следует помнить, что в ущемленной петле кишки прежде всего страдает слизи-
стая оболочка и подслизистый слой, которые не видны со стороны серозной оболочки и о
поражении которых можно судить лишь по косвенным признакам. В литературе описаны
случаи изъязвления слизистой оболочки и перфорации язв тонкой кишки, подвергшейся
ущемлению. Описаны также случаи рубцового стенозирования тонкой кишки после
ущемления, спаяния ее с окружающими органами, что приводило в последующем к воз-
никновению кишечной непроходимости.
Исходя из этого, необходимо еще раз подчеркнуть, что если в подвергшейся ущемле-
нию кишке отсутствует хотя бы один из трех указанных выше признаков жизнеспособн о-
сти, то необходимо произвести ее резекцию. В отдельных случаях затем допустимо выве-
дение зоны анастомоза внебрюшинно.
Значительно проще обстоит дело при некрозе ущемленного сальника или жирового
подвеска (сальниковый отросток) толстой кишки. В этом случае некротизированную часть
сальника или жировой подвесок перевязывают одной или несколькими лигатурами и уда-
ляют, а проксимальную часть сальника вправляют в брюшную полость.
Погрузив в брюшную полость жизнеспособный или резецированный орган, подверг-
шийся ущемлению, выделяют из окружающей клетчатки грыжевой мешок полностью, пе-
ревязывают его у шейки и иссекают. К иссечению грыжевого мешка не прибегают при
обширных грыжах, у лиц преклонного возраста, отягощенных сопутствующими заболева-
ниями и у детей. В этих случаях лишь перевязывают и пересекают грыжевой мешок у
шейки, а его внутреннюю поверхность смазывают спиртом для того, чтобы вызвать адге-
зию брюшинных листков.
В дальнейшем в зависимости от разновидности грыжи приступают к пластическому за-
крытию грыжевых ворот. С этого момента операция принципиально не отличается от
планового грыжесечения, за исключением того, что при ущемленной грыже необходимо
использовать наиболее простые, малотравматичные герниопластики, которые существен-
но не осложняют и не утяжеляют оперативного вмешательства.
Отдельно следует остановиться на принципах оперативного вмешательства при особых
разновидностях ущемленной грыжи.
Обнаружив ущемление скользящей грыжи, хирург должен быть особенно вниматель-
ным при оценке жизнеспособности ущемленного органа в той его части, которая не имеет
серозного покрова.
Наиболее часто соскальзывают и ущемляются слепая кишка и мочевой пузырь. В пер-
вом случае при некрозе кишечной стенки производят срединную лапаротомию и резе к-
цию правой половины толстой кишки с наложением илеотрансверзоанастомоза. После
окончания этого этапа операции приступают к пластическому закрытию грыжевых ворот.
Во втором случае, при некрозе стенки мочевого пузыря, операция представляет не мен ь-
шую сложность, поскольку приходится предпринимать резекцию ущемленной части мо-
чевого пузыря с наложением эпицистостомы. В тяжелых случаях ограничиваются тампо-
надой околопузырной клетчатки с соответствующей стороны и наложением высокого
свища мочевого пузыря.
При ущемленной грыже Литтре дивертикул Меккеля необходимо резецировать в лю-
бом случае, вне зависимости от того, восстановлена его жизнеспособность или нет. Необ-
ходимость удаления дивертикула вызвана тем, что этот рудимент лишен, как правило,
собственной брыжейки, исходит из свободного края тонкой кишки и плохо кровоснабжа-
ется. В связи с этим даже кратковременное ущемление дивертикула Меккеля связано с
опасностью некроза. Для удаления дивертикула либо используют лигатурно-кисетный
способ, аналогичный аппендэктомии, либо производят клиновидную резекцию кишки,
включая основание дивертикула.
При флегмоне грыжевого мешка операцию сразу же начинают со срединной лапарото-
мии, которую выполняют под общей анестезией. В этом случае ущемленный орган на-
столько прочно спаивается с грыжевыми воротами, что опасность ускользания его в
брюшную полость практически минимальна. В то же время наличие гнойного воспаления
в области грыжи создает реальную опасность инфицирования брюшной полости, если
операцию начать обычным способом со вскрытия грыжевого мешка и освобождения
ущемленного органа, не говоря уже о бесперспективности последнего мероприятия, по-
скольку в этом случае заведомо ясно, что ущемленный орган подвергся некрозу и жизне-
способность его не может быть восстановлена.
Произведя лапаротомию, подходят к ущемленному органу изнутри. Если ущемлена
кишка, то ее мобилизуют в указанных выше пределах, т. е. на 20—30 см в сторону приво-
дящего отдела и 10—15 см в сторону отводящего отдела и пересекают на этом расстоя-
нии. Концы ущемленной части кишки лучше всего прошить аппаратами УО, при отсутст-
вии последних— перевязывают лигатурами, а между приводящим и отводящим отделами
мобилизованной кишки накладывают анастомоз. Здесь также предпочтение отдают ан а-
стомозу конец в конец и только при значительном несоответствии диаметров кишки при-
бегают к анастомозу бок в бок.
После наложения анастомоза брюшную полость закрывают наглухо и переходят к
вмешательству непосредственно в области грыжевого выпячивания. Рассекают кожу, под-
кожную жировую клетчатку, вскрывают дно грыжевого мешка, а затем надсекают грыже-
вые ворота ровно настолько, чтобы можно было извлечь и удалить ущемленный орган,
включая слепые концы кишки, оставленные в брюшной полости.
Вслед за этим, не выделяя из окружающих тканей грыжевого мешка, прошивают его
кисетным швом, у шейки; надсекают стенки мешка изнутри несколькими радиальными
разрезами и производят тампонаду мешка, чем и заканчивают вмешательство.
Пластика грыжевых ворот в условиях гнойной инфекции противопоказана не только
потому, что она заранее обречена на неудачу, но еще и потому, что она может привести к
развитию содружественной тяжелой флегмоны брюшной стенки. Естественно, что отказ
от пластики грыжевых ворот приводит к рецидиву грыжи, но всегда необходимо помнить,
что первоочередной задачей хирурга в этом случае является сохранение жизни больному,
а операцию по поводу рецидивной грыжи можно затем произвести в плановом порядке.
Указанную хирургическую тактику применяют почти во всех случаях флегмоны гры-
жевого мешка, за исключением гнойного воспаления ущемленной пупочной грыжи, при
котором применяют циркулярный сквозной способ грыжесечения, предложенный И. И.
Грековым.
У больных, находящихся в крайне тяжелом состоянии, не позволяющем выполнить
широкую лапаротомию, допустимо прибегнуть к так называемой экстериоризации ущем-
ленного органа. В этих случаях под местной анестезией рассекают грыжевой мешок и
ущемляющие грыжевые ворота, после чего подвергшуюся ущемлению некротизирован-
ную кишку выводят и фиксируют за пределами грыжевого мешка. Допустимо также иссе-
чение некротизированной части кишки и фиксация концов кишки в окружности раны по
типу двуствольной стомы,
Послеоперационный период
при ущемленной грыже требует значительно большего
внимания, чем при плановом грыжесечении. С одной стороны, это обусловлено тем, что
больные поступают в состоянии более или менее выраженного болевого шока и интокси-
кации, а с другой — тем, что ущемления грыжи чаще всего возникают у лиц пожилого и
преклонного возраста [Гуляев А.В., Матяшин И.М., Нестеренко Ю.А. и др., 1978].
В связи с этим, помимо обычных 'обезболивающих средств и холода на операционную
область, больным назначают, как правило, средства, улучшающие гемодинамику и дыха-
ние: кордиамин, камфору подкожно; в тяжелых случаях—коргликон или строфантин
внутривенно. Для борьбы с интоксикацией назначают 1,5—2л изотонического раствора
хлорида натрия или раствора Рингера — Локка капельно в вену, реополиглюкин, неоком-
пенсан или гемодез.
В случае резекции кишки больных переводят на 1—2 дня на полное парентеральное
питание. С этой целью назначают внутривенно 1,5—2л изотонического раствора хлорида
натрия, 1л 10% раствора глюкозы, 800 мл белкового гидролизата, 500мл 10% раствора
сорбитола, 100 мл 30% раствора хлорида калия. Указанные растворы составляют суммар-
но 3—4 л жидкости в сутки. Для лучшей усвояемости глюкозы вводят 16— 20 ЕД инсу-
лина подкожно. Для борьбы с интоксикацией исключительно благоприятный эффект ока-
зывает введение таких средств, как неокомпенсан или гемодез.
Что касается антибиотиков, то для их применения должны быть строгие показания. В
частности, при небольших сроках ущемления, когда операция не таит в себе больших тех-
нических трудностей, нет никакой необходимости в назначении антибиотиков, если у
больного отсутствуют дополнительные факторы риска развития послеоперационных и н-
фекционных осложнений (см. главу IV). Наоборот, при флегмоне грыжевого мешка, нек-
розе кишки, сопутствующем перитоните применение антибиотиков не только жел ательно,
но и обязательно.
Послеоперационный период при ущемленной грыже, особенно в случаях резекции
кишки и сопутствующем перитоните, нередко осложняется парезом кишечника. Для
борьбы с этим осложнением назначают 10% раствор хлорида натрия внутривенно в коли-
честве 40—50мл, инъекции 0,01% раствора прозерина или убретида суммарно до 1мл в
сутки при отсутствии противопоказаний со стороны сердечно-сосудистой системы. По-
лезно также назначение теплых сифонных клизм слабомыльными или крахмальными рас-
творами, за исключением случаев резекции толстой кишки.
Больных выдерживают на строгом постельном режиме 1-е сутки после операции, а за-
тем разрешают
вставать. Постельный режим, однако, не исключает применения дыха-
тельной и гигиенической гимнастики.
При обычном течении швы снимают на 8—9-й день после операции, больных выписы-
вают для доследующего наблюдения в поликлинике через 10—14 дней после операции.
Общий срок нетрудоспособности после операции по поводу ущемленной грыжи составля-
ет в среднем 4—6 нед.