ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 08.11.2023
Просмотров: 521
Скачиваний: 4
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
б
1 ... 12 13 14 15 16 17 18 19 20

рюшного давления обеспечивают дренаж желчевыво-дящих путей (рис. 11.2).
Специальными упражнениями, обеспечивающими решение таких лечебных задач при дискинезиях жел-чевыводящих путей, как устранение дискинетических расстройств, нормализация тонуса гладкой мускулатуры стенок пузыря, протоков и сфинктеров, являются упражнения в расслаблении, упражнения для мышц брюшного пресса без повышения внутрибрюшного давления, статические и динамические дыхательные упражнения. Эти упражнения целесообразно сочетать с приемами поглаживающего и вибрационного массажа передней брюшной стенки при гипертонических формах дискинезии и всеми приемами массажа той же области при гипотонических формах.
Все специальные упражнения проводятся в сочетании с общеразвивающими упражнениями и подвижными играми, подбор которых определяется мерой физической нагрузки и лечебным режимом.
ЛФК при холецистите применяется во всех периодах холецистита для решения большинства лечебных задач, в первую очередь для уменьшения воспалительных изменений, устранения дискинетических расстройств, нормализации оттока желчи.
Общеразвивающие гимнастические упражнения, включаемые в методику ЛФК в соответствии с состоянием ребенка и его двигательным режимом, позволяют решать общетерапевтические задачи нормализации эмоциональной сферы, повышения защитных сил, восстановления адаптации к физической нагрузке, физи-
12
339
ческие упражнения в развитии основных двигательных навыков соответственно возрасту ребенка и различные приемы их стимуляции и восстановления дают возможность также конкретно воздействовать на двигательную сферу ребенка.
Полноценное использование средств ЛФК обще-развивающего характера является необходимым условием для достаточно эффективного включения специальных средств ЛФК. К ним относятся дыхательные упражнения, упражнения для мышц брюшного пресса, упражнения в расслаблении, дренажные упражнения.
Дыхательные упражнения при определенной методике их выполнения позволяют воздействовать на внутрибрюшное давление за счет движений диафрагмы. Кроме того, они способствуют улучшению кровоснабжения и кровотока в желчевыводящей системе как за счет рефлекторного действия, так и за счет имеющихся анатомо-физиологических взаимоотношений кровоснабжения диафрагмы и органов брюшной полости.
Упражнения для мышц брюшного пресса дают возможность постепенного восстановления тонуса этих мышц, создавая условия для формирования правильных анатомических взаимоотношений в брюшной полости. Подбирая исходные положения и условия выполнения упражнений можно регулировать изменения внутрибрюшного давления, что позволяет оказывать прессорное действие на желчный пузырь, регулировать отток желчи. Упражнения для мышц брюшного пресса способствуют уменьшению и ликвидации воспалительных изменений как за счет изменения условий кровоснабжения желчного пузыря и протоков, так и за счет стимулирующего действия физических упражнений на кровообращение в целом. Важной стороной действия упражнений для мышц брюшного пресса является нормализация моторики желудочно-кишечного тракта.
Анатомо-топографические взаимоотношения желчного пузыря общего желчного протока и двенадцатиперстной кишки позволяют рекомендовать наилучшие положения для отрока желчи — положение на левом боку и положение стоя на четвереньках, при которых отток желчи по направлению к шейке пузыря и ампуле Фатери осуществляется под влиянием сил тяжести. Дополнительным фактором, который значительно ускоряет отток желчи в таких исходных положениях, является повышение внутрибрюшного давления при выполнении дыхательных упражнений с участием диафрагмы или упражнений для мышц брюшного пресса.
При обострении хронического холецистита у детей курс ЛФК в комплексной терапии может быть условно разделен на 3 части — выраженного обострения, затухания и начала ремиссии.
В фазе выраженного обострения больному ребенку обычно назначается постельный режим. Занятия ЛФК начинают проводить по мере улучшения общего состояния ребенка, исчезновения резких болей, снижения температуры. ЛФК проводится в форме специальных занятий длительностью до 15 мин. Способ проведения таких занятий индивидуальный. Если больные дети находятся в специализированных отделениях, то ЛФК может проводиться в форме утренней гимнастики и малогрупповых или групповых занятий. В занятиях применяют общеразвивающие упражнения в соответствии с постельным режимом с небольшим числом повторений из исходных положений лежа, сидя и стоя с умеренной (ниже средней) физической нагрузкой. Из специальных упражнений используются диафрагмальное дыхание, упражнения в расслаблении. Для уменьшения застойных явлений в пораженных органах и устранения спазма сфинктеров целесообразно включение поглаживающего массажа и элементов вибрации области живота. Упражнения для мышц брюшного пресса включаются с большой осторожностью, избегая увеличения внутрибрюшного давления и особенно натуживания. Темп выполнения большинства упражнений медленный.
В фазе затухания обострения двигательный режим больных детей расширяется до палатного, разрешается свободное перемещение по отделению, самообслуживание в пределах палаты, прогулки, свободные занятия.
ЛФК проводится в форме утренней гимнастики, специальных занятий и индивидуальных заданий для самостоятельного выполнения. Занятия ЛФК проводятся малогрупповым или групповым способом, длительность их увеличивается до 25 мин. Используют физические упражнения для большинства мышечных групп из исходных положений стоя, в ходьбе, сидя, лежа на спине, на боку и на животе, с возрастающим числом повторений, в различном темпе. Общая физическая нагрузка при проведении занятий возрастает до средней. На фоне общеразвивающих применяются специальные упражнения для мышц брюшного пресса из исходных положений, способствующих оттоку желчи. В сочетании с ними и самостоятельно включаются упражнения в расслаблении. Дыхательные статические и динамические упражнения используют как для воздействия на желчевыводящие пути, так и для нормализации функции внешнего дыхания. По-прежнему исключаются натуживание, резкие колебания внутрибрюшного давления. Улучшение и нормализация эмоционального тонуса больных, оздоровление их нервно-психической сферы может быть достигнуто за счет игровых элементов, пособий и снарядов, а также при включении в содержание занятий игр средней и малой подвижности.
В фазе начала ремиссии больные дети переводятся на общий режим. ЛФК проводится во всех формах в виде утренней гимнастики, групповых занятий, подвижных игр во время прогулок и т. д.
УПРАЖНЕНИЯ ДЛЯ РЕБЕНКА, БОЛЬНОГО ХРОНИЧЕСКИМ ХОЛЕЦИСТИТОМ И ДИСКИНЕЗИЕЙ ЖЕЛЧНЫХ ПУТЕЙ
И. п. лежа на спине
Поднять правую руку вверх и одновременно согнуть левую ногу, скользя стопой по поверхности постели — вдох. Вернуться в и. п. (3 — 4 раза).
Руки на поясе. Приподнять голову и плечи, посмотреть на носки — выдох. Вернуться в и. п. — вдох (5 — 6 раз).
Левую руку положить на грудь, правую — на живот. Упражнение в диафрагмальном дыхании. При вдохе обе руки поднимаются вверх, следуют за движением грудной клетки и передней стенки живота, при выдохе — опускаются вниз (3—4 раза).
Лежа на левом боку, левая рука выпрямлена вверх, левая нога полусогнута. Поднять правую руку вверх — вдох, согнуть правую ногу и, прижимая правой рукой колено к груди,— выдох (5 — б раз).
5. Лежа на левом боку — поднимая правую руку и правую ногу,
сделать вдох, сгибая ногу и руку, подтянуть колено к животу,
наклонить голову — выдох (5—6 раз).
6. Лежа на левом боку, отвести обе ноги назад — вдох, согнуть
обе ноги, подтягивая колени ближе к груди— выдох (7 — 8 раз).
И. п. стоя на четвереньках
7. Поднимая голову, сделать вдох, скользящим движением
передвигая правую ногу вперед между руками,- выдох. Вернуться
в и. п. и то же упражнение выполнить с другой ногой (5—6 раз).
8. Стоя на четвереньках, поднять левую прямую руку в сторону
вверх — вдох, вернуться с и. п.— выдох (4—5 раз).
ПРИЛОЖЕНИЕ
ПРОБЛЕМНЫЕ ЛЕКЦИИ Лекция 1
ЗАБОЛЕВАНИЯ И ПОВРЕЖДЕНИЯ ПРИ НЕАДЕКВАТНЫХ ФИЗИЧЕСКИХ НАГРУЗКАХ
Физическая тренировка преследует главным образом две цели — укрепление (восстановление) здоровья и достижение максимального спортивного результата. Если в первом случае «дозировку» физической нагрузки осуществляет врач, то во втором — тренер, который ориентируется при планировании тренировочного процесса на уровень достижений в том или ином виде спорта. При этом тренер нередко переступает границы функциональных возможностей спортсмена, что и является главной причиной возникновения у них пред-и патологических состояний.
При анализе причин нарушения здоровья у спортсменов необходимо учитывать и еще одно важное обстоятельство. Спорт почти всегда связан с риском. Именно в риске концентрируется эмоциональность спорта. Спорт, риск, азарт — понятия, дополняющие друг друга. Если отнять это у спорта, он будет обречен на умирание. А там, где риск, всегда есть опасность для здоровья человека. Это позволило одному из известных зарубежных спортивных врачей высказать следующую мысль: «Между спортом высших достижений и здоровьем спортсмена мало общего». Концепция советской спортивной медицины основана на том, что достижение высокого спортивного результата должно происходить за счет укрепления, «наращивания» здоровья, а не в ущерб ему.
В соответствии с классификацией А. Г. Дембо весь комплекс причин, которые приводят к развитию патологических состояний у спортсменов, можно подразделить на две большие группы: связанные и не связанные с занятиями спортом. Первую группу составляют причины, не связанные непосредственно с занятиямн спортом (инфекционные агенты, воздействие других факторов внешней среды и др.)- При их анализе необходимо учитывать особенности реактивности спортсменов, иногда существенно отличающейся от реактивности людей, не занимающихся спортом. Например, под влиянием максимальных физических и эмоциональных нагрузок у спортсменов подавляется защитная функция иммунной системы вплоть до состояния полной аниммуноглобулинемии (Суздальниц-кий Р. С, Левандо В. А. и др.). Это накладывает отпечаток на инфекционную заболеваемость спортсменов. Говоря об особенностях реактивности организма спортсменов, следует учитывать и влияние специализации в спорте на структуру соматических заболеваний. Так, например, доля спортсменов с хроническим холециститом составляет в среднем 2,1%. Но у гимнастов он встречается в 0,5%, а у лыжников, конькобежцев, бегунов достигает 8,5%. Доля спортсменов с повышенным и пониженным уровнем артериального давления в различных видах спорта также различна
(А. Г. Дембо).
Вторую — наибольшую группу составляют причины, непосредственно связанные с занятиями спортом. Прежде всего это неправильная организация тренировочного процесса, нерациональная методика физической тренировки («форсированная тренировка»), отсутствие или недостаточная ее индивидуализация, нарушение санитарно-гигиенических норм, правил организации тренировок и соревнований и др. Однако при определенных условиях заболевания у спортсменов могут возникнуть и при правильной организации тренировочного процесса, сопровождающегося нарушением режима труда и отдыха, недосыпанием, напряженной учебой, приемом алкоголя и др. К этой же группе причин относятся и те случаи, когда у спортсмена уже есть отклонения в состоянии здоровья, но они либо скрываются спортсменом (для спортсменов высокого класса диссимуляция весьма характерна), либо не выявляются при обычных методах ВК (например, очаги хронической инфекции).
В большинстве случаев под влиянием одного или комплекса перечисленных факторов развивается острое или хроническое физическое перенапряжение, являющееся в свою очередь этиологическим фактором, вызывающим в организме спортсменов патологические изменения (Л. А. Бутченко). При этом избирательное поражение тех или иных органов и систем обусловлено, вероятно, генетическими и фенотипиче-скими особенностями индивида.
Наиболее распространенными формами нарушений состояния здоровья спортсменов являются поражение ЦНС (перетренированность, парезы), системы кровообращения (дистрофия миокарда, гипер- и гипотонические состояния), почек, опорно-двигательного аппарата.
Перетренированность. Перетренированность — патологическое состояние, развивающееся вследствие хронического физического перенапряжения, клиническую картину которого определяют функциональные нарушения ЦНС. В основе заболевания лежит перенапряжение основных нервных процессов в коре большого мозга, что определяет схожесть патогенеза заболевания с неврозами. Определенную роль в патогенезе перетренированности играет и истощение гипофизарно-адреналовой системы, ответственной за адаптационные процессы, а также расстройства со стороны висцеральных органов, регуляция которых также страдает.
В клинике заболевания выделяют три стадии. Для первой стадии характерно главным образом нарушение сна. Во второй стадии присоединяются многочисленные жалобы на нарушение субъективного состояния — вялость, апатия, сонливость, снижение аппетита, неприятные ощущения в области сердца и т. д. Все это находит свое отражение и в объективных признаках — характерном внешнем виде (бледность, впавшие глаза, цианоз губ), снижении массы тела, повышенной потливости, преобладании симпатико- или ваготонии с соответствующими реакциями со стороны сердечно-сосудистой системы, понижением силы и упругости мышц. Изменяется и метаболизм — повышается уровень основного обмена, нарушаются всасывание и утилизация глюкозы, снижается содержание в тканях аскорбиновой кислоты, азотистый баланс становится отрицательным. Для третьей стадии характерно нарастание симптомов неврастении — ее гипер-или гипостенических форм.
Все три стадии перетренированности характеризуются снижением спортивных результатов.
Лечение перетренированности будет успешным только в том случае, если устраняются все причины, ее вызвавшие, и тренировочная нагрузка приводится в соответствие с функциональными возможностями, режимом труда и отдыха спортсмена. Используются также лекарственные препараты, обладающие симптоматическим для данного вида патологии действием (седативные, витамины, улучшающие обменные процессы).
Дистрофия миокарда вследствие хронического физического перенапряжения — одно из самых частых заболеваний у спортсменов. Отмечена тенденция к ее распространенности в последние десятилетия. На частоту выявления этого вида патологии влияет и олимпийский цикл: чем ближе к Играм, тем интенсивнее тренировочный процесс.
Существует несколько теорий, объясняющих патогенез миокардиодистрофии у спортсменов. Ведущая роль отводится нарушениям в деятельности вегетативной нервной системы, гиперкатехоламииемии с последующей гиперкальцигистией и гипокалийгистией, ги-пертироксии, изменениям электролитно-стероидного баланса в миокарде. Большинство исследователей сходятся во мнении, что поражение сердца у спортсменов при хроническом физическом перенапряжении представляет собой, дистрофию миокарда, а в редких случаях — микронекрозы и миодистрофический кардиосклероз.
Спортсмены с дистрофией миокарда могут предъявлять жалобы на быструю утомляемость, ощущение слабости, потерю аппетита и т. д. К этому присоединяются жалобы на неприятные ощущения и чувство тяжести в области сердца, «выпадение» сердечных сокращений (экстрасистолия). Аускультативно определяется ослабление I тона и систолический функциональный шум у верхушки сердца. Функции сердца, физическая работоспособность мало отличаются от здоровых людей. Часто стабилизируется или ухудшается спортивный результат. Нередко дистрофия миокарда у спортсменов выявляется лишь при регистрации ЭКГ, так как нарушения субъективного и объективного статуса могут отсутствовать вовсе. Выраженность изменений ЭКГ и количество отведений, в которых они встречаются, нарастают от I стадии заболевания к III стадии (табл. 31). ЭКГ спортсменов с дистрофией миокарда I и II стадий характеризуется
Стадии миокардиодистрофии спортсменов по электрокардиографическим признакам (по Л. А. Бутченко)
| | | Характер изменении ЭКГ | |
| к | Электрокардиографические признаки нарушения реполяризации | | |
| «3 ГО и | спонтанные изменения | изменсиия пол влиянием фармакологических проб | |
| I | Уменьшение амплитуды зубца Т Изоэлектричность зуб -ца Т Синдром TV1 > TV6 Уплощение вершины зубца Т Двугорбость зубца Т Центральная инверсия зубца Т Терминальное уплощение и терминальная изоэлектричность зубца Т Косое (восходящее) смещение вверх сегмента S — т Увеличение зубца U (Все изменения появляются не менее чем в двух отведениях) | Выраженная лабильность ЭКГ с периодической нормализацией и рецидивами изменений | а) Нормализация б) Отсутствие эффекта или вре- менное появление признаков II — Ш стадии |
| II | Терминальная инверсия зубца Т (в нескольких отведениях) Начальная инверсия зубца T (в нескольких отведениях) Полная инверсия зубца Т (не более чем в двух отведениях) Патологическое смещение вниз сегмента S —Т Увеличение зубца U | Периодические переходы в I стадию; возможна частичная нормализация | а) Переход в I стадию или нормализация б) Отсутствие эффекта или временный переход в Ш стадию |
| III | Полная иннерсия зубца Т но многих отведениях | Восстановление ЭКГ отсутствует или незначи- | а) Временный пе-' реход во II и I ста-I дню |
б
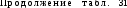
ольшой спонтанной изменчивостью, в III — наоборот — большой устойчивостью. На одной электрокардиограмме могут отмечаться изменения, характерные для всех или нескольких ее стадий.
Лечение дистрофии миокарда у спортсменов определяется особенностями патогенеза заболевания, который характеризуется использованием ряда проб (фармакологических — с применением искусственной гиперкалиемии, блокадой адренергических рецепторов, изоптина, а также с физической нагрузкой). В некоторых случаях весьма эффективно применение гипербарической оксигенации (Г. Л. Апана-сенко).
Длительность заболевания зависит от стадии процесса — от 2 — 4 мес в I стадии до 6 мес при III. В единичных случаях заболевание заканчивается развитием миодистрофического кардиосклероза. В то же время остается неясной и даже загадочной способность некоторых спортсменов поддерживать высокую спортивную форму, несмотря на то, что у них в течение нескольких лет сохраняются ЭКГ-признаки мио-кардиодистрофии III стадии.
Острое физическое перенапряжение сердца — наиболее частая причина скоропостижной смерти у спортсменов. Хорошо известным примером подобного печального развития событий является смерть древнегреческого воина Фейдипия, который 2,5 тыс. лет назад пробежал в полном воинском облачении 42 км 195 м. чтобы сообщить о победе под Марафоном.
Клиническая картина подобного состояния — острая сердечно-сосудистая недостаточность. Этим же определяется и врачебная тактика. Острое перенапряжение сердца не обязательно заканчивается смертельным исходом, возможен исход в виде некоронароген-ного некроза мышцы сердца или острой дистрофии миокарда. В этих случаях тактика врача определяется общими требованиями в отношении больных острым инфарктом миокарда. Однако течение заболевания и прогноз в этом случае более благоприятны.
Гипертензивные состояния — одно из наиболее тревожных проявлений реакции организма на неадекватные нагрузки. Занятия спортом, правильно организованные и проводимые, не приводят к повышению АД. Относительно большая частота гипертензивных состояний у спортсменов (до 11%, Н. И. Вольнов) обусловлена неумением правильно сочетать профессиональную и учебную нагрузку с занятиями спортом, В результате нарушаются процессы корковой нейроди-намики, развивается невроз регулирующих АД центров.
У спортсменов мужчин повышение АД встречается в 3 раза чаще, чем у женщин, что обусловлено, вероятно, более высоким содержанием простациклинов в женском организме. В 41% случаев повышенное АД нормализуется, в 19% — не изменяется и в 40% повышается (С. П. Летунов, Р. Е. Мотылянская). Это можно объяснить тем, что среди общей массы спортсменов с высоким уровнем АД наряду с гиперреакторами имеются и больные с гипертонической болезнью I стадии.
Важность правильной клинической оценки повышенного АД у спортсменов определяется тем, что в зависимости от характера состояния (диагноза) должен решаться вопрос о степени физической нагрузки. Для решения этого вопроса используют данные анамнеза (предрасположенность к гипертензивным реакциям в семье, случаи повышения АД ранее и т. п.), а при клиническом обследовании — сочетание гипертрофии левого желудочка с акцентом II тона на аорте, а также выраженная реакция на прессорные пробы — холодовую и с задержкой дыхания. Важное значение также придается временному промежутку, в течение которого достигается так называемое остаточное артериальное давление, за которое принимается уровень АД на 30-й минуте отдыха в положении лежа (Н. И. Вольнов). Вычисляется добавочное АД, представляющее собой разницу между исходным и остаточным давлением.
Уровень АД у спортсменов-гиперреакторов и больных гипертонической болезнью IA стадии в процессе повышения тренированности снижается; в стадии 1Б — не изменяется, оставаясь на верхней границе нормы, или повышается. Повышение уровня АД приводит, как правило, к снижению спортивного результата.
Таким образом, больным гипертонической болезнью в стадии 1Б спортивная тренировка противопоказана. IA стадия гипертонической болезни у спортсменов предполагает строгую индивидуализацию тренировочной нагрузки и ограничение количества соревнований. Гиперреакторам спортивная тренировка разрешена в полном объеме при некотором ограничении соревнований.
Проблема вторичных симптоматических гипертоний у спортсменов исследована мало. Это относится и к вопросу о взаимосвязи между изменениями в паренхиме почек при максимальных физических нагрузках (см. ниже) и уровнем АД у спортсменов.
Гипотензивные состояния. Уровень АД ниже 100/60 мм рт. ст. оценивается как гипотензия. Установлено, что увеличение доли спортсменов с гипотен-зией происходит по мере роста спортивного мастерства. В то же время не вызывает сомнений, что такие спортсмены чаще болеют простудными заболеваниями, у них чаще определяется приглушенный I тон и систолический шум на верхушке сердца, чаще встречаются очаги хронической инфекции, состояние перетренированности, стабилизация или снижение спортивных результатов. Сопоставление этих двух факторов свидетельствует о том, что у спортсменов наряду с так называемой физиологической гипотензией встречается и патологическая.
Физиологическая гипотензия как показатель высокой тренированности имеет преходящий характер и появляется только в состоянии «спортивной формы». С ухудшением тренированности уровень АД устанавливается на нижней границе нормы. Таким образом, к гипотензии высокой тренированности следует относить те формы снижения АД ниже установленной физиологической нормы, при которых нет жалоб, а при клиническом и инструментальном исследовании не выявляются отклонения в состоянии здоровья (в том числе—очаги хронической инфекции), сохраняется высокая спортивная работоспособность (А. Г. Дембо). Таких спортсменов насчитывается около /з по отношению ко всем спортсменам с гипотензией.
К спортсменам, страдающим патологической формой гипотензии, относятся те из них, которые предъявляют различного рода жалобы, характерные для вегетососудистой дистонии гипотонического типа (головные боли, головокружения, колющие боли в области сердца, вялость и т. п.), у части из них (до 30%) имеются выраженные очаги хронической инфекции или удается установить непосредственную связь понижения уровня АД с перетренированностью (около 30%). Гипотензия вследствие переутомления и перетренированности развивается в результате чрезмерной тренировочной или соревновательной нагрузки, не соответствующей функциональным возможностям спортсмена. Участие в тренировках или соревнованиях в болезненном состоянии (ОРВИ, ангина и др.) также может послужить причиной развития гипотензии. Нередко в последнем случае она сочетается с признаками дистрофии миокарда вследствие физического хронического перенапряжения.
Лечебные мероприятия в отношении спортсменов с патологической гипотензией зависят от ее этиологии и патогенеза.
Поражения почек при хроническом физическом перенапряжении. Изменения, происходящие в почках при физических нагрузках, характерных для тренировок и соревновательной деятельности, сложны и многоэтапны. Под влиянием острых и хронических физических нагрузок отмечаются изменения в функции почек с появлением в моче белка, эритроцитов и цилиндров. Еще до недавнего времени эти изменения трактовались как функциональные, или как своеобразная особенность, характерная для функции почек у спортсменов. Однако в последние годы проведенные исследования позволили говорить о пред- и патологических состояниях почек у спортсменов, связанных с хроническим физическим перенапряжением («спортивная нефропатия» по Ю. Н. Букаеву).
В генезе этих состояний лежат главным образом два фактора. Первый фактор заключается в возникновении ишемии почек, связанной с резким увеличением мышечной фракции сердечного выброса и соответствующим ему снижением кровотока в почках. Даже однократная физическая нагрузка средней интенсивности приводит к снижению эффективного почечного плазмотока на 30%. При возрастании физической тренированности и нагрузках, соответствующих функциональным возможностям спортсменов, величина плазмотока после физических нагрузок быстро достигает исходного уровня. При длительных нагрузках, превышающих функциональные возможности, сохраняется состояние хронической ишемии почек. Морфологические изменения почечной ткани, обнаруженные при пункционной нефробиопсии, представлены пролиферацией клеток эндотелия, дистрофией отдельных клеток извитых канальцев, пери-васкулярным некрозом (А. Г. Дембо). Более, видимо, ранний этап этих изменений, обнаруженный в экспериментах на животных,— увеличение количества митохондрий, которые заполняют практически всю цитоплазму клеток, просветление их матрикса, перитубу-лярный отек, вызванные хронической тканевой гипоксией (Ю. Н. Букаев). В результате происходит стойкое уменьшение эффективного почечного плазмо-тока с последующим нарушением функции почек.
Второй фактор, способствующий возникновению изменений функции почек у спортсменов, это та или иная степень эндотоксикоза, развивающегося вследствие накопления кислых продуктов обмена, некоторых метаболитов белка и др. Все это тоже может сказаться на состоянии функции почек при постоянно высоком уровне двигательной активности.
Нормализация оксигенации почечной ткани и восстановление функции почек могут быть обеспечены путем введения эуфиллина в обычных дозах и использования гипербарической оксигенации (Ю. Н. Букаев).
Динамика патологических элементов в моче — чувствительный диагностический критерий хронического физического перенапряжения у спортсменов.
Обморочные состояния. К обморочным состояниям относят случаи с кратковременной, полной или частичной потерей сознания. Наиболее частая причина развития этого феномена — снижение кровоснабжения головного мозга, что проявляется в первую очередь потерей или помрачением сознания.
Кратковременная потеря сознания у спортсменов может быть вызвана резкой остановкой после интенсивной физической нагрузки (бега, езды на велосипеде, лыжах и т. п.). В этих случаях из-за резкого прекращения работы «мышечного насоса» уменьшается венозный возврат к сердцу и сердечный выброс; развивается кислородное голодание головного мозга с последующей потерей сознания («гравитационный шок»). Простейшей профилактикой подобного развития событий в ближайший период после окончания физической нагрузки является продолжение мышечной работы после финиша с постоянным уменьшением ее интенсивности. Если же гравитационный шок развился или начал развиваться (бледность, холодный пот и т. п.) пострадавшему следует придать горизонтальное положение с приподнятыми ногами.
Обморочное состояние может развиться и при длительном пребывании в вертикальном положении или после быстрого перехода из горизонтального в вертикальное положение (ортостатический коллапс). Механизм его развития тот же, что и при гравитационном шоке,— снижение кровоснабжения головного мозга. Первая помощь аналогична.
Натуживание (например, при подъеме штанги) тоже может служить причиной кратковременного помрачения сознания. При этом снижение притока крови к мозгу объясняется повышением внутригруд-ного давления и снижением сердечного выброса.
Клинически сходное состояние с помрачением сознания может быть обусловлено гипогликемией, развивающейся во время соревнований в беге, лыжных и велосипедных гонках на длинные и сверхдлинные дистанции. Его предвестники — острое чувство голода, слабость, головокружение, бледность, холодный пот. При помрачении сознания — нелепые поступки (бег в обратную сторону). Предупреждение подобных состояний — полноценное питание на дистанции; первая помощь — сладкий теплый чай, сахар. При более тяжелых случаях — внутривенное введение глюкозы.
Печеночный болевой синдром. Печеночный болевой синдром (ПБС) является патологическим состоянием, которое характеризуется появлением у спортсменов во время выполнения дыхательных интенсивных физических нагрузок острых болей вАправом подреберье.
Этиологическим фактором ПБС нередко является нарушение тренировочного режима, в первую очередь — чрезмерная физическая нагрузка. Болевой синдром появляется после периода перегрузок определенной продолжительности — через несколько месяцев или даже лет. Таким образом, его тоже можно считать следствием хронического физического перенапряжения. Развитие болевого синдрома облегчается, если у спортсменов имеются патологические изменения в желчном пузыре, желчевыводящих путях или печени, снижающие толерантность спортсменов к физической нагрузке. При этом обычная тренировочная или соревновательная нагрузка может стать чрезмерной.
Патогенез ПБС у спортсменов изучен недостаточно. Существует несколько концепций, объясняющих возникновение болей в правом подреберье острым отеком печени, истощением ее адаптационных механизмов, застоем крови (печеночно-венозный стаз) с последующим набуханием печени. При этом происходит растяжение глиссоновой капсулы и появление в связи с этим болей. Однако у части спортсменов с ПБС печень не увеличена и функция ее не изменена.
Существует точка зрения, которая объясняем развитие печеночно-венозного стаза действием на печеночные вены эндогенного гистамина, поступающего в кровоток во время физической нагрузки. Эта позиция подтверждается тем, что боли в подреберье исчезают или существенно уменьшаются под влиянием атропина, блокирующего М-холинореактивные системы.
Наиболее часто ПБС возникает у спортсменов, тренирующихся на выносливость. С увеличением спортивного стажа и повышением спортивной квалификации он встречается чаще.
Боли в правом подреберье появляются во время физической нагрузки, без предвестников и носят острый характер. Острота болей может нарастать с увеличением интенсивности нагрузки. Боли могут иррадииро вать в спину и правую лопатку, сопровождаться чувством тяжести и распираний в правом подреберье. Иногда болям сопутствует рвота. При прекращении нагрузки боли ослабевают или исчезают совсем. Устранению болей способствует массаж области печени.
При объективном исследовании могут выявляться очаги хронической инфекции; увеличение печени с болезненным уплотненным ее краем, выступающим на 1,5 — 2 см из-под реберной дуги; положительные желчно-пузырные синдромы и признаки нарушения мо-торно-эвакуационной функции желчного пузыря. При проведении функциональных проб с лактозой и двойной нагрузкой с глюкозой почти у 5% спортсменов с ПБС определяются признаки нарушения углеводной функции печени.
При возникновении острой боли в правом подреберье рекомендуется прекратить физическую нагрузку, провести массаж (самомассаж) области печени. Если эффект незначителен, рекомендуется введение подкожно раствора атропина в обычных дозах.
Часто возникающей ПБС требует систематических лечебных мероприятий, складывающихся из ограничения физической нагрузки, лечебного питания (преимущественно углеводная диета с ограничением жиров, жареного мяса, приправ и т. п.), назначения витаминных препаратов — аскорбиновой кислоты, В6, В12- Такое лечение через 1,5 — 2 мес приводит к исчезновению жалоб, после чего возможно расширение тренировочного режима.
Если ПБС развился вследствие заболеваний печени, желчного пузыря или желчевыводящих путей, тактика лечения избирается с учетом клиники основного заболевания.
Профилактика спортивного травматизма и патологических состояний при нерациональных занятиях физическими упражнениями. В том случае, если тренировочные или соревновательные нагрузки превышают функциональные возможности спортсмена, а также при длительных эмоциональных нагрузках возможно развитие состояний, определяемых как острое и хроническое физическое перенапряжение. В свою очередь они являются своего рода этиологическими факторами, вызывающими в организме развитие пред- и патологических состояний. В первую очередь поражаются те органы и системы, которые в силу ряда причин (генетических или фепотипических) являются «местом наименьшего сопротивления». Основной путь профилактики подобных состояний — контроль адекватности нагрузки функциональным возможностям человека, эффективный оперативный, текущий врачебный контроль, контакт с тренером.
В процессе физической тренировки могут возникать травматические повреждения различного характера. Главные причины их возникновения — недочеты и ошибки в методике проведения занятий (30—60% всех травм), неполноценное материально-техническое оснащение (15—25%), недостатки в организации занятий или соревнований (4 — 8%) и др.
Основными профилактическими мероприятиями в связи с этими причинами являются: тщательное выполнение всех требований общей методики занятий, перестройка методики занятий в соответствии с динамикой состояния занимающегося, правильное распределение их на группы по полу, возрасту, уровню подготовленности, четкий порядок на занятиях, контроль за состоянием материально-технической базы мест занятий и т. д.
Эта форма работы может быть использована при врачебно-педагогических наблюдениях, а ее эффективность во многом определяется совместной работой врача и тренера.
Лекция 2
ОСОБЕННОСТИ ЛЕЧЕБНОЙ ФИЗКУЛЬТУРЫ В ИНТЕНСИВНОЙ ТЕРАПИИ БОЛЬНЫХ С
ПОВРЕЖДЕНИЕМ ШЕЙНОГО ОТДЕЛА ПОЗВОНОЧНИКА И СПИННОГО МОЗГА
Повреждения шейного отдела спинного мозга часто сопровождаются параличом скелетной мускулатуры грудной клетки, что приводит к грубым нарушениям дыхания, нередко требующим наложения трахеостомы и применения аппаратного дыхания. Угрожающее жизни состояние объясняется и тем обстоятельством, что организм пострадавшего страдает от прогрессирующей гипоксии и нарушения кислотно-основного состояния.
ЛГ назначают на 2-й день после перевода больного на искусственную вентиляцию легких (ИВЛ). Занятия проводят по трем периодам: а) при неотключенном аппарате искусственного дыхания; б) при периодическом
его отключении; в) после перевода больного на спонтанное дыхание.
Задачи ЛФК в первом периоде: улучшение легочной вентиляции, периферического и легочного кровообращения; улучшение деятельности сердечно-сосудистой системы; профилактика тугоподвижности в суставах конечностей и атрофии мышц; улучшение трофики тканей.
Средства и формы ЛФК. Исходное положение больного — лежа на спине. В процедуру ЛГ включают пассивные упражнения для мелких и средних мышечных групп, а также суставов паретичных конечностей, которые выполняются методистом в такт движению респиратора.- Движения конечностями проводятся в облегченных условиях (скольжение по плоскости постели или пластмассовой плоскости). В эти сроки противопоказано поднимать нижние конечности больного, так как при этом происходит натяжение длинных мышц спины, что может способствовать вторичному смещению поврежденного тела позвонка. Не рекомендуют включать движения для плечевых суставов, мышц шеи и плечевого пояса, так как это может привести к еще большей травматизации спинного мозга смещенным телом поврежденного позвонка.
Занятия ЛГ проводят 2—3 раза в день продолжительностью 6—8 мин. После выполнения 1—2 упражнений больному предоставляется пассивный отдых.
При улучшении общего состояния больного следует убедиться в его толерантности к выключению респиратора. С этой целью на 1—2-й мин уже без выключения респиратора производят разгерметизацию системы в присутствии врача-анестезиолога, после чего больному предлагают дышать в ритме аппарата на протяжении 1—2 мин, определяя при этом ЧСС, число дыханий в 1 мин и АД. Указанные показатели не должны существенно изменяться по сравнению с исходными.
Хорошим признаком готовности больного к отключению от респиратора является положительная реакция на физическую нагрузку, что определяется по ЧСС и АД. Использовать для этого общепринятые дозированные нагрузки (степ-тест, тредбан, велоэргомет-рия и др.) невозможно вследствие тяжелого состояния больного, пареза или паралича конечностей. Поэтому за осно< / порется процедура Л Г. Показатели ЧСС и АД получают до и после 5—8-минутной нагрузки. При положительной реакции больного на физическую нагрузку рекомендуют 2—3 раза в течение дня предоставить ему возможность самостоятельного дыхания на протяжении 1—3 мин. Периоды отключения от аппарата необходимо постепенно учащать и удлинять до тех пор, пока больной не сумеет самостоятельно дышать продолжительное время, обходясь без помощи аппарата. Данную процедуру следует выполнять только в первой половине суток. Отключение от аппарата в ночное время допустимо только после того, как больной будет способен находиться на спонтанном дыхании в течение 2 дней.
Задачи ЛФК во втором периоде: улучшение вентиляции легких, укрепление дыхательной мускулатуры, улучшение деятельности сердечно-сосудистой системы, профилактика тугоподвижности в суставах, адаптация больного к возрастающей физической нагрузке.
Средства и формы ЛФК- Хорошая переносимость периодического отключения от аппарата указывает на возможность назначения больному активной дыхательной гимнастики, направленной на усиление нервной импульсации для стимуляции пораженных мышц, принимающих участие в акте дыхания. С этой целью в процедуру ЛГ включают статические дыхательные упражнения. При выполнении их все внимание должно фиксироваться на постепенном, равномерном, удлиненном выдохе, при котором лишь в конце выдоха допускается включение вспомогательной мускулатуры. Соблюдение этих условий позволяет достигнуть наиболее высокой и равномерной вентиляции с наименьшими нарушениями легочного кровообращения. Для осуществления более полного выдоха методист производит одной или двумя руками похлопывание по передней, переднебоковой поверхности грудной клетки или совершает вибрирующие движения, сдавливая при этом грудную клетку во время выдоха. В первые дни усилия при сдавлении грудной клетки обычно бывают минимальными. Сила, с которой методист производит дозированное давление на определенный участок грудной клетки, соразмеряется с силой дыхательных мышц больного и изменяется вместе с дыхательными движениями. Следует предостеречь больных от натужинания, задержки дыхания как на вдохе, так и на выдохе, так как это может впоследствии привести к усилению спастического сокращения мышц конечностей.
Для усиления рецепции рекомендуется менять положение рук методиста через 3—4 дыхательных движения, располагая их на различных участках грудной клетки, на области реберной дуги, области живота, или укладывать в области верхнего квадранта живота мешочек с песком различной массы.
Простые динамические дыхательные упражнения наилучшим образом способствуют восстановлению нарушенной функции аппарата внешнего дыхания и общей тренировки организма, поэтому они составляют основу лечебных комплексов и на этом фоне становится возможным применение общеукрепляющих упражнений.
Задачи ЛФК в третьем периоде: тренировка функции дыхания, укрепление основных дыхательных мышц, адаптация организма больного к возрастающей физической нагрузке.
Средства и формы ЛФК. В занятия Л Г включают дыхательные упражнения (статические и динамические), общеразвивающие упражнения, охватывающие все мышечные группы. Вместе с тем желательно еще в течение 5 — 7 дней движения нижними конечностями проводить в облегченных условиях. В эти сроки рекомендован массаж мышц грудной клетки (приемы поглаживания, растирания и легкой вибрации); курс 7 — 10 процедур.
Лекция 3
ФИЗКУЛЬТУРА И СПОРТ В СИСТЕМЕ РЕАБИЛИТАЦИИ ИНВАЛИДОВ
По данным ВОЗ (1986), число инвалидов составляет в настоящее время около 500 млн человек. Если представить, с одной стороны, растущее число дорожно-транспортных повреждений, производственных травм, а также ранений, а с другой — последствия алкоголизма и наркомании, становится ясным, что инвалидность приходится рассматривать как важную медицинскую, социальную, психологическую и экономическую проблему. Учитывая то обстоятельство, что первопричины и сущность поражения опорнодвигательного аппарата различны, обязательным является достижение правильного понимания как типа инвалидности, так и оценки средств, которые могли бы уменьшить ее последствия. Кроме лечения и охраны здоровья, целью медицины должно быть оптимальное восстановление затронутых каким-либо недугом лиц, их пригодности к нормальному выполнению социальных функций.
Сентябрьское (1981) Постановление ЦК КПСС и Совета Министров СССР «О дальнейшем подъеме массовости физической культуры и спорта», международный план ВОЗ, Постановления ЦК КПСС, Совета Министров СССР, ВЦСПС «О мерах по дальнейшему улучшению условий жизни инвалидов с детства» (№ 400 от 27 марта 1986), Постановление Госкомспорта СССР, Министерства здравоохранения СССР и Министерства просвещения СССР «О мерах по улучшению физического воспитания инвалидов с детства» (1986) обязывают самые различные организации и ведомства еще более активно включаться в работу по полному интегрированию инвалидов с дефектами опорно-двигательного аппарата в социальном и медицинском отношении.
Многолетняя отечественная и зарубежная практика работы с инвалидами, имеющими нарушения опорно-двигательного аппарата, показывает, что физическая культура и спорт среди данного контингента являют собой наиболее действенный метод среди основных видов реабилитации. Физическая активность, которая начинается уже во время пребывания инвалида в стационаре и продолжается после выписки оттуда, идеальным образом препятствует уходу инвалида в свою болезнь. Физическая культура и спорт противодействуют тому ненормальному психологическому и антисоциальному поведению, которое часто возникает на почве тяжелой инвалидности. Целью физкультуры и спорта является развитие самодисциплины, самоуважения, духа соревнования и дружбы, т. е. тех характерных качеств, которые имеют существенное значение для интеграции или реинтеграции инвалида в обществе. Другими словами, физкультура и спорт в значительной степени «способствуют освобождению человека с тяжелой инвалидностью из гетто изоляции, в котором он прозябал многие столетия из-за недостаточного понимания и отрицательной реакции окружающих его людей» [Гуттман Л., 1981].
В наши дни реабилитационный спорт вышел за пределы больниц, клиник, реабилитационных центров и приобрел самостоятельное направление — физическая культура и спорт инвалидов. Это движение принимает различные формы: групп, секций, физкультурно-оздоровительных и спортивных клубов.
Необходимость в занятиях физкультурой и спортом безусловна для всех возрастных групп, независимо от пола и состояния тренированности. Вместе с тем всегда следует учитывать, что если для здорового человека занятия физическими упражнениями — потребность, то для инвалидов это жизненная необходимость. Начало занятий обязательно санкционируется врачом. При этом учитывают степень и уровень дефекта, время, прошедшее с момента травмы, тренированность, физическое и психологическое самочувствие, функциональные возможности организма инвалида.
Вид спорта, объем физических нагрузок подбирают соответственно диагнозу, физическим возможностям, полу, желанию инвалида, но только после тщательного клинико-функционального обследования
Построение целенаправленной и эффективной восстановительно-компенсаторной терапии, адекватной имеющемуся поражению, подготовки к тренировочным занятиям и выступлению на соревнованиях возможно лишь на основании разностороннего и объективного клинико-физиологического исследования двигательных функций. При этом определенное значение имеет исследование и анализ проприоцеп-ции — одного из ведущих факторов в организации двигательного акта. Помимо общепринятых в нейро-травматологии методов клинического, физиологического и нейропсихологического обследования инвалидов, целесообразно использование дополнительных приемов, обеспечивающих более прицельную постановку и эффективное разрешение общих и специальных задач (методика оценки двигательных возможностей по 5-балльной системе, определение амплитуды движений в суставах, координаторные пробы, суммарная оценка двигательных возможностей инвалида в отношении бытовых действий, самообслуживания и передвижения) .
Основные достоинства метода 5-балльного тестирования заключаются, во-первых, в достаточно объективном и физиологичном определении функционального мышечного статуса и, во-вторых, в возможности выбора физических упражнений, наиболее адекватных имеющейся мышечной силе. Последнее особенно важно для создания рационального тренировочного процесса, динамично меняющегося в зависимости от изменений мышечного статуса.
Исследования функциональных возможностей мышц в различных условиях с различной степенью облегчения или нагрузки составляют суть оценки по 5-балльной системе (табл. 32)
Для определения амплитуды движений в пораженных суставах используют различные виды угломеров, графических сеток или потенциометрических и тепзометрических приборов.
В
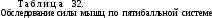
ыявление дискоординаций и определение конкретных условий их устранения существенно улучшают общие двигательные функции инвалида, повышая суммарный эффект всех реабилитационных мероприятий. Не менее важным является и выявление прикладных, целенаправленных движений, которые, суммируясь, дают отчетливое представление о функциональных возможностях каждого пострадавшего. В первую очередь это касается возможностей самообслуживания и передвижения, которые составляют основу последующей трудовой и социальной реабилитации. При этом оценивают степень самостоятельности инвалида при выполнении тех или иных действий, отмечают необходимость пользования посторонней помощью или вспомогательными приспособлениями.
Таким образом, с помощью данных методов в сочетании с физиологическими и нейропсихологичес-кими намечаются конкретные и главное адекватные поражению пути терапии, контролируется эффективность различных реабилитационных мероприятий, анализируется динамика восстановления двигательных функций (компенсация).
Общие противопоказания к занятиям физкультурой и спортом изложены в главе 3.
Для возможно большей объективизации поражения опорно-двигательного аппарата инвалидов была предложена медицинская классификация, в основу которой легли такие факторы, как мышечная сила, пропри-оцептивные ощущения, удержание равновесия, спастич-ность мышечных групп, деформация суставов, состояние тренированности, умение пользоваться ортопедическими изделиями (протезы, тутора, коляски, костыли и др.)- В соответствии с этой классификацией к причинам инвалидности относятся [В. П. Жиленкова, 1988]: 1) ампутации и врожденные недоразвития конечностей (односторонние ампутации верхних конечностей; односторонние ампутации и врожденные недоразвития нижних конечностей; двусторонние ампутации и недоразвития нижних конечностей; смешанные односторонние ампутации и недоразвития; смешанные двусторонние ампутации и недоразвития); 2) последствия детского церебрального паралича (группа С и D); 3) повреждения позвоночника (три уровня в шейном отделе — класс IA, IB, 1С; два уровня в грудном отделе — класс II и III; два уровня в поясничном отделе — класс IV, V и VI).
Физкультура и спорт должны стать толчком, который может помочь восстановлению или вообще установлению контакта инвалидов с окружающим миром и тем самым облегчить и ускорить их возвращение в общество, их признание в качестве равноправных граждан. Действительно, существуют такие виды спорта и игры, в которых инвалиды могут принять участие, например, сидя в креслах-колясках: стрельба из лука, настольный теннис, баскетбол, виды легкой атлетики (гонки на колясках, толкание ядра, метание диска, пятиборье); вне коляски: волейбол (сидя), плавание, тяжелая атлетика и многое другое.
Для ампутантов перечисленные виды спорта дополняются прыжками в высоту й длину (легкая атлетика), волейболом (стоя), лыжными гонками, слаломом и слаломом-гигантом.
Следует отметить, что выдающиеся спортсмены
(К. Такач, X. Конноли, Л. Хартел, В. Дикуль и др.) успешно преодолели свои физические недостатки
(ампутации, параплегия) с помощью интенсивной тренировки, достигнув своих прежних спортивных и
артистических результатов.
СОДЕРЖАНИЕ
Предисловие 3
Краткий исторический очерк развития орачебного контроля и
лечебной физкультуры в СССР 5
Часть 1. ВРАЧЕБНЫЙ КОНТРОЛЬ
(Г. Л. Апанасенко, В. А. Епифанов, К. Д. JJyoyosc)
Глава 1. Цель, задачи и содержание врачебного контроля 10
Формы работы по врачебному контролю. . . ... 11
Врачебно-педагогические наблюдения. . 14
Санитарно-гигиенический контроль за местами и условиями проведения тренировочных занятий и соревнований 16
Организация службы врачебного контроля 18
Глава 2. Методы исследований, применяемые во врачеб-
ном контроле 19
Исследование физического развития 20
Функциональные пробы 25
Врачебное заключение 37
Физиологическая классификация физических упражнений 41
Глава 3. Медицинское обеспечение оздоровительной физи-
ческой тренировки 41
Показания и противопоказания к назначению оздоровительной физической тренировки 41
Физические тренировки здоровых людей 42
Дозирование физической нагрузки в оздоровительной тренировке 49
Возрастно-половые особенности оздоровительной физической тренировки 51
Профилактика травматизма при оздоровительной физической тренировке , 66
Часть 11. ЛЕЧЕБНАЯ ФИЗИЧЕСКАЯ КУЛЬТУРА
Глава 4. Основы лечебной физической культуры (В. А. Епи-
фанов, Г. Л. Апанасенко, Р. Г. Науменко) ... ... 69
Общая характеристика метода лечебной физкультуры 69
Клинико-физиологическое обоснование лечебного применения физических упражнений. . . . . . 71
Показания и противопоказания к назначению лечебной физкультуры 81
Средства лечебной физкультуры 81
Формы и методы лечебной физкультуры . . . . . . . 93
Двигательные режимы ...101
Лечебный массаж 104
Последовательность действий при назначении больному лечебной физкультуры 111
4.9. Оценка эффективности применения лечебной физкуль-
туры в комплексном лечении 112
Г л a D а 5. Лечебная физкультура в клинике внутренних болез-
нен (К. Д- Лубуж, О. В. Токарева, В. А. Епифанов) IL4
5.1. Лечебная физкультура при заболеваниях сердечно-
сосудистой системы И 4
Инфаркт миокарда 115
Ишемическая болезнь сердца 125
Гипертоническая болезнь 128
Хроническая сердечная недостаточность 129
5.2. Лечебная физкультура при заболеваниях органов ды-
хания 131
5.2Л. Острая пневмония 133
Плеврит 136
Острый бронхит .. 139
Хронические неспеинфические заболевания легких. . . . J 40
Бронхиальная астма 141
Физические тренировки при заболеваниях органов дыхания 145