ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 19.11.2021
Просмотров: 3100
Скачиваний: 169
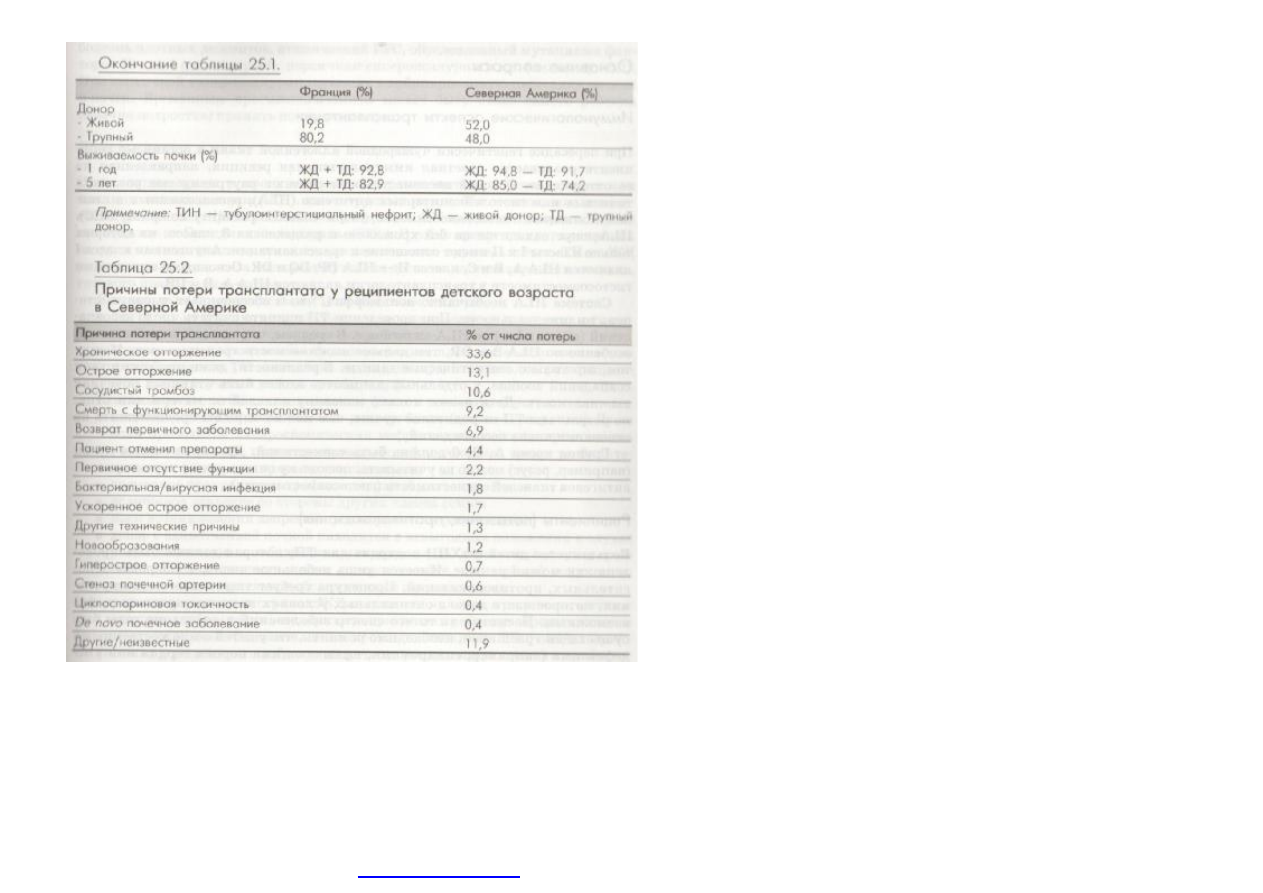
Необходимо
подчеркнуть
,
что
это
только
статистические
данные
.
В
реальности
родители
хотят
точно
знать
,
что
их
ребенок
выживет
и
будет
иметь
хорошее
здоровье
.
Это
невозможно
предсказать
в
каждом
конкретном
случае
.
Многие
дети
через
определенное
время
(
иногда
уже
в
детстве
)
будут
нуждаться
во
второй
и
последующих
ТП
.
В
то
же
время
вотдельных
случаях
даже
через
40
лет
после
пересадки
группой
почки
она
может
прекрасно
функцинировать
.
Таким
образом
,
несмотря
на
существенный
прогресс
науки
,
многие
вопросы
и
проблемы
остаются
нерешенными
.
Одной
из
самых
серьезных
является
необходимости
жизненной
иммунносупрессивной
терапии
.
Иммунологические
аспекты
трансплантации
При
пересадке
генетически
чужеродной
аллогенной
ткани
в
организме
реципиента
развивается
ответная
иммунологическая
реакция
,
направленная
на
отторжение
.
Основой
несовместимости
считают
внутривидовые
различия
тканевых
или
гистолейкоцитарных
антигенов
(HLA),
расположенных
в
главном
комплексе
гистосовместимости
(majorhistocompatibilitycomplex;
МНС
). HLA
локус
находится
на
6-
й
хромосоме
и
разделен
на
3
класса
,
из
которых
только
классы
I
и
II
имеют
отношение
к
трансплантации
.
Антигенами
класса
I
являются
HLA-A,
В
и
С
,
класса
II
—
HLADP,
DQ
и
DR.
Основными
антигенами
гистосовместимости
в
трансплантологии
являются
HLA-A,
В
и
DR.
Система
HLA
необычайно
полиморфна
,
что
и
обеспечивает
высокую
степень
индивидуальности
.
При
проведении
ТП
принято
считать
число
несовпадений
(mismatches)
по
HLA-
антигенам
.
В
среднем
,
чем
меньше
несовпадений
,
особенно
по
HLA-B
и
DR,
тем
дольше
выживаемость
трансплантата
.
Между
тем
,
это
только
статистические
данные
.
В
реальности
,
даже
при
отсутствии
совпадении
вообще
,
у
отдельных
пациентов
может
быть
отличная
почечная
выживаемость
.
Дети
имеют
только
половину
аллелей
от
матери
или
отца
,
но
результаты
ТП
от
родителей
лучше
,
чем
можно
было
бы
предположить
наосновании
числа
несовпадений
.
Группа
крови
А
,
В
, 0
должна
быть
совместимой
.
Другие
антигены
крови
(
например
,
резус
)
можно
не
учитывать
,
поскольку
они
не
имеют
характеристик
антигенов
тканевой
совместимости
(
гистосовместимости
).
Реципиенты
(
показания
,
противопоказания
)
Большинтво
детей
с
тХПН
подходят
для
ТП
,
которая
должна
быть
проведена
как
можно
раньше
.
Имеется
лишь
небольшое
число
,
в
основном
относительных
,
противопоказаний
.
Процедура
требует
тщательного
планирования
,
которое
часто
даже
в
оптимальных
условиях
не
всегда
представляется
возможным
.
Несмотря
на
то
что
спектр
заболеваний
в
последние
годы
был
существенно
расширен
,
необходимо
помнить
,
что
у
детей
с
множественными
дефектами
(
например
,
синдромами
,
включающими
пороки
сердца
или
умственную
отсталость
)
невозможно
достичь
полной
реабилитации
.
Подход
к
таким
пациентам
не
одинаков
в
различных
странах
.
Чаще
этих
пациентов
а
также
детей
раннего
возраста
(
вес
< 10
кг
),
не
берут
не
только
на
TII,
но
и
на
другие
виды
ЗПТ
.
ТП
не
проводят
во
время
активной
инфекции
.
В
связи
с
риском
тромботи
-
ческих
осложнений
операцию
не
проводят
на
высоте
нефротического
синдрома
.
Ее
следует
либо
отложить
до
естественной
ликвидации
нефротического
сипдрома
,
либо
произнести
предварительную
нефрэктомию
(
в
том
числе
и
фармакологическую
).
Специальными
состояниями
,
при
которых
предпочтение
отдается
транс
-
плантации
трупной
ночки
,
являются
заболевания
с
высоким
риском
возврата
болезнь
плотных
депозитов
,
атипический
ГУС
,
обусловленный
мутациями
факторов
Н
или
I
(
см
.
главу
12),
первичная
гипероксалурия
и
др
. (
см
.
главу
10.1),
При
первичной
гипероксалурии
проводят
комбинированную
пересадку
печени
и
почек
.
Временным
PDF created with pdfFactory trial version
противопоказанием
может
быть
отказ
самого
ребенка
(
обычно
подростка
)
принять
почку
родителя
.
Доноры
В
настоящее
время
в
практике
детской
трансплантации
используются
как
почки
от
живых
доноров
(
ЖД
),
так
и
трупные
почки
.
Их
соотношение
отлича
-
ется
в
различных
странах
.
Наибольший
процент
ТП
от
живых
доноров
в
Европе
приходится
на
Скандинавские
страны
(86%).
В
то
же
время
и
в
других
странах
их
доля
заметно
растет
в
связи
с
недостаточностью
трупных
почек
.
ТП
от
ЖД
не
всегда
возможна
из
-
за
частого
отсутствия
достаточно
мотивированного
лица
,
готового
предоставить
орган
.
К
очевидным
преимуществам
ТП
от
ЖД
относятся
:
•
значительно
лучшие
результаты
в
плане
выживаемости
пациентов
и
трансплантата
,
а
также
роста
и
развития
ребенка
;
•
возможность
планирования
сроков
операции
,
в
том
числе
и
до
начала
дня
лизной
терапии
.
ТП
может
быть
проведена
в
удобное
для
донора
и
реципиента
время
(
с
учетом
работы
,
учебы
и
др
.).
Основные
недостатки
связаны
с
самим
фактом
живого
донорства
:
•
потенциально
здоровый
человек
подвергается
большой
операции
.
Даже
если
проводится
лапароскопическая
нефрэктомия
,
которая
существенно
укорачивает
сроки
постоперативных
болей
и
ускоряет
время
реабилита
-
ции
,
этот
фактор
не
теряет
своего
значения
;
•
временное
прекращение
профессиональной
деятельности
;
•
возможное
давление
со
стороны
других
членов
семьи
;
•
риск
возникновения
депрессии
у
донора
и
/
или
реципиента
;
•
донор
с
единственной
почкой
находится
в
невыгодном
положении
в
случае
развития
почечного
заболевания
или
травмы
.
Но
даже
в
этом
случае
средняя
продолжительность
жизни
доноров
дольше
,
чем
в
общей
популяции
:
доноры
—
это
тщательное
обследованные
здоровые
лица
.
В
большинстве
развитых
странах
ЖД
в
основном
являются
родители
,
мотива
-
ции
которых
в
стремлении
«
подарить
новую
жизнь
ребенку
»
представляется
вполне
естественной
.
Относительным
противопоказанием
ТП
от
ЖД
является
наличие
у
реципиента
заболевания
,
часто
рецидивирующего
в
трансплантате
(
см
.
табл
. 10.1.3).
Очень
важно
убедиться
,
что
при
наследственных
нефропатиях
родитель
,
который
собирается
стать
донором
,
не
имеет
легкую
форму
заболевания
.
Типичным
примером
является
аутосомно
-
доминантный
поликистоз
почек
с
ранней
манифестацией
,
который
можно
легко
принять
за
аутосомно
-
рецессив
-
ную
форму
.
При
этом
у
пораженного
молодого
родителя
(< 30
лет
)
сонографичоски
кисты
могут
не
определяться
.
Доноры
трупной
почки
.
Основными
источниками
органов
для
трансплантации
являются
лица
,
у
которых
зарегистрирована
смерть
мозга
,
но
сохраняются
циркуляция
крови
и
вентиляция
легких
.
Наиболее
оптимальным
считаются
почки
молодого
донора
.
К
абсолютным
противопоказаниям
относятся
:
генерализованная
инфекции
(
сепсис
)
либо
инфекция
брюшной
полости
,
злокачественные
новообразования
:
хроническая
болезнь
почек
;
сахарный
диабет
,
положительный
результат
серо
-
логического
исследования
на
ВИЧ
.
Относительными
противопоказаниями
являются
:
возраст
младше
б
лет
(
технические
трудности
при
операции
)
и
старше
65
лет
(
старческие
изменения
почек
гломерулосклероз
или
интерстициальный
фиброз
);
факторы
риска
ВИЧ
и
другого
инфицирования
(
в
/
в
употребление
наркотиков
,
половая
распущенность
недавнее
тюремное
заключение
);
длительная
АГ
;
ОПН
в
момент
забора
органа
.
Оценку
потенциального
донора
проводят
на
основании
следующих
критериев
: 1)
состояние
почек
по
показателям
сывороточного
креатинина
,
анализа
мочи
,
диуреза
, 2)
отсутствие
гепатита
В
и
С
и
ВИЧ
, 3)
при
преренальной
почечной
недостаточности
вводят
жидкости
.
Подготовка
к
трансплантации
ТП
провоодят
только
в
специализированной
нефрологической
клинике
.
Протокол
введении
пациентов
должен
содержать
все
этапы
ТП
,
учесть
все
возможные
ситуации
и
осложнения
и
представить
способы
их
разрешения
.
Ниже
и
в
табл
. 25.3
представлен
перечень
необходимых
обследований
,
консультаций
и
дополнительных
вакцинаций
в
рамках
подготовки
пациента
к
ТП
.
Подготовка
реципиента
До
включения
пациента
в
лист
ожидания
необходимо
проведение
ряда
исследований
(
см
.
ниже
).
В
дополнение
в
некоторых
центрах
проводят
специальные
тесты
,
например
для
исключения
тромбофилии
.
Обследование
реципиента
до
ТП
Клинические
данные
:
•
кривая
роста
и
веса
,
артериальное
давление
;
•
окружность
головы
(
до
3
лет
);
•
оценка
полового
развития
(Tanner).
Кровь
:
•
общий
анализ
крови
+
тромбоциты
;
•
Na,
К
,
С
1,
Са
,
Р
,
мочевина
,
креатинин
,
мочевая
кислота
,
С
-
реактивный
белок
;
•
общий
белок
,
фракции
;
•
кислотно
-
основное
состояние
;
•
трансаминазы
,
билирубин
,
у
-
глутамил
транспептидаза
(y-GT),
лактатдегидрогеназа
,
холестерин
,
триглицериды
;
•
ферритин
, Hb
А
1
с
,
паратгормон
,
комплимент
(
СЗ
,
С
4);
•
коагулограмма
(
исследование
на
тромбоз
,
протеины
С
,
и
S,
антитромбин
III,
антикоагулянт
мутация
, V
фактора
Лейден
),
Серология
:
•
гепатит
А
,
В
,
С
,
ВИЧ
;
•
цитомегаловирус
(
Цмв
),
вирус
Эпштейна
-
Барра
(
ЭБВ
);
•
антитела
к
вирусу
ветряной
оспы
,
кори
,
краснухе
,
паротиту
.
PDF created with pdfFactory trial version

Иммунологии
:
•
число
и
характер
трансфузий
;
•
группа
крови
(2
проверки
) +
эритроцитарный
фенотип
(
резус
фактор
);
•
HLA-
типирование
;
•
цитотоксические
антитела
.
Моча
и
мочевая
система
:
•
диурез
,
общее
и
бактериологическое
исследование
мочи
,
суточная
протеинурия
;
•
УЗИ
почек
и
мочевыводящих
путей
/
УЗИ
брюшной
полости
с
допплерогрифией
нижней
полой
вены
;
•
микционная
цистография
(
при
урологической
причине
ХПН
,
ИМС
и
/
или
расстройствах
мочеиспускания
);
•
уродинамические
исследования
при
необходимости
.
Другие
:
•
Эхо
-
КГ
;
•
рентгенография
грудной
клетки
;
•
ЭКГ
;
•
консультация
офтальмолога
,
стоматолога
,
психиатра
,
социальных
работ
ников
.
Ребенок
должен
иметь
подробный
список
полученных
вакцинаций
(
табл
. 25.3
)
и
сведения
о
наличии
антител
.
Все
пропущенные
вакцинации
должны
быть
иосполнены
до
ТП
.
После
ТП
нельзя
вводить
живые
вакцины
(
корь
,
краснуха
,
паротит
,
пероральные
вакцины
полиомиелита
и
ветряной
оспы
).
Таблица
25.3.
Предполагаемый
список
детских
инфекции
и
вакцинаций
У
детей
с
аномалиями
развития
мочевой
системы
(
особенно
с
клапаном
задней
уретры
)
и
нейрогенным
мочевым
пузырем
следует
провести
тщательное
уроролгическое
обследование
.
При
длительной
(
более
1
года
)
анурии
необходимо
определение
объема
мочевого
пузыря
,
который
при
необходимости
может
быть
увеличен
путем
повторных
инстилляций
.
Односторонняя
или
двусторонняя
нефрэктомия
сегодня
проводится
редко
.
Основными
показаниями
являются
персистирующий
нефротический
синдром
,
наличиемассивных
конкрементов
,
рецидивирующий
пиелонефрит
и
,
реже
,
неконтролируемая
с
помощью
медикаментов
гипертензия
.
Обследование
живого
донора
Донорами
могут
быть
практически
здоровые
лица
со
здоровыми
нормально
функционирующими
почками
,
у
которых
отсутствуют
вирусы
гепатита
В
,
С
и
ВИЧ
.
Хорошо
контролируемая
гипертензия
не
является
противопоказанием
.
Многие
центры
основываются
на
нижеследующих
рекомендациях
по
подготовке
ЖД
.
Предварительное
обследование
Сбор
анамнестических
данных
,
клинический
осмотр
с
измерением
артериального
давления
,
определение
группы
крови
(
АВО
)
и
резус
фактора
,
биохимическое
исследование
крови
(
креатинин
,
мочевина
,
мочевая
кислота
и
холестерин
);
серология
(HBsAg,
антитела
к
HCV, HIV 1
и
2);
общий
и
бактериологический
анализ
мочи
;
УЗИ
брюшной
полости
и
мочевой
системы
.
Последующее
подробное
обследование
(
если
донор
оказался
подходящим
)
Исследование
сердечно
-
сосудистой
системы
(
ЭКГ
,
Эхо
-
КГ
);
суточная
протеин
-
урия
и
микроальбуминурия
,
рентгенография
грудной
клетки
;
ЦМВ
,
ЭБВ
,
глюкоза
в
нагрузочной
пробе
,
урологическое
обследование
мужчин
,
ангиография
почек
, HLA-
типирование
,
перекрестная
реакция
.
К
дополнительным
факультативным
исследованиям
относятся
измерение
клиренса
инулина
,
сцинтиграфия
почек
.
Трансплантация
Исследования
непосредственно
перед
ТП
и
меры
предосторожности
.
Исследования
непосредственно
перед
ТП
представлены
в
табл
. 25.4.
Перед
трансплантацией
проводят
обычные
гигиенические
процедуры
.
В
историю
болезни
вносятся
такие
параметры
,
как
вес
,
рост
,
окружность
головы
,
расчет
поверхности
тела
,
данные
клинического
обследования
с
показателями
АД
.
температуры
тела
и
др
.
Иммуносупрессивную
терапию
терапию
начинают
еще
до
появления
хирургического
вмешательства
.
Информация
о
препаратах
представлена
ниже
.
PDF created with pdfFactory trial version
1-
я
трансплантация
трупной
почки
При
необходимости
гемодиализа
препараты
вводят
после
сеанса
.
Мы
назначаем
преднизалон
в
дозе
60
мг
/
м
2
и
микофенолата
мофетил
(
ММФ
) 500
мг
/
м
внутривенно
медленно
.
В
некоторых
центрах
вводят
базиликсимаб
(
ингибитор
интерлейкина
-2).
Циклоспорин
предварительно
назначают
при
повторных
трансплантациях
и
стероидрезистентном
нефротическом
синдроме
.
1-
я
трансплантация
почки
от
ЖД
За
5
дней
до
оперативного
вмешательства
мы
назначаем
преднизолон
в
дозе
30
мг
/
м
2
х
2,
а
за
день
—
ММФ
в
дозе
400
мг
/
м
2
х
2.
В
случае
повторной
трансплантации
и
/
или
сенсибилизации
реципиента
(
уровень
цитотоксических
антител
> 20%)
необходимо
провести
перекрестную
реакцию
,
которая
должна
быть
отрицательной
с
В
-
и
Т
-
лимфоцитами
,
как
в
предыдущих
сыворотках
,
так
и
в
последней
.
Настоящий
донор
не
должен
иметь
HLA
антигенов
класса
1
и
2,
аналогичных
таковым
у
предыдущего
донора
.
Мы
проводим
иммуносупрессию
4
препаратами
:
метилпреднизолоном
,
ММФ
,
циклоспорипом
и
антитимоцитарным
глобулином
или
базиликсимабом
.
Выбор
между
двумя
последними
препаратами
проводят
с
учетом
факта
их
использования
во
время
предыдущей
трансплантации
—
назначается
тот
,
который
ранее
не
применяли
.
Раннее
ведение
а
.
Хирургия
Ребенку
весом
более
10
кг
может
быть
пересажена
почка
взрослого
.
При
весе
менее
10
кг
предпочтительнее
использовать
детскую
почку
.
Хирургическая
техника
и
обеспечение
почечного
кровотока
идентичны
таковым
у
взрослых
.
Обычно
сосудистый
анастомоз
накладывают
на
подвздошную
артерию
.
У
самых
маленьких
детей
возможно
наложение
анастомоза
прямо
на
аорту
.
Если
вес
донора
менее
15
кг
,
лучше
имплантировать
обе
почки
блоком
.
Следует
учесть
,
что
маленькие
почки
с
течением
времени
увеличиваются
в
объеме
за
счет
гиперфильтрации
.
Раннее
послетрансплантационное
ведение
больного
б
.
Медицинские
процедуры
После
операции
ребенка
переводят
в
отделение
интенсивной
терапии
,
где
он
находится
в
течение
нескольких
дней
.
Сразу
проводят
общепринятые
анализы
крови
,
исследуют
свертывающую
систему
.
АД
поддерживают
на
уровне
между
показателями
донора
и
реципиента
.
Ребенок
должен
быть
хорошо
обезболен
.
Необходимо
избегать
применения
ацетилсалициловой
кислоты
или
НСПВП
.
Вводят
низкомолекулярный
гепарин
в
дозе
50
Ед
/
кг
/
день
под
контролем
клинического
состояния
(
отсутствие
выделения
крови
из
дренажей
).
При
наличии
повышенного
риска
тромбоза
почечной
артерии
(
нефротический
синдром
,
тромбофилия
,
узкие
сосуды
)
возможно
непрерывное
внутривенное
введение
гепарина
в
дозе
(10
Ед
/
кг
/
ч
)
через
катетер
в
центральной
вене
в
течение
10-14
дней
.
Длительность
терапии
зависит
от
необходимости
н
постельном
режиме
.
Жидкости
в
послеоперационном
периоде
рассчитывают
с
учетом
1.
возмещения
экстраренальных
потерь
2.
возмещения
объема
мочи
(5%
глюкоза
+ NaCl0,9%
в
пропорции
1:1);
3.
коррекция
электролитных
нарушений
и
гиповолемии
.
Необходимо
замещать
так
же
потери
жидкости
из
дренажа
4%
альбумином
.
При
удовлетворительной
почечной
функции
со
второго
дня
введение
жидкостей
уменьшают
постепенно
,
переходя
на
пероральный
путь
как
можно
раньше
.
Дальнейший
расчет
проводят
с
учетом
объема
питания
.
Важен
тщательный
гемодинамический
контроль
.
Центральное
венозное
давление
необходимо
поддерживать
в
пределах
5—10
см
вод
.
ст
.,
особенно
в
первые
48
ч
и
при
относительно
больших
размерах
почки
.
Обычно
после
трансплантации
трупной
почки
вводят
фуросемид
в
дозе
1
мг
/
кг
.
Отсутствие
мочи
.
При
резком
уменьшении
объема
мочи
следует
промыть
катетер
и
мочевой
пузырь
.
Появление
гематурии
может
свидетельствовать
О
налич ии
сосудистого
тромбоза
.
Необходимо
провести
нагрузочную
пробу
жидкостью
(
альбумин
4% 5-10
мл
/
кг
в
течение
30
мин
)
с
последующим
введе
-
нием
фуросемида
0,5
мг
/
кг
.
При
отсутствии
диуреза
проводят
ультразвуковое
исследование
с
допплером
.
в
.
Иммуносупрессивные
препараты
Схема
наблюдения
в
нефрологическом
отделении
после
перевода
из
отделение
интенсивной
терапии
Иммуносупрессия
обычно
проводится
с
помощью
преднизолона
,
азати
-
оприна
или
мофетил
микофенолат
(
ММФ
)
и
циклоспорина
(
или
такролимуса
).
И
некоторых
центрах
проводят
индукцию
моноклональными
антителами
к
интерлейкину
-2
или
антитимоцитарным
глобулином
(
АТГ
),
чаще
при
повторных
трансплантациях
.
Кортикостероиды
Интраоперационно
и
в
первый
день
после
ТП
вводят
метилпреднизолон
внутривенно
в
дозе
10-15
мг
/
кг
(
не
более
500
мг
).
Далее
назначают
преднизолон
перорально
в
дозе
60
мг
/
м
2
/
сут
с
постепенным
снижением
до
20
мг
/
м
2
/
сут
к
2-
й
недели
и
до
10-12,5
мг
/
м
2
/
сут
к
4-
й
неделе
.
Начиная
со
второго
месяца
дальнейшее
снижение
дозы
осуществляют
в
индивидуальном
порядке
.
В
некоторых
центрах
через
6
месяцев
после
трансплантации
детей
переводят
на
альтернирующий
курс
преднизолона
.
Микофенолат
мофетил
(
ММФ
)
во
многих
центрах
полностью
заменил
азатиоприн
.
Обычная
доза
составляет
2
х
600
мг
/
м
2
/
сут
.
Концентрацию
в
кро
-
ви
обычно
не
определяют
.
Необходим
контроль
над
лейкоцитами
крови
.
Дозу
снижают
при
количестве
нейтрофилов
< 2000/
мкл
или
тромбоцитов
100 000/
мкл
.
В
случае
снижении
уровня
нейтрофилов
< 1000/
мкл
или
тромбоцитов
<
50
000/
мкл
препарат
следует
отменить
.
К
другим
побочным
действиям
ММФ
относятся
гастроэнтерологические
нарушения
(
диарея
,
рвота
и
др
.).
Циклоспорин
А
(
ЦСА
)
Использование
ЦСА
в
трансплантологии
с
начала
1980-
х
гг
существенно
изменило
статистику
ранней
выживаемости
почечного
трансплантате
.
Впервые
дни
после
ТП
доза
препарата
составляет
200
мг
/
м
2
/
сут
или
6
мг
/
кг
/
сут
.
Далее
ее
(
не
менее
5
мг
/
кг
/
сут
)
адаптируют
в
зависимости
от
концентрации
препарата
в
плазме
крови
.
Целевая
концентрация
в
период
от
0
до
6
месяцев
составляет
150-200
мг
/
л
;
далее
—
100
до
150
мг
/
л
,
непосредственно
до
утреннего
приема
препарата
(
Т
0
).
Впервые
недели
после
трансплантации
концентрацию
определяют
3
раза
в
неделю
(
понедельник
,
среда
,
пятница
),
далее
одновременно
с
другими
исследованиями
.
PDF created with pdfFactory trial version

Повышение
или
снижение
дозы
производят
на
10
мг
на
прием
(20
мг
/
сут
).
Иногда
ЦСА
вводят
через
зонд
либо
внутривенно
(-70
мг
/
м
2
/
сут
).
Переход
с
внутривенного
введении
ЦСА
на
пероральный
и
наоборот
проводят
по
специальной
схеме
.
В
некоторых
случаях
(
сенсибилизация
,
повторная
трансплантация
,
нефротический
синдром
см
.
ниже
)
вместо
ЦСА
используют
такролимус
.
Основным
побочным
действием
ЦСА
является
нефротоксичность
.
Некоторые
препараты
влияют
на
метаболизм
ЦСА
,
повышая
либо
снижая
ее
концентрацию
в
крови
(
см
.
табл
. 25.5
).
Оптимальные
значения
остаточной
концентрации
имуносупрессивных
препаратов
в
сыворотке
крови
(
Т
0
)
представлены
в
табл
. 25.6.
Кроме
того
,
возможно
увеличение
нефротоксичности
ЦСА
при
одновременном
применении
аминогликозидов
,
котримоксазола
,
нестероидных
противовоспа
-
лительных
средств
(
НСПВП
),
ацикловира
и
амфотерицина
.
Поликлоналъные
антитимоцитарные
антитела
В
качестве
индукционной
терапии
или
лечения
тяжелых
форм
отторжения
и
нтитимоцитарный
глобулин
(
АТГ
)
используют
в
дозе
2
мг
/
кг
/
день
либо
0,4
мл
/
кг
/
сут
(
не
более
4
ампул
)
в
течение
8
дней
под
контролем
числа
тромбоцитов
.
Препарат
вводят
внутривенно
через
центральный
катетер
либо
артериовенозную
фистулу
в
течение
10
ч
.
Ортоклон
(
ОКТ
3)
из
-
за
побочных
эффектов
используется
редко
.
Альтернативные
препараты
Азатиоприн
(
альтернатива
ММФ
).
В
первые
2
месяца
после
трансплантации
доза
составляет
2
мг
/
кг
/
день
,
далее
ее
снижают
.
Лечение
проводят
под
контролем
лейкоцитов
крови
(
возможна
лейкопения
).
В
случае
серьезного
поражения
печени
предпочтение
следует
отдать
ММФ
.
Такролимус
(
ингибитор
кальцинейрина
).
Назначают
в
дозе
2
х
0,15
мг
/
кг
/
сут
.
При
его
одновременном
применении
с
поликлональными
антитимоцитарпыми
антителами
и
ММФ
дозу
уменьшают
.
Необходимо
учитывать
,
что
значительная
часть
препарата
н
крови
связывается
с
белками
и
эритроцитами
.
Следовательно
,
при
гипоротеинемии
и
анемии
происходит
повышение
свободной
фракции
в
плазме
.
Нормы
остаточной
концентрации
приведены
в
табл
. 25.6.
Самым
частым
осложнением
является
сахарный
диабет
.
Ингибиторы
TOR
(targetofcrapamycin),
такие
как
сиролимус
и
др
.,
редко
используют
в
педиатрической
практике
.
Хирургические
осложнения
Хирургичсские
осложнения
условно
можно
поделить
на
ранние
и
поздние
.
Ранние
осложнения
Мочевая
фистула
является
наиболее
частым
осложнением
послеоперационного
периода
.
Экстравазация
может
произойти
вследствие
ишемического
некроза
терминального
отдела
мочеточника
,
несостоятельного
анастомоза
мочеточника
или
из
операционной
раны
в
участке
цистостомии
.
Разрыв
почки
—
очень
редкое
и
опасное
для
жизни
осложнение
,
обычно
обусловленно
тяжелым
отторжением
.
Следует
немедленно
остановить
кровотечение
Раннний
сосудистый
тромбоз
(
артериальный
или
венозный
)
является
наиболее
частой
причиной
ранней
потери
трансплантата
.
Предрасполагающие
факторы
быть
связаны
как
с
донором
(
возраст
младше
5-6
лет
,
множественные
артерии
,
повреждение
сосудов
при
заборе
почки
),
так
и
с
реципиентом
(
тромбофилия
,
ведение
без
гепарина
,
другие
оперативные
вмешательства
,
нефротический
синдром
).
Происходят
резкое
уменьшение
количества
мочи
и
нарастание
азотистых
шлаков
.
Диагноз
подтверждают
с
помощью
УЗИ
с
допплерографией
.
Попытки
восстановления
кровотока
и
фибринолиз
чаще
бывают
безушпешными
.
Производится
трансплантэктомия
.
Поздние
осложнения
Обструкция
мочевых
путей
обычно
отмечается
на
уровне
юкставезикального
или
пиэлоуретерального
сегментов
мочеточника
.
Повторное
хирургическое
вмешательство
часто
бывает
достаточно
сложным
в
связи
с
постоперационным
склерозом
.
По
возможности
используют
нативный
мочеточник
,
который
имплантируют
в
расширенную
часть
выше
стеноза
.
Стеноз
почечной
артерии
.
Механизмы
развития
этого
осложнения
недостаточно
ясны
.
Наиболее
часто
стенотический
участок
находится
на
уровне
ствола
или
ветвей
почечной
артерии
.
Поскольку
многие
стенозы
исчезают
спонтанно
,
вначале
необходимо
только
корригировать
гипертензию
.
При
резистентности
к
медикаментозной
терапии
и
нарушении
функции
почки
проводят
эндолюмбальную
чрескожную
дилатацию
стеноза
.
При
отсутствии
эффекта
стеноз
устраняют
хирургическим
путем
.
PDF created with pdfFactory trial version