Файл: Дифференциальный диагноз при цитопеническом синдроме.docx
ВУЗ: Не указан
Категория: Не указан
Дисциплина: Не указана
Добавлен: 22.11.2023
Просмотров: 249
Скачиваний: 2
ВНИМАНИЕ! Если данный файл нарушает Ваши авторские права, то обязательно сообщите нам.
Программа лечения больных АА, включающая антитимоцитарный глобулин и циклоспорин, позволяет ограничить применение у них глюкокортикоидов, назначение которых допускается только в протоколах курсовой терапии АТГ.
Алгоритм лечения больных АА
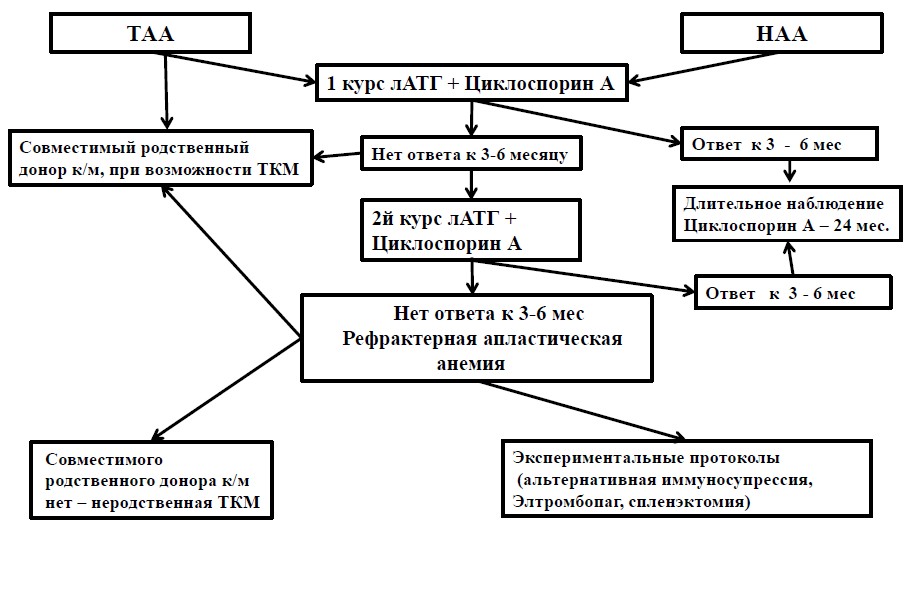
Оценка результатов лечения проводится по следующим критериям.
-
Ремиссия (полная или частичная) — полная или частичная нормализация показателей гемограммы (гемоглобин > 100,0 г/л, гранулоциты > 1,5 х 109/л, тромбоциты > 100,0 х109/л) и отсутствие потребности в заместительной терапии компонентами крови. -
Клинико-гематологическое улучшение — улучшение показателей гемограммы (гемоглобин > 80,0 г/л, гранулоциты > 1,0 Х 109/л, тромбоциты > 20,0 х 109/л), исчезновение или значительное уменьшение зависимости от трансфузий компонентов крови. -
Результаты лечения оценивают через 3, 6, 9, 12, 18, 24 месяца и далее ежегодно.
Агранулоцитоз
Клинико-иммунологический синдром, характеризующийся резким снижением (менее 0.75х10 /л) или полным исчезновением гранулоцитов в периферической крови и общим количеством лейкоцитов менее 1.0х109/л.
Причины агранулоцитоза.
-
Ионизирующая радиация и лучевая терапия, химические вещества (бензол), инсектициды -
Лекарственные средства могут вызвать агранулоцитоз в результате прямого угнетения кроветворения (цитостатики, вальпроевая кислота, карбамазепин, бета-лактамные антибиотики), либо действуя как гаптены (препараты золота, антитиреоидные препараты, противотуберкулезные и пр.) -
Аутоиммунные заболевания (например, красная волчанка, аутоиммунный тиреоидит) -
Вирусные инфекции (вызванные вирусом Эпстайна —Барр, цитомегаловирус, вирусные гепатиты) обычно сопровождаются умеренной нейтропенией, однако в некоторых случаях может развиться агранулоцитоз -
Тяжёлые генерализованные инфекции (как бактериальные, так и вирусные)
Проявления агранулоцитоза
-
Некротическая ангина -
Язвенно-некротический стоматит -
Пневмония (нередко абсцедирующая) -
Некротическая энтеропатия -
Сепсис
Гемограмма при агранулоцитозе
-
Резкое уменьшение или исчезновение гранулоцитов и моноцитов, а при затяжном течении – лейкопения -
При аутоиммунном агранулоцитозе наблюдаются тромбоцитопения и анемия
При улучшении состояния и начале выхода из агранулоцитоза в крови увеличивается количество гранулоцитов, появляются единичные миелоциты, плазматические клетки. После устранения причины агранулоцитоза и на фоне проводимого лечения в течение недели анализ крови может нормализоваться.
Миелограмма при агранулоцитозе
-
Резкое уменьшение количества или полное исчезновение гранулоцитов -
Возможно увеличение плазматических клеток
Дифференциальный диагноз необходимо проводить с апластической анемией и острым лейкозом
Лечение агранулоцитоза
-
Устранение причинных факторов (прекращение приема миелотоксических средств, влияния миелотоксических химических веществ, ионизирующей радиации, инфекции) -
Создание стерильных условий для больного -
Профилактика и лечение инфекционных осложнений – назначение миелонетоксичных антибиотиков, иммуноглобулина в дозе 400 мг/кг внутривенно однократно, внутривенное введение антистафилококковой плазмы 100-150 мл 1 раз в день в течение 4-5 дней. -
Глюкокортикоиды назначаются преимущественно при иммунном агранулоцитозе (преднизолон в дозе от 40 до 100 мг в сутки) до нормализации количества лейкоцитов -
Стимуляция лейкопоэза:
колониестимулирующие факторы:
молграмостим, лейкомакс 3-10 мкг/кг подкожно в течение 7-10 дней.
-
Дезинтоксикационная терапия
Тромбоцитопении
Тромбоцитопении - группа патологических состояний, при которых количество тромбоцитов в крови снижается за пределы нижней границы нормы, т.е. ниже 150 х10/л. Уменьшение количества тромбоцитов во всех случаях обусловлено дисбалансом между их образованием и темпом убыли из крови. Это может быть связано либо с недостаточным образованием тромбоцитов в костном мозге, либо с сокращением их жизни в циркуляции. Последнее может зависеть от повышенного (ускоренного) разрушения этих клеток, интенсивного их потребления вследствие массивного свертывания крови, либо избыточного депонирования в гепатолиенальной системе. Гипопродукционные тромбоцитопении в большинстве случаев связаны с гибелью или метаплазией костного мозга, развитием остеомиелофиброза, миеломной болезнью, обширным метастазированием рака в плоские кости и позвоночник. Поэтому выделены амегакариоцитарные формы тромбоцитопений, с уменьшением содержания мегакариоцитов в костном мозге.
1.Амегакариоцитарные формы:
-
врожденные, чаще сочетаются с другими врожденными аномалиями кроветворной системы, костей и соединительной ткани. -
приобретенные (апластические анемии, метаплазия костного мозга при острых лейкозах, миеломной болезни, нарушение образования тромбоцитопоэтина, при лучевых и токсических воздействиях на кроветворный аппарат, включая действие цитостатических средств
2. Иммунные формы ( гетеро-, изо-, алло- и аутоиммунные формы)
3. Формы потребления и депонирования (происходит интенсивная убыль тромбоцитов во множество микротромбов (при ДВС-синдроме) , интенсивня их фиксация в гигантских губчатых гемангиомах (синдром Казабаха-Мерритта), либо депонирование в значительно увеличенных селезенке и печени (при гепатолиенальных синдромах, портальном циррозе печени и т.д.)
4.Тромбоцитопения, сочетающая снижение продукции и депонирование в увеличенной селезенке (миело- и лимфолейкозы)
Т


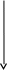 РОМБОЦИТОПЕНИИ
РОМБОЦИТОПЕНИИ (N – 200 – 400.000)
<150.000
<50.000
<


 10.000
10.000

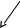
 продукции разрушение потребление
продукции разрушение потребление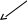
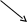 Лейкозы наследственные приобретенные ДВС-синдром
Лейкозы наследственные приобретенные ДВС-синдромА

 пластические
пластические анемии иммунные неиммунные
Пароксизмальная
ночная гемоглобинурия Симптоматические Идиопатические (б-нь Верльгофа)
В12
Интоксикации
Причины тромбоцитопении
А. Вследствие снижения продукции:
-
Физические факторы – радиация; -
Химические факторы – хлортиазид, цитостатики, уремия, алкоголь, тиазиды; -
Биологические факторы – опухоли; -
Уменьшение тромбоцитопоэза – остеомиелофиброз; -
Врожденная гипоплазия мегакариоцитов; -
Авитаминоз – В12, фолиевая кислота;
В. Вследствие повышенного разрушения: наследственные и приобретенные.
-
Лекарственные тромбоцитопении -
Посттрансфузионная аллергическая тромбоцитопения -
Тромбоцитопения при коллегенозах -
Тромбоцитопения при лимфолейкозах -
Синдром Верльгофа -
Изоимунная неонатальная тромбоцитопения -
Вирусные инфекции -
Идиопатические тромбоцитопении
С. Неиммунные: болезнь Бернара-Сулье и другие.
Медикаментозные тромбоцитопении
-
Угнетение продукции:
-
Цитостатики -
Тиазид, эстрогены
-
Иммунологическая деструкция
-
Новобиоцин, ПАСК, сульфаниламиды -
Хинидин, Хинин -
Седативные и противосудорожные средства -
Наркотические анальгетики -
Дигитоксин, Метилдопа
Клинические проявления тромбоцитопении
Кожные кровоизлияния:
-
Возникают спонтанно или при незначительных травмах, инъекциях лекарственных препаратов. -
Имеют различные размеры – от точечных кровоизлияний до обширных кровоизлияний. -
Цвет зависит от времени существования кровоподтека. Одновременно могут наблюдаться элементы различной окраски (багрово-синюшной, желто-зеленой, бледно-желтой), что связано с последовательными стадиями его рассасывания . -
Не имеют характерной локализации, располагаются асимметрично на любых участках кожи, без воспалительных изменений -
Не возвышаются над поверхностью кожи. -
Безболезненные.
Кровоизлияния в слизистые оболочки. Чаще всего отмечаются на твердом и мягком небе, миндалинах.
Кровотечения.
Часто: кровотечение из носа, десневые кровотечения.
Реже: кровотечения из органов желудочно-кишечного тракта и почек.
Методы диагностики
-
характер кровоточивости -
длительность кровотечения -
количество тромбоцитов -
адгезия и агрегация -
количество мегакариоцитов
Нормы некоторых показателей системы гемостаза
| Показатель | Норма | Показатель | Норма |
| ВСК (время свертывания крови) | 4-8 мин | АТ 111, % (антитромбин 3) | 80-120 |
| Тромбоциты, *10 9/л | 200-400 | Этаноловый тест | Отрицат. |
| Фибриноген, г/л | 2-4 | Протаминовый тест | Отрицат. |
| ТВ, с (тромбиновое время) | 14-16 | Время рекальцификации, с | 106,0 + 20,4 |
| ПТВ, с (протромбиновое время) | 12-16 | Толерантность плазмы к гепарину, с | 6,6 + 1,8 |
| Фибринолиз, мин | 180-240 | АЧТВ, с (активированное частичное тромбопластиновое время) | 45-55 |
| ПДФ, мкг/л (продукты деградации фибриногена) | < 3 | | |
Типы кровоточивости на основании клинических данных и анамнеза
| Тип кровоточивости | Особенности | Геморрагический синдром |
| Гематомный | Массивные глубокие кровоизлияния через несколько дней после макротравмы, операции | Гемофилии Фибринолиз |
| Петехиально- пятнистый | Поверхностные кровоизлияния в кожу и слизистые, кровоподтеки, десневые, носовые, маточные кровотечения, симптомы жгута, щипка | Тромбоцитопения или тромбоцитоастения |
| Смешанный | Петехии преобладают, гематомы - немногочисленные, но обширные | ДВС-синдром, фибринолиз, передозировка антикоагулянтов |
| Васкулитно- пурпурный | Симметричная экссудативно-геморрагическая сыпь с зудом | Васкулит |
| Ангиоматозный | При телеангиоэктазиях, чаще носовые | Геморрагический ангиоматоз |